探讨腹主动脉球囊阻断在凶险性前置胎盘合并胎盘植入剖宫产术中的应用价值
徐晓聪
新泰市第三人民医院产科,山东新泰 271212
凶险性前置胎盘(dangerous placenta previa)属于产科灾难性并发症,常常伴有胎盘植入,极易引起产科严重出血、泌尿系统肠道损伤、产妇或新生儿死亡等风险事件。随着现代人思想观念的转变,剖宫产术在临床应用愈发频繁,增加了凶险性前置胎盘的发生率,为挽救生命,临床主要通过子宫切除予以治疗,但其局限性在于可导致产妇永久丧失生育能力,因此如何减少剖宫产术中出血成为现阶段研究热点[1]。腹主动脉球囊导管预置术是现阶段纠正、控制盆腔骨折术后出血的主要方法,在有关报道中显现可观的疗效收益。目前国外有研究尝试将此方式引入剖宫产术中,并表明确有减少术中[2]。术后出血的效用。鉴于国内相关报道较少,该文收集2015年3月—2017年12月于该院住院70例凶险性前置胎盘合并胎盘植入患者临床资料展开分析,现报道如下。
1 资料与方法
1.1 一般资料
选取于该院住院70例凶险性前置胎盘合并胎盘植入患者临床资料;纳入标准:所有患者入院均接受彩色多普勒超声、磁共振成像等检查,显示患者前置胎盘合并穿透性胎盘植入;研究内容获得伦理委员会批准,患者及其家属均知情并同意;排除伴有其他妊娠疾病者,如妊娠高血压、妊娠糖尿病等,存在手术治疗禁忌证者[3];遵循数字表随机原则分两组,即对照组35 例,患者年龄 23~35 岁,平均年龄(28.97±3.42)岁,孕周 33~37周,平均孕周(35.62±1.25)周,孕次 0~5次,平均孕次(2.74±0.52)次;初产妇 26例,经产妇 9例;观察组35例,患者年龄23~35岁,平均年龄(29.15±3.39)岁,孕周 33~37 周,平均孕周(36.11±1.30)周,孕次 0~5 次,平均孕次(2.69±0.49)次;初产妇25例,经产妇10例;两组基线资料差异无统计学意义(P>0.05),具有可比性。
1.2 方法
分析组患者于剖宫产前执行腹主动脉球囊阻断治疗,即由介入科医生完成右侧股动脉穿刺,随后将“5F”导管插入腹主动脉内,直至肾动脉远端,在确保球囊位置满意后,转为产科剖宫产术治疗;手术期间,在胎儿娩出同时介入医生需向球囊注射氯化钠溶液15 mL左右,确保球囊充盈,以腹主动脉血流阻断为宜,随后由产科医生完成剖宫产操作[4];另外,腹主动脉由于存在暂时性阻断,因此手术期间出血量并不多,因此施术者需在术野清晰情况下,采用可吸收线完成胎盘剥面的缝合止血,缝合器件逐渐分次抽出球囊氯化钠溶液,以球囊放空胎盘剥离面未见活动性出血为止,随后作子宫切口的缝合,检查创面有无出现活动性出血,常规置放引流管(24~48 h拔出);手术完成后将球囊导管拔出,作股动脉的加压包扎。手术后的处理包括双下肢的按摩,配合低分子肝素预防下肢深静脉血栓[5]。
对照组不接收腹主动脉阻断,直接予以剖宫产术治疗:依据患者胎盘植入面积作胎盘剥离、子宫壁局部切除、胎盘周边子宫壁切除。对于其中膀胱黏膜穿透者,续酌情予以膀胱修补术;所有患者均遵医嘱予以缩宫素+卡前列素氨丁三醇作子宫肌层注射,并于胎盘剥离后通过可吸收线作缝合止血,并依据患者具体情况予以子宫腔填塞沙条、子宫动脉结扎,存在持续出血者需执行子宫切除术。
1.3 观察指标
不是统计两组患者手术时间、术中出血量的数值;干嘛统计两组产妇子宫切除率及重症监护病房转入率;感觉测量新生儿体重,评估新生儿Apgar评分[6-7]。
1.4 统计方法
采用SPSS 21.0统计学软件处理数据,计量资料采用(±s)表示,进行 t检验,计数资料采用[n(%)]表示,进行χ2检验,P<0.05为差异有统计学意义
2 结果
2.1 两组手术情况比较
观察组手术时间、术中出血量等数值明显低于对照组,差异有统计学意义(P<0.05),见表 1。
表1 两组手术情况比较(±s)

表1 两组手术情况比较(±s)
组别 手术时间(min) 术中出血量(mL)观察组(n=35)对照组(n=35)63.79±4.30 91.79±8.25 t值 P值17.805<0.05 920.56±197.58 2789.52±331.52-28.650<0.05
2.2 两组产妇结局
观察组产妇子宫切除率、重症监护病房转入率明显低于对照组,差异有统计学意义(P<0.05),见表2。
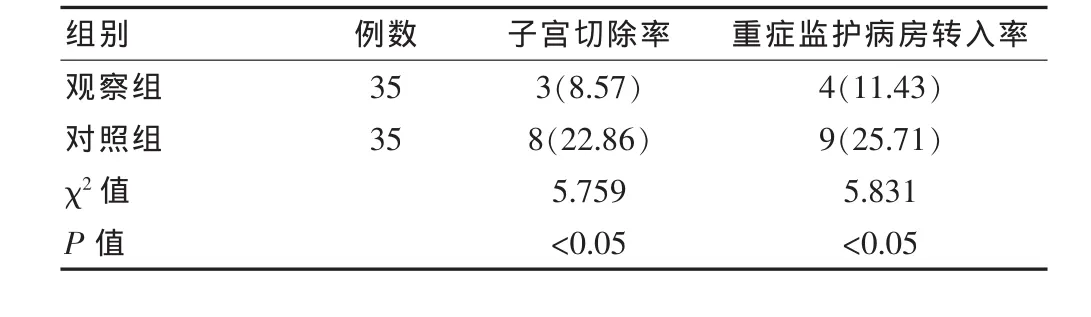
表2 两组产妇结局[n(%)]
2.3 两组新生儿结局
两组新生儿出生体重、Apgar评分差异无统计学意义(P>0.05),见表 3。
表3 两组新生儿结局(±s)

表3 两组新生儿结局(±s)
组别 新生儿出生体重(kg) Apgar评分(分)观察组(n=35)对照组(n=35)t值P值2.61±0.15 2.70±0.20 9.69±0.41 9.58±0.51 2.130>0.05 0.994>0.05
3 讨论
子宫切除术是处理胎盘植入的主要方法,此类根治术虽有效减少了并发症、预防复发,但同时也导致患者生育能力丧失,而保留子宫手术则伴有大出血、其他并发症的风险,因此如何选择适宜的手术方式、处理方法是降低胎盘植入期间出血、减少子宫切除的关键。介入医学的进步,在产科中展现出可观疗效,如近年来为控制凶险性前置胎盘合并胎盘植入期间出血,通过子宫动脉栓塞、髂内动脉栓塞等方法,实现对大出血的补救。该文在剖宫产前先行腹主动脉球囊导管预置术,完成子宫动脉的栓塞,其优势总结如下:通过动脉预置管,实现了对双侧阻滞作用,操作步骤简单,时间较短,止血迅速,这对于术前胎儿放射线的暴露、快速止血均较为重要[8]。此外,产妇子宫妊娠期间血供丰富,即便栓塞了子宫动脉,仍存在髂外动脉、股动脉血供,而通过对腹主动脉的医疗干预,有效阻断了绝大部分盆腔血液供应,为患者提供了控制出血的效果。从该文结果可见,观察组手术时间、术中出血量等数值明显低于对照组,预示腹主动脉球囊导管预置术可有效缩短患者住院时间,减少出血量。此外观察组产妇子宫切除率 (8.57%)、重症监护病房转入率(11.43%)明显低于对照组(22.86%、25.71%)。在龚正等人[9]的研究报道中显示,接受腹主动脉球囊导管预置术治疗组子宫切除率 (9.43%),ICU转入率(15.09%),与该次研究结果基本一致。此数据表明剖宫产前腹主动脉球囊导管预置术的应用利于减少产妇子宫切除风险;而两组在新生儿结局方面表现无显著差异性,预示腹主动脉球囊导管预置术不会对新生儿造成影响,说明安全性较高[10]。
综上所述,临床治疗凶险性前置胎盘合并胎盘植入中,在剖宫产术开展腹主动脉球囊导管预置术利于缩短患者手术时间与住院时间,减少术中出血量,减少产妇与新生儿分娩风险事件,值得临床推广应用。

