骨盆骨折患者死亡相关危险因素分析
傅维德,米东,张旭,何杰,李德毅
(四川省巴中市中心医院骨科,四川 巴中 636000)
骨盆骨折常常发生于交通事故及高空坠落等严重损伤,近年来随着交通事故和工业、建筑、生活等事故的增加而增多,占全身骨折类型的2%~8%,多为高能量损伤,致残率为1.9%~36.6%,致死率为5%~20%[1-2],是创伤骨科的重点和难点课题,而且骨盆骨折往往伴发全身的多发伤,需要多学科的关注和协同救治。笔者回顾性分析2013年1月至2018年1月收治的356例骨盆骨折患者的临床资料,探讨骨盆骨折致死的相关危险因素,为临床救治提供一点参考。
1 资料与方法
1.1 临床资料 收集2013年1月至2018年1月在巴中市中心医院住院且采用X线或CT检查的结果确诊为骨盆骨折患者的资料。排除标准:a)尚未明确诊断为骨盆骨折的患者;b)转出时患者生命体征尚平稳,骨盆骨折尚未治疗者;c)既往恶性肿瘤晚期或者有严重的脏器功能不全者。将患者分为存活组和死亡组,存活定义为患者在本院(急诊或者骨科)住院,出院时患者病情稳定,骨折得到相应治疗;患者死亡定义为患者在我院(急诊、骨科或者重症监护室)确诊死亡或者患者病情严重、家属主动要求出院患者(查看出院病历)。收集的资料包括:患者的年龄、性别、生命体征和损伤严重程度评分(injury severity scale,ISS)、格拉斯哥昏迷评分(Glasgow coma scale,GCS)、受伤到入院的时间、骨盆骨折的分型及合并损伤的伤情、住院天数、行血管栓塞治疗及骨折固定的手术治疗情况。

2 结 果
2.1 患者的一般情况 本研究共收集356例患者,按照病情结局分为存活组和死亡组,存活组309例,死亡组47例,死亡率13.2%,其中入院72h内死亡23例(48.9%),两组患者的一般情况比较见表1。存活组和死亡组在年龄和性别方面差异无统计学意义(P>0.05);在住院天数方面,存活组的平均住院天数为(22.5±9.2)d,死亡组平均住院天数为(14.6±11.3)d,存活组住院天数大于死亡组,差异具有统计学意义;在骨盆骨折的治疗方式方面,两组的构成比差异具有统计学意义,两组患者均以未行骨盆相关手术治疗为主,存活组有31.7%的患者行内固定术,而死亡组29.8%的患者行骨盆外支架固定术。
2.2 影响患者死亡的因素分析 对可能影响骨盆骨折患者死亡的相关因素进行了比较(见表2)。两组患者在年龄、性别、体温>38.5℃、合并胸部损伤和行血管栓塞治疗方面差异无统计学意义(P>0.05)。存活组的受伤到入院时间>1 h、休克指数>2、最低氧合指数<200、24 h内输血率、ISS≥25分、GCS<9分、合并头部损伤、合并腹部损伤、合并会阴损伤、合并脊柱损伤和合并四肢损伤低于死亡组,差异有统计学意义(P<0.05)。在骨盆骨折分型方面,存活组以闭合性骨折为主,死亡组以开放性骨折为主,差异有统计学意义(P<0.05)。Tile分型中存活组以TileA型为主,死亡组以Tile C型为主,差异均有统计学意义(P<0.05)。
对P<0.05的因素进行Logistic回归分析后显示:休克指数>2、最低氧合指数<200、24h内是否输血、ISS≥25分、GCS<9分、合并头部损伤、合并腹部损伤、合并会阴损伤、合并脊柱损伤、合并四肢损伤、骨盆开放性骨折、骨盆骨折分型、Tile C型均是骨盆骨折患者死亡的危险因素(见表3)。
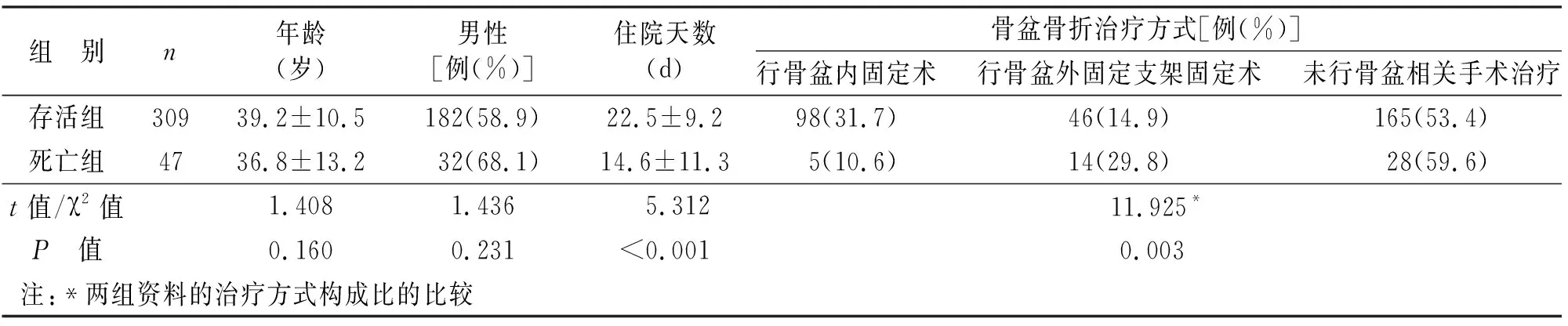
表1 患者一般情况比较
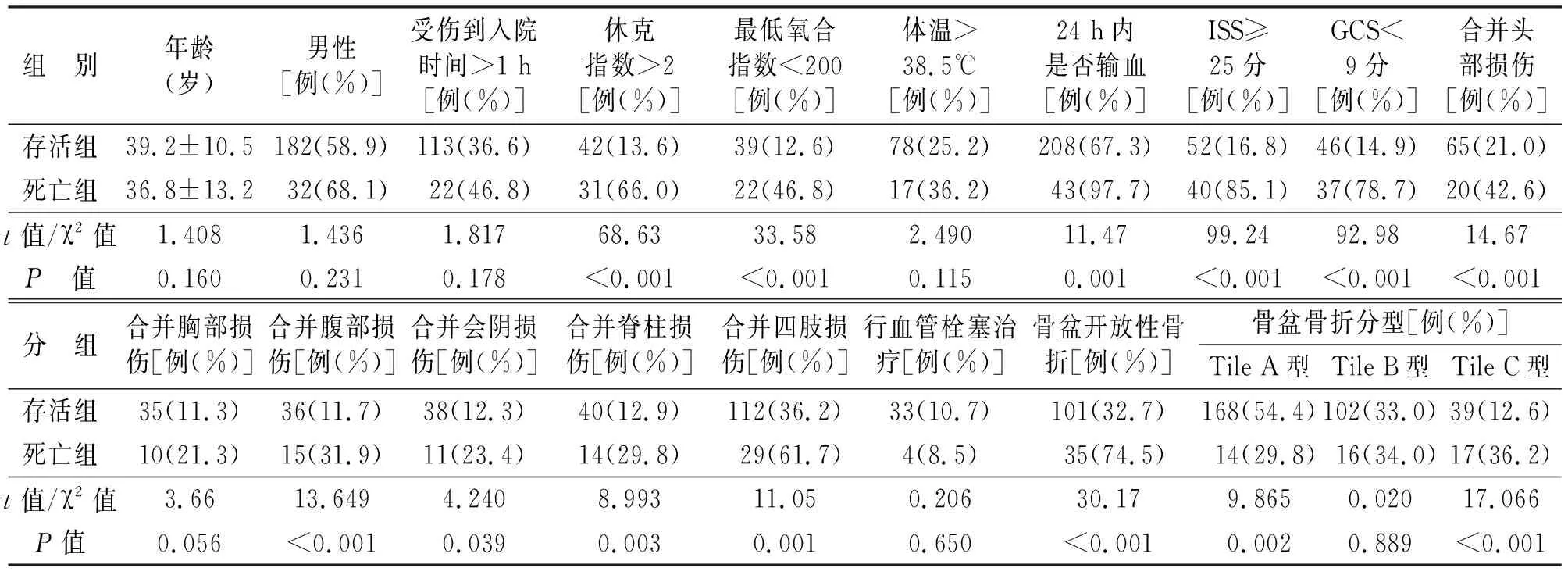
表2 患者死亡相关因素的比较
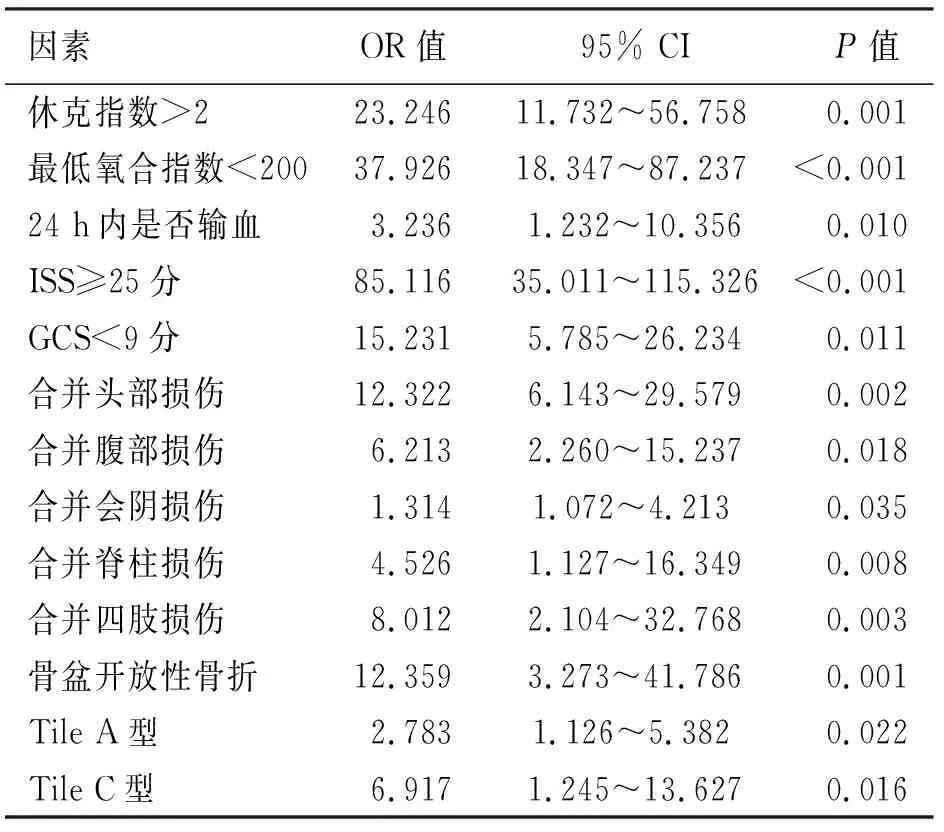
表3 Logistic回归分析患者死亡的相关因素
3 讨 论
骨盆骨折多为高能量损伤所致的急性严重外伤,发生原因多为交通事故、高处坠落[3],而且发生的年龄主要分布在20~59岁的青壮年,男性约为女性的1.2~2.0倍[4],常常合并全身多种、多处损伤,骨盆骨折往往合并头部、胸部、腹部、脊柱及其他部位的骨折。Yang等[5]报道骨盆骨折引起的头部、胸部、腹部损伤的发生率分别为17.6%、7.2%、11.0%,上肢、下肢及脊柱损伤的发生率分别为18.2%、21.5%、21.0%。杨庆等[6]报道的588例骨盆骨折患者合并头部、胸部和腹部损伤的发生率分别为21.1%,7.8%和21.9%,上、下肢损伤和脊柱骨折的发生率分别为13.1%,14.3%和18.7%,特别是复杂骨盆骨折合并伤多,伤情复杂,死亡率高达20%~50%[2,7]。了解骨盆骨折致死的危险因素有利于骨科医生对患者总体病情的把握,提高治疗效果。
本研究中的死亡患者纳入了在急诊、重症监护室及其他科室治疗后死亡的患者并考虑了因患者病情不稳定要求自动出院患者,比较全面地将死亡患者纳入研究,避免了选择性偏倚。同时对影响患者死亡的相关因素进行收集,其中开放性骨折136例(38.2%),Tile分型中A型182例(51.1%),B型118例(33.1%),C型56例(15.7%),其中Tile C型的56例患者中,有17例患者死亡,死亡率30.4%,Tile B型有118例,死亡16例,死亡率13.6%,Logistic回归分析显示Tile A型和Tile C型骨折类型是导致患者死亡的危险因素。除骨盆骨折外,患者常常合并损伤,主要的合并伤有头部、胸部、腹部、会阴、脊柱及四肢损伤,分别有85例(23.9%)、45例(12.6%)、51例(14.3%)、49例(13.8%)、54例(15.2%)、141例(39.6%),合并损伤的伤情与既往研究类似[5,6]。Logistic回归分析显示:合并头部损伤(OR=12.322)、腹部损伤(OR=6.213)、会阴损伤(OR=1.314)、脊柱损伤(OR=4.526)、四肢损伤(OR=8.012)是导致骨盆骨折的独立危险因素。本研究中合并头部损伤的患者共85例,死亡20例,其中伤后24 h内死亡10例,病情较重的多发伤患者往往在入院后数小时内死亡,Mauffrey等[8]将患者在伤后的数秒至数分钟这一段时间称为“白金10分钟”,应采取多学科互相协作的方式,尽快控制病情,纠正“死亡三联征”(代谢性酸中毒、低体温和凝血功能障碍)。李艳超等[9]报道了80例合并四肢多发骨折的骨盆骨折患者,采用骨科损伤控制理念治疗的实验组比未采用骨科损伤控制理念治疗的对照组获得更好的临床疗效。
Logistic回归分析显示,休克指数(OR=23.246)、最低氧合指数<200(OR=37.926)、ISS≥25分(OR=85.116)、GCS<9分(OR=15.231)和24h内是否输血(OR=3.236)均为骨盆骨折患者死亡的独立危险因素。这些指标均反映了患者整体伤情的严重程度,同时也是导致患者死亡的主要因素,这与施乾坤等的研究结果类似[10]。在骨盆骨折的救治方面,秉承“先救命,后骨折”的治疗原则,对血流动力学不稳定的患者首先采取补液、镇痛、预防感染等治疗,并及时请ICU医生会诊或者转送ICU病房,同时积极采取措施控制出血,如血管栓塞治疗、骨盆外固定支架固定治疗,必要时进行腹膜外纱布填塞等治疗。郭华等[11]报道了骨盆骨折伴大出血急诊动脉栓塞治疗的死亡率为5.0%,非动脉栓塞治疗的死亡率为19.6%,认为动脉栓塞治疗术是快速高效的急救止血措施,能有效降低死亡率,对于明确骨盆骨折伴失血性休克的患者应早期行介入治疗。姜大同等[12]也报道早期介入治疗骨盆骨折疗效满意。本研究中,共37例患者行血管栓塞术紧急控制出血,仅4例患者死亡,血管栓塞术对大出血的疗效是值得肯定的,但由于两组患者例数相差较大,存活组中轻症患者比重大,因此统计学分析后未能体现血管栓塞治疗术的优越性。需要注意的是选择血管栓塞术的时机宜早不宜迟,经验丰富的介入医生十分重要。
骨盆骨折往往为高能量损伤所致,其合并伤多、伤情复杂、死亡率和致残率高,在急诊创伤救治中,不仅需要提高对骨盆骨折的重视程度,还需要提高对多发伤、复合伤的关注程度,更需要医生能够制定规范的救治流程,熟练应用各种抢救设备,通过多科室的相互配合挽救患者生命,改善患者预后。

