氨基末端脑钠肽前体与老年高血压脑出血患者脑水肿的关系
黎法利 郑咏仪 郑国雄* 杨陪
(中山市三乡医院: 1神经外科; 2重症医学科; 3神经内科,广东 中山 528463)
高血压脑出血作为临床上较常见、多发的脑血管病急症,其以高死亡率、高致残率等特点严重威胁着该病患者的生命健康。目前CT扫描仍是诊断高血压脑出血最为主要的手段,临床资料表明,患者病情在急性期最容易变化,往往患者实际病情比CT诊断还要严重,因CT扫描只能反映某个时刻患者的病情,且CT扫描费用相对较高,难以做到随时进行CT扫描,无法做到对患者病情的实时监测。随着对高血压脑出血研究的越发深入,加之各类检测手段的日益精进,大量研究表明,脑钠肽(brain natriuretic peptide, BNP)与急性脑梗死急性脑出血的发生、发展及预后密切相关[1],因此,本文就120例老年高血压脑出血患者NT-proBNP同其水肿程度间的关系进行了更进一步探究,具体如下。
对象与方法
一、一般资料
120例研究对象均为2015年3月至2017年3月在我院接受治疗的老年高血压脑出血患者。所有患者均严格按照高血压脑出血纳入标准(第四届全国脑血管学术会议制定)经诊断确诊的患者。纳入标准:①所有研究对象高血压病史均在两年以上,最长达20年,且经检查其高血压病均为3级;②均经CT扫描确诊为脑出血,入院时距患者发病不超过6 h;③所有病患人均脑出血量均在20 mL以上,最多者达55 mL;④出血部位均局限在大脑半球;⑤排除出现脑疝的患者。另择取60例单纯老年高血压患者作为对照组进行对比研究。排除病例:①患有严重基础性疾病患者;②继发性脑血管病;③瓣膜性心脏病患者;④因慢阻肺或甲状腺功能障碍等而引发的脑出血;⑤各种凝血功能障碍性疾病。
二、临床表现
120例研究对象均为急性发病,存不同程度的意识障碍,伴头痛、呕吐等症状。入院时格拉斯哥昏迷评分(Glasgow coma score, GCS)3~5分5例,6~8分20例,9~12分61例,13~15分34例,偏瘫110例。对照组病例无意识障碍、偏瘫症状,有轻度头痛、头晕症状。所有患者,入院时收缩压均>180 mmHg。
三、影像学检查
所有患者均在送院后行急诊头颅CT检查,A、B两组均显示大脑半球脑出血,未破入脑室,出血量20~55 mL,其中基底节出血91例,颞叶出血14例,额叶出血15例。C组头颅CT检查未见异常。
四、分组
A、B两组均进行详尽的知情告知,由患方决定手术及非手术治疗方式,并签署知情同意书;A组为手术组,共60例,男35例,女25例,年龄在63~88岁,平均(69.9±8.2)岁。其中基底节出血45例,颞叶出血7例,额叶出血8例;B组为非手术组,共60例,男34例,女26例,年龄在65~90岁,平均(70.5±8.7)岁。其中基底节出血46例,颞叶出血7例,额叶出血7例;C组为单纯高血压组,男33例、女27例,年龄在64~89岁,平均(70.2±8.4)岁。各组男女比例、年龄分布等一般资料无差异。
五、实验室检查
1. NT-proBNP检测方法:采取酶联免疫吸附试验法(enzyme linked immunosorbent assay, ELISA)进行定量检测。分别于发病后6 h、24 h、72 h、120 h、168 h和240 h六个时间节点对A、B、C三组每位患者进行肘静脉血液的标本2 mL,置于检测试管中摇匀(含10%乙二胺四乙酸20 μL和抑肽酶10 μL),而后以3 000 r/min 的速度离心10 min,随即分离血浆用于反射免疫测定法进行NT-proBNP浓度检测。
2. 脑水肿检测方法:分别于上述检测节点对A、B两组患者进行头颅CT扫描检查,以Topogram片为定位标志,层距5 mm,通过CT机所带软件,计算脑内血肿和周围脑水肿总体积,再计算脑内血肿的体积,两者相减得到脑水肿的体积,由3名放射科专科医生测量,取其平均值。
六、分组治疗及疗效
A组于入院后6 h内行手术治疗,手术方式为开颅血肿清除联合去骨瓣减压术,术后常规予止血、脱水、护脑、控制血压治疗;出院时,A组患者无死亡病例,均好转出院;B组入院后给予常规止血、脱水、护脑、控制血压治疗。死亡2例,余均好转出院;C组给予常规降压治疗。均临床治愈出院。
七、观察指标
观察并分析A、B、C三组患者血浆NT-proBNP含量变化情况以及脑水肿变化情况进行观察分析,探讨血浆NT-proBNP含量与高血压脑出血后脑水肿的关系。出院后6个月随访,根据美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale, NlHSS)评估神经功能损伤程度,探讨血浆NT-proBNP含量与高血压性脑出血后神经功能损伤预后的关系。
八、数据处理
对A、B、C三组患者研究过程中各个数据采取SPSS 19.0进行统计分析,采用t检验与χ2检验对比分析手术与非手术两组脑出血患者血浆NT-proBNP浓度和脑水肿程度间的关系,二者相关性采用Pearson进行分析,以P<0.05为差异有统计学意义。
结 果
一、不同时间节点NT-proBNP变化情况
经检测,A、B两组患者6 h、24 h、72 h、120 h、168 h和240 h的NT-proBNP浓度均明显高于老年高血压患者的C组,差异有统计学意义(P<0.05)。且A、B两组患者血浆NT-proBNP浓度均在6 h起开始升高,而至72 h时达最大值,在120 h后B组患者NT-proBNP浓度仍未有下降趋势,而A组患者则有明显的下降趋势,两组差异有统计学意义(P<0.05,表1)。
二、不同时间节点脑水肿程度变化
C组患者无明显脑水肿表现,A、B两组患者不同时间点脑消肿体积均明显高于C组,差异有统计学意义(P<0.05)。A、B两组患者6 h检测的脑水肿体积相比无差异(P>0.05),无统计学意义。A组患者于72 h水肿达高峰,120 h后开始下降且低于B组;而B组则在120 h水肿达高峰,168 h后下降不明显。A组患者24 h后脑水肿体积均低于B组,差异有统计学意义(P<0.05,表2)。


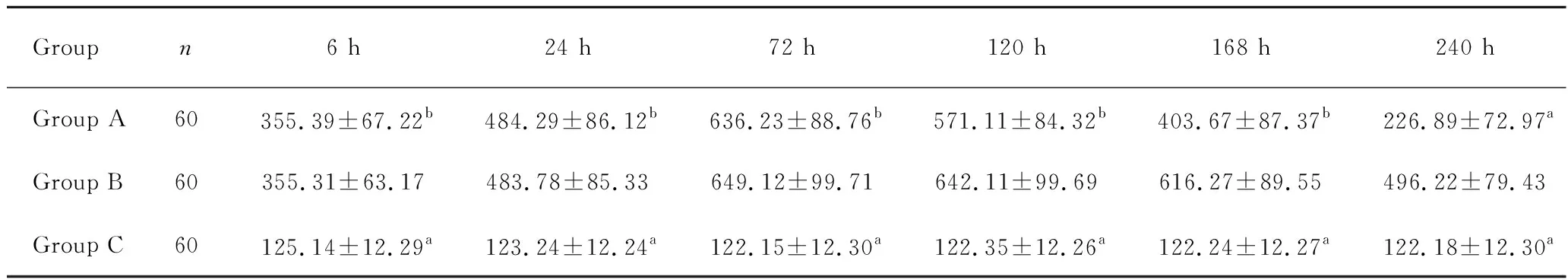
Groupn6 h24 h72 h120 h168 h240 h Group A60355.39±67.22b484.29±86.12b636.23±88.76b571.11±84.32b403.67±87.37b226.89±72.97a Group B60355.31±63.17483.78±85.33649.12±99.71642.11±99.69616.27±89.55496.22±79.43 Group C60125.14±12.29a123.24±12.24a122.15±12.30a122.35±12.26a122.24±12.27a122.18±12.30a
aP<0.05,vsGroup A, B;bP<0.05,vsGroup B.


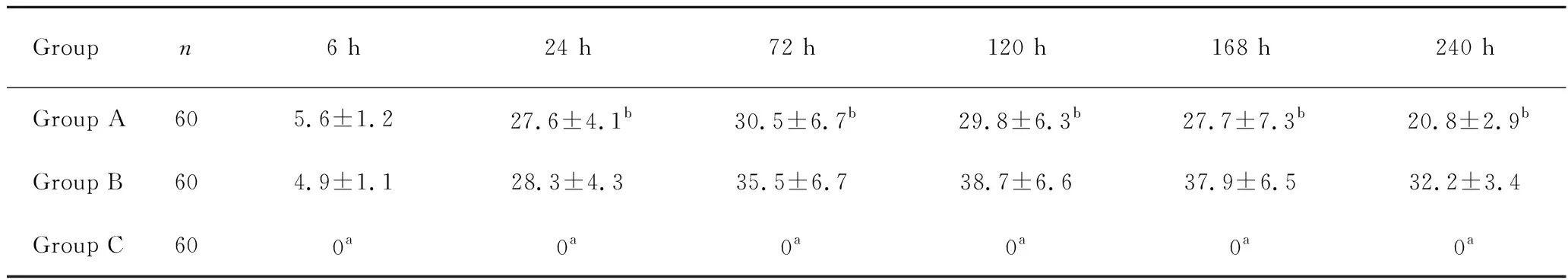
Groupn6 h24 h72 h120 h168 h240 h Group A605.6±1.227.6±4.1b30.5±6.7b29.8±6.3b27.7±7.3b20.8±2.9b Group B604.9±1.128.3±4.335.5±6.738.7±6.637.9±6.532.2±3.4 Group C600a0a0a0a0a0a
aP<0.05,vsGroup A, B;bP<0.05,vsGroup B.
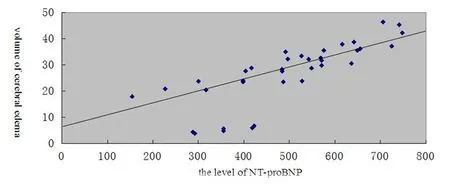
图1 NT-proBNP浓度与脑水肿体积的关系
Fig 1 Relationship between NT-proBNP and the volume of cerebral edema
三、老年高血压脑出血患者血浆NT-proBNP与脑水肿程度的关系
老年高血压脑出血患者脑水肿的体积随着血浆NT-proBNP浓度的增加而增加,两者之间呈直线正相关(r=0.685,P<0.05),见图1。
四、NlHSS量表评分同NT-proBNP间的关系
随访6个月,4例失访,114例病情好转,2例死亡,死亡组的血浆NT-proBNP水平明显高于好转组,差异有统计学意义,P<0.05;好转的114例患者中,NIHSS<7分A组46例,B组34例;NIHSS≥7分,A组13例,B组21例;NIHSS≥7分患者的血浆NT-proBNP水平,明显高于NIHSS<7分的患者,差异具有显著统计学意义,P<0.05。即神经功能受损越严重其NT-proBNP水平越高,见表3。
表3 NT-proBNP水平与高血压脑出血预后间的关系
Tab 3 The relationship between the level of NT-proBNP and the prognosis of hypertensive intracerebral hemorrhage
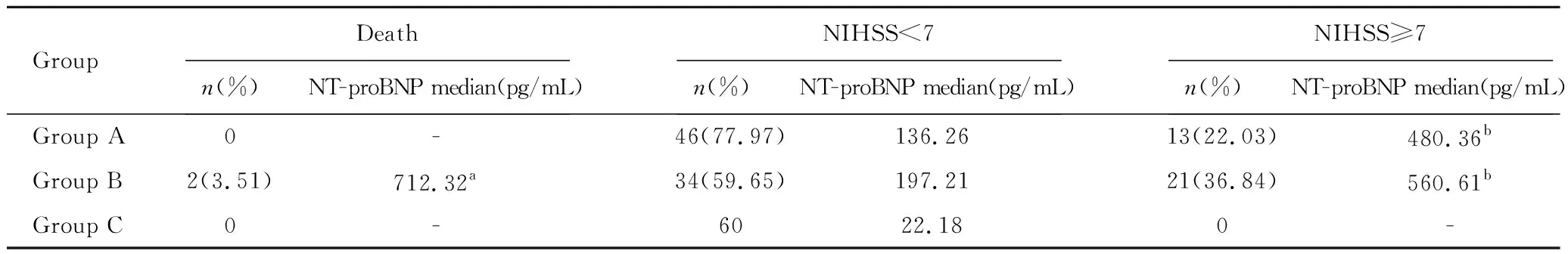
GroupDeathn(%) NT-proBNP median(pg/mL)NIHSS<7n(%) NT-proBNP median(pg/mL)NIHSS≥7n(%) NT-proBNP median(pg/mL) Group A0-46(77.97)136.2613(22.03)480.36b Group B2(3.51)712.32a34(59.65)197.2121(36.84)560.61b Group C0-6022.180-
aP<0.05,vsNIHSS<7 and NIHSS≥7;bP<0.05,vsNIHSS<7.
讨 论
高血压脑出血后的病理生理机制复杂,基础研究证实,血肿本身的占位效应和对血肿周围脑组织的直接破坏是影响患者预后的主要机制,但继发性损伤也是重要因素[2]。BNP主要来源于心室,各种原因造成的心室壁张力和容量负荷增加都会导致其生成和分泌增加。BNP在脑内的含量仅次于心肌,在脑血管疾病引起的脑水肿、颅内高压时,BNP分泌增加,提示BNP可能参与了颅内高压的病理生理过程[2]。国内外研究发现,对于急性脑出血患者,血浆BNP水平明显异于正常水平,而这一异常水平变化同患者脑损伤的严重程度相关。因此,以血浆BNP水平高低为依据可作为判断急性脑出血患者患者病情的有效指标[3-5]。NT-proBNP的血浆浓度和稳定性比BNP更高,半衰期更长,能反映体内BNP的真实水平[6],故更有利于临床检验。由贾世杰等[7-8]的研究可知,急性脑出血可引起血浆BNP浓度升高,以及严重的脑神经损伤,二者间存在明显的相关性。Cameron等[9]报道BNP在急性脑血管意外患者中可异常增高,其增高程度与疾病严重程度平行,并与预后相关,可望作为急性脑血管意外的病情评价和转归预测的良好指标。James等[10]研究发现脑出血患者BNP的水平能准确反映他们的神经功能预后,Modrego等[11]推断脑出血患者BNP的水平可反映急性期脑水肿状况。本研究结果显示,无论是手术组和非手术组,高血压脑出血老年患者在发病后NT-proBNP浓度升高,手术组72 h后的血浆NT-proBNP浓度都要低于同时间点的非手术组,说明手术清除血肿和骨窗减压对于急性期72 h内的NT-proBNP变化并无影响,但却影响72 h后的NT-proBNP的产生。产生这种结果的原因可能是,一方面:脑出血患者多伴有血压及血容量增高,心室壁压力感受器受刺激,从而使BNP生成和分泌增多,另一方面:脑血管的破裂及溢出血液中各种有毒活性物质(如凝血酶、补体、红细胞降解产物等)持续刺激脑血管和组织,血肿对周围组织和血管的挤压、牵拉,继发性缺血缺氧改变,颅内压升高使下丘脑受到机械性压迫,造成BNP 的分泌增多[12],而手术组在清除血肿后,这种持续的刺激因素去除,BNP 的产生也随之减少。在NIHSS评分方面,患者神经功能损伤越大,其NT-proBNP含量水平越高,同样呈正相关。
综上所述,对于老年高血压脑出血患者,其血浆NT-proBNP含量水平同脑水肿程度呈正相关,同时也同患者神经功能损伤预后有着密切关系,应予重视。

