老年代谢综合征合并脑梗死的影响因素分析
近年来,随着我国人民生活水平的不断提高以及饮食结构的逐渐变化,加之人口老龄化日益加重,老年代谢综合征合并脑梗死发病率呈逐年上升趋势[1]。且两种疾病相互作用,危害极大,严重威胁病人的生命安全[2]。本研究通过探讨老年代谢综合征合并脑梗死的影响因素,分析老年代谢综合征合并脑梗死的临床特点,明确其危险因素,从而为临床治疗及预后提供参考依据。
1 资料与方法
1.1 临床资料 选取2015年3月—2016年4月我院内科住院的老年病人235例。根据病人疾病类型分为3组:A组(代谢综合征合并脑梗死)90例,B组(单纯代谢综合征)88例,C组(单纯脑梗死)57例。另选取同期健康体检者50人为对照组。本研究所有病人均签署了知情同意书,且经医院伦理委员会批准。代谢综合征诊断需满足以下任意3项或全部[3]:①超重或肥胖;②空腹血糖≥6.1 mmol/L或餐后2 h血糖≥7.8 mmol/L;③血压≥140/90 mmHg(1 mmHg=0.133 kPa);④血脂异常。脑梗死诊断标准[4]:经头部CT或MRI确诊存在腔隙性梗死、脑血栓形成以及脑栓塞等;②既往有腔隙性梗死、脑血栓形成以及脑栓塞病史者。
1.2 方法 采用问卷调查法记录研究对象年龄、性别、吸烟史以及既往病史等。禁食12 h,于次日清晨采集空腹静脉血,应用酶联免疫吸附法检测三酰甘油(TG)、总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、同型半胱氨酸(Hcy)水平,具体操作严格按照试剂盒说明书进行。
1.3 观察指标 比较4组研究对象年龄、性别、吸烟史、高血压史、糖尿病史、颈动脉内中膜增厚情况以及血清TG、TC、HDL-C、Hcy水平。颈动脉内中膜厚度>1 mm为颈动脉内中膜增厚[5]。
1.4 统计学处理 采用SPSS 21.0统计软件进行数据分析。计数资料采用χ2检验,计量资料采用t检验,采用多因素Logistic回归分析影响老年代谢综合征合并脑梗死的相关因素。以P<0.05为差异有统计学意义。
2 结 果
2.1 老年代谢综合征合并脑梗死的单因素分析结果(见表1)
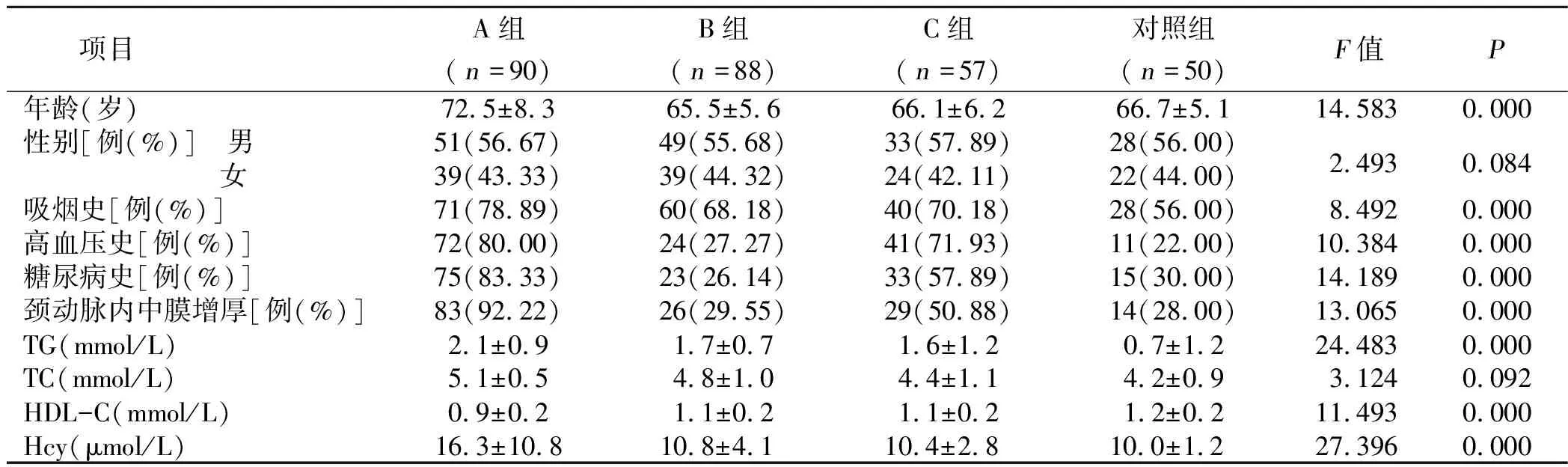
表1 单因素分析结果
2.2 老年代谢综合征合并脑梗死的多因素Logistic回归分析 经多因素Logistic回归分析显示,年龄、吸烟史、高血压史、糖尿病史、颈动脉内中膜增厚、TG、HDL-C、Hcy均为影响老年代谢综合征合并脑梗死的危险因素(P<0.01)。详见表2。

表2 影响老年代谢综合征合并脑梗死的多因素Logistic回归分析
3 讨 论
代谢综合征主要是指机体内蛋白质、糖类以及脂肪等物质出现代谢紊乱的病理状态。临床上较为常见的是糖代谢异常、血脂代谢紊乱、胰岛素抵抗以及中心性肥胖等[6]。而脑梗死主要是由于脑部血供出现障碍,从而使得脑组织出现缺血性坏死或软化。临床上多见于腔隙性脑梗死、脑血栓形成以及脑栓塞等[7]。两种疾病具有相同的病理基础,因此代谢综合紊乱并不是一种孤立的疾病,而会与脑梗死相互作用,从而加剧病人的心脑血管病变,进一步威胁病人的生命安全[8-10]。因此,明确代谢综合征合并脑梗死的相关危险因素显得尤为重要,对其治疗及预后具有极其重要的临床意义。
本研究结果显示,A组年龄显著高于B组、C组以及对照组,这提示年龄可能是影响老年代谢综合征合并脑梗死的危险因素之一,且具有不可控性。在临床上可将年龄作为判断代谢综合征合并脑梗死的辅助指标,有利于临床早期诊断。A组病人吸烟史、高血压史、糖尿病史、颈动脉内中膜增厚比例均显著高于B组、C组和对照组,这与王蕾蕾等[11-12]的研究报道相一致,说明吸烟史、高血压史、糖尿病史、颈动脉内中膜增厚均可能在老年代谢综合征合并脑梗死的发生发展过程中起作用。临床工作中可通过指导病人戒烟,采取积极措施预防高血压、糖尿病以及颈动脉内中膜增厚,从而预防老年代谢综合征合并脑梗死发生,改善预后。此外,A组病人TG、Hcy水平均高于B组、C组和对照组,而HDL-C水平明显低于B组、C组和对照组。有研究报道,Hcy水平的升高会对一氧化氮的生物活性产生抑制作用,从而刺激体内氧自由基的形成与释放,进一步促使血管平滑肌细胞的不断增殖,最终引发动脉粥样硬化,同时会对内皮细胞造成损伤,增加血小板的黏附性及血栓形成的风险[13-15]。经多因素Logistic回归分析显示,年龄、吸烟史、高血压史、糖尿病史、颈动脉内中膜增厚、TG、HDL-C、Hcy均为影响老年代谢综合征合并脑梗死的危险因素。
综上所述,老年代谢综合征合并脑梗死的危险因素包括年龄、吸烟史、高血压史、糖尿病史、颈动脉内中膜增厚、TG、HDL-C、Hcy。在临床工作中应针对上述因素采取积极有效的措施进行干预,从而降低老年代谢综合征合并脑梗死的发生,改善预后。

