手术时机的选择对高血压脑出血患者临床疗效和预后的影响分析
曾钦霖,林庆喜,谢琛璠
(中国人民解放军第九二医院,福建 南平 353000)
脑出血是高血压的严重并发症,也是神经外科常见的急症、重症。高血压脑出血具有较高的致死率和致残率,及早的干预可显著提高临床疗效,改善患者的预后。颅内血肿的压迫效应导致脑细胞缺血、缺氧,进而凋亡,从而产生一系列神经系统缺损症状[1]。因此,清除颅内血肿,消除血肿对脑组织的压迫效应是高血压脑出血早期的主要治疗措施。开颅血肿清除术、颅内血肿穿刺引流术均可有效清除颅内血肿,提高高血压脑出血的临床疗效。临床研究显示,手术时机的选择是高血压脑出血手术疗效的重要因素[2]。本研究回顾性分析2015年8月~2016年8月收治的高血压脑出血患者的临床资料,探讨手术时机的选择对高血压脑出血患者临床疗效和预后的影响,现报告如下。
1 资料与方法
1.1一般资料:回顾性分析自2015年8月~2016年8月期间收治的高血压脑出血患者66例的临床资料,将手术时间为出血后≤7 h的29例分为A组,手术时间为出血后>7 h而≤24 h的20例分为B组,手术时间为出血后>24 h的17例分为C组。A组中,男18例,女11例,患者年龄44~73岁,平均(51.27±7.75)岁,高血压病史2~11年,平均(10.29±3.43)年,血肿体积30~80 ml,平均(45.91±19.68)ml,入院格拉斯哥昏迷指数(GCS)为(7.89±3.59)分,手术方式16例为开颅血肿清除术,13例为颅内血肿穿刺引流术;B组中,男11例,女9例,患者年龄43~71岁,平均(51.08±8.14)岁,高血压病史2~12年,平均(11.35±3.81)年,血肿体积30~90 ml,平均(48.02±19.19)ml,入院GCS评分为(7.79±4.13)分,手术方式10例为开颅血肿清除术,10例为颅内血肿穿刺引流术;C组中,男9例,女8例,患者年龄40~70岁,平均(52.12±8.21)岁,高血压病史2~14年,平均(11.93±4.09)年,血肿体积30~100 ml,平均(48.91±18.85)ml,入院GCS评分为(7.91±4.62)分,手术方式9例为开颅血肿清除术,8例为颅内血肿穿刺引流术。三组患者一般资料对比,差异无统计学意义(均P>0.05),具有可比性。
1.2纳入与排除标准:参照中华医学会神经病学分会、中华医学会神经病学分会脑血管病学组发布的《中国脑出血诊治指南(2014)》[3]进行诊断。所有患者均根据其既往病史、临床症状、体征,结合颅脑CT检查等辅助检查结果,明确高血压脑出血的临床诊断。同时排除发病时间超过72 h;外伤性脑出血、颅内肿瘤破裂出血、动脉瘤破裂出血等其他原因引起颅内出血;合并脑疝、小脑或者脑干出血;合并严重心肝肾功能衰竭、严重感染性疾病、凝血功能障碍等其他严重器质性病变不能耐受本研究手术治疗;临床资料不完整,影响本研究统计学分析的患者。
1.3手术方案:开颅血肿清除术在全身麻醉下进行。根据患者颅内血肿的情况,取适当大小的骨瓣,将硬脑膜打开,取侧裂-岛叶入路进入血肿腔,将血肿清除后,仔细电凝止血。确认病灶无活动性出血,修补硬脑膜后缝合术口,手术完成。颅内血肿穿刺引流术在局部麻醉下进行。根据术前的影像学资料,确定穿刺部位。采用电钻驱动YL-1型颅内血肿粉碎穿刺针,随着电钻,将穿刺针穿刺进入颅骨。取出电钻,穿刺针缓慢穿刺进入血肿中心。采用注射器将血肿缓慢抽出,并采用尿激酶、0.9% NaCl溶液对血肿腔进行冲洗、引流。复查颅脑CT,确定血肿体积较前缩小超过80%后,将引流管拔除。所有患者术后均常规给予调整血压、血糖,抑酸预防应激性溃疡,脱水降颅内压,抗感染、止血以及补液营养支持治疗等。
1.4疗效评价标准:根据格拉斯哥结局量表(GOS)进行疗效评价。手术2周后,患者的身体机能恢复正常,可存在轻度神经功能缺损症状,但生活可以自理为优;手术2周后,患者生活基本可以自理,但存在中度残疾为良;手术2周后,患者的生活不能自理,但意识清楚为中;手术2周,患者仍未植物生存状态或者死亡为差[4]。
1.5观察指标:对比三组患者的临床疗效;对比三组患者术后的残余血肿体积、血肿清除率、术前和术后1周的脑水肿体积变化情况;对比三组患者术后并发症的发生率;采用日常生活能力(ADL)分级评定判断患者的预后。评定为Ⅰ~Ⅲ级为预后良好,Ⅳ~Ⅴ级为预后不良,对比三组患者术后1年的预后良好率[5]。

2 结果
2.1三组患者临床疗效的对比:A组临床疗效为优的比例为44.83%,良为31.03%,优良率为75.86%,显著高于B组和C组,差异均有统计学意义(P<0.05),见表1。
表1三组患者临床疗效的对比[例(%)]
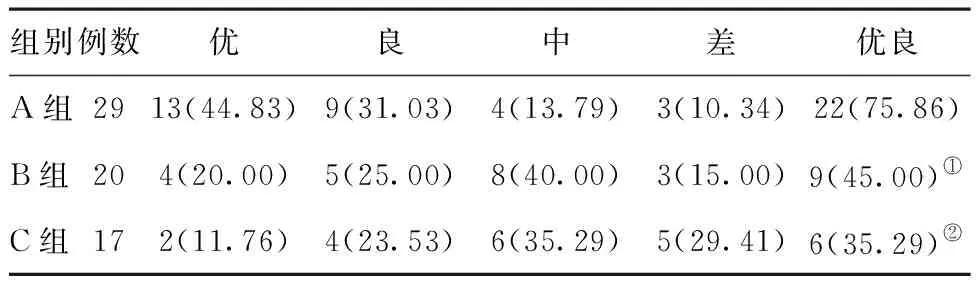
组别例数优良中差优良A组2913(44.83)9(31.03)4(13.79)3(10.34)22(75.86)B组204(20.00)5(25.00)8(40.00)3(15.00)9(45.00)①C组172(11.76)4(23.53)6(35.29)5(29.41)6(35.29)②
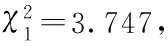
2.2三组患者术后血肿及脑水肿体积的对比:三组患者的残余血肿体积、血肿清除率、术前脑水肿体积的对比,差异均无统计学意义(P>0.05);C组术后1周脑水肿体积为(15.73±12.16)ml,显著大于A组和B组,差异有统计学意义(P<0.05);A组和B组术后1周脑水肿体积的对比,差异无统计学意义(P>0.05);见表2。

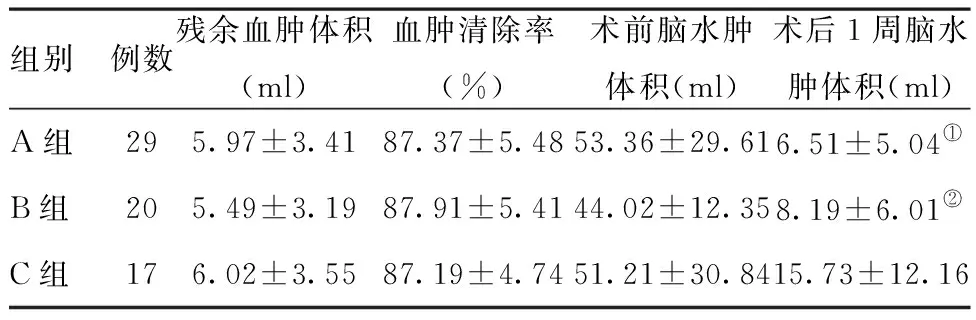
组别例数残余血肿体积(ml)血肿清除率(%)术前脑水肿体积(ml)术后1周脑水肿体积(ml)A组295.97±3.4187.37±5.4853.36±29.616.51±5.04①B组205.49±3.1987.91±5.4144.02±12.358.19±6.01②C组176.02±3.5587.19±4.7451.21±30.8415.73±12.16
注:和C组对比,t1=3.502,①P<0.05,t2=2.779,②P<0.05
2.3三组患者术后并发症发生率的对比:三组患者术后并发症发生率的对比,差异均无统计学意义(P>0.05),见表3。
表3三组患者术后并发症发生率的对比[例(%)]
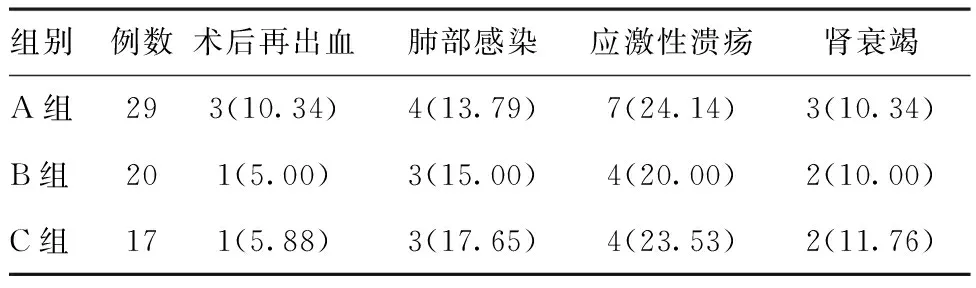
组别例数术后再出血肺部感染应激性溃疡肾衰竭A组293(10.34)4(13.79)7(24.14)3(10.34)B组201(5.00)3(15.00)4(20.00)2(10.00)C组171(5.88)3(17.65)4(23.53)2(11.76)
2.4三组患者术后1年的预后评价结果对比:A组和B组术后1年的预后良好率均显著高于C组,差异有统计学意义(P<0.05),而A组和B组术后1年的预后良好率对比,差异无统计学意义(P>0.05),见表4。
表4三组患者术后1年的预后评价结果对比[例(%)]
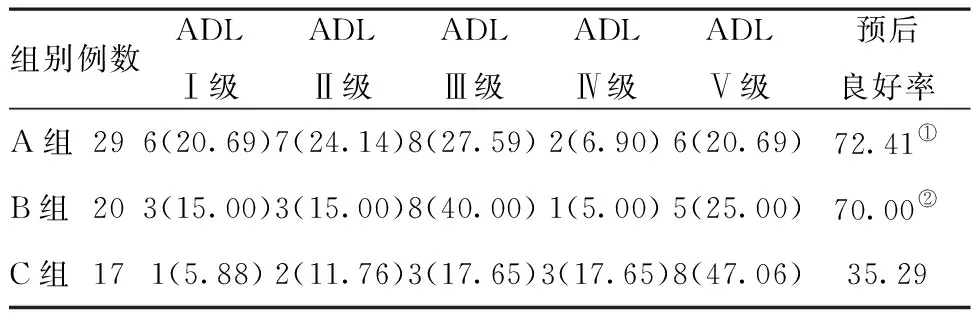
组别例数ADLⅠ级ADLⅡ级ADLⅢ级ADLⅣ级ADLⅤ级预后良好率A组296(20.69)7(24.14)8(27.59)2(6.90)6(20.69)72.41①B组203(15.00)3(15.00)8(40.00)1(5.00)5(25.00)70.00②C组171(5.88)2(11.76)3(17.65)3(17.65)8(47.06)35.29
3 讨论
高血压是我国发病率较高的心血管疾病,伴随着高血压的高发病率,高血压脑出血的发病率也呈现增高的趋势[6]。颅内血肿的压迫效应是导致脑细胞凋亡、颅内压升高的重要原因,因此,有效清除颅内血肿是提高高血压脑出血临床疗效的关键。临床调查显示,对于出血量超过30 ml的高血压脑出血,适当的手术治疗可显著改善患者的预后,提高其术后生活活动能力[7]。同时,临床有多项研究显示,除了手术方式、患者病情等因素外,手术时机的选择也是影响高血压脑出血患者的手术疗效和预后的重要因素[8-9]。
在本研究中,A组术后2周的GOS评分优良率显著优于B组和C组,而B组的GOS评分优良率高于C组,但差异无统计学意义(P>0.05)。这说明及早的手术治疗有利于提高高血压脑出血的手术近期疗效。这主要是因为早期的手术治疗可迅速解除血肿的压迫效应,而延迟手术可导致脑细胞因长时间的血肿压迫而出现凋亡,影响手术疗效。张亚等的调查显示,超过34%的早期高血压脑出血患者可出现颅内血肿扩大[10]。因此,早期手术治疗在清除颅内血肿的同时,可有效预防血肿扩大,有利于病情的稳定。符黄德等的研究也证实,随着脑出血时间的延长,患者脑组织水肿、炎性反应因子水平显著升高[11]。在本研究中,三组患者手术对颅内血肿的清除效果相当,但是A组和B组术后1周的脑水肿体积显著低于C组,差异有统计学意义(P<0.05)。这说明早期的手术治疗消除了血肿对脑组织的压迫,有利于减轻脑组织水肿,促进神经细胞功能的恢复。临床研究显示,脑水肿是脑出血后病情加重,甚至导致患者死亡的重要病理基础[12-13]。A组和B组术后脑水肿体积的缩小更有利于其神经细胞功能的恢复,在本研究中,A组和B组术后1年ADL评分的结果证实,两组患者的预后良好率显著高于C组。这说明脑出血后24 h内手术治疗不仅可显著提高近期疗效,还可以显著改善患者的预后,有利于患者神经功能的恢复。虽然早期的手术有利于高血压脑出血患者的康复,但是,另外的研究显示,过早的进行手术治疗可显著增加术后再出血的风险[14-15],因此,对于出血时间少于4 h的患者,可密切观察病情,并积极给予内科治疗,待手术指征明确后再行手术治疗。本研究三组患者术后并发症的发生率对比,差异无统计学意义(P>0.05)。这说明手术时机对术后并发症的发生风险不产生明显的影响。
综上所述,高血压脑出血早期手术干预可提高临床疗效,减轻脑水肿体积,改善患者的预后。

