实习医师以共同阅片和第二阅片者模式使用计算机辅助检测系统在低剂量CT中的应用研究
胡琼洁, 陈冲, 王玉锦, 胡玉娜, 潘月影, 杨朝霞, 艾涛, 孙子燕, 管汉雄, 夏黎明
肺是恶性肿瘤转移的第三大常见部位,仅次于淋巴结和肝脏。大约1/3的患者在疾病过程中会发生肺转移。 早期识别肺部转移对于患者至关重要,可通过更积极和多学科综合治疗的方法,如肺转移瘤的切除术或放疗等,治疗后患者可长期存活甚至治愈[1-3]。计算机断层扫描(CT),而非胸部X线摄影检查,是评估肺转移、随访和监测治疗反应的最有效且安全的检查手段[4]。此外,这类患者需要反复多次接受胸部CT检查,其累计辐射剂量增加,低剂量计算机断层扫描(low dose CT,LDCT)被推荐用于此类患者。
随着胸部CT在健康体检及肿瘤患者随访复查中越来越广泛的应用,影像科医生的工作量与日俱增。目前我国医学影像数据年增长率约30%,而放射科医师数量增长率约4%,两者严重的不匹配意味着放射科医师处理影像数据的压力越来越大,承担巨大的负荷。同时,为了最大限度提高肺结节的检出率和病灶细节的显示,LDCT筛查需要在薄层、不同对比度的CT图像(层厚1~1.25 mm)上进行观察,加上至少3种图像对比(肺窗、纵隔窗、骨窗),每个患者所需观察的图像将近1000幅,进一步增加了影像医师的工作负担,容易产生视觉疲劳,降低了工作效率和诊断准确性,导致对肺结节的漏检和误判[5]。研究表明胸外恶性肿瘤患者肺结节CT漏诊约1/3,其中约20%的结节是恶性的[6]。大部分漏诊肺结节常因体积较小而被漏诊。特别对于刚接触影像的实习学生而言,CT漏诊率更高。
研究表明使用计算机辅助检测系统(computer-aided detection,CAD)明显提高肺结节检出的敏感性[7-11]。Awai等[7]阐述了在标准剂量CT扫描中,使用CAD的肺结节的检出率高于不使用CAD的检出率。Doo等[11]研究表明使用体模CAD对于肺结节检出率明显提高。目前尚缺乏CAD对低剂量CT肺部结节检出率影响,特别是详细的临床研究的相关报道。Zhao等[5]发现CAD在肺癌筛查中具有重要价值,可提高肺结节检测的敏感性。可改善评估低剂量肺癌筛查CT的阅片者的一致性和随访建议,在排除小结节的情况下[12,13]。有两篇文献在标准剂量胸部CT中探讨CAD对胸外恶性肿瘤患者肺结节的检出率[14,15],并未见关于CAD在低剂量胸部CT对胸外恶性肿瘤患者检测结节敏感性的报道。本研究我们假设基于卷积神经网络(CNN)的人工智能CAD系统对于实习医生在低剂量两种CT扫描剂量中对肺结节的诊断性能显著提高,包括对胸外恶性肿瘤患者的小结节。评估CAD对亚实性肺结节检出的敏感性相关研究相对较少[16],因此本研究根据结节密度特征(实性,亚实性和钙化结节)、结节直径(<4 mm,4~8 mm,>8 mm)和结节分布(胸膜下或非胸膜下)分别比较肺结节检测的敏感性。
使用CAD发现肺结节的阅片模式主要有3种:包括第一阅片者,第二阅片者(second-reader,SR)和共同阅片者(concurrent-reader,CR)。研究表明使用CAD作为第二阅片者花费的时间更长,因为需要阅片两次[17]。许多研究表明了第二阅片者模式的有效性[7-10,18-23],而迄今仅有少数关于胸部CT共同阅片模式的相关研究。先前的研究中CAD共同阅片模式的评估结果不一致。如,一项研究中表明共同阅片模式,肺结节检测的灵敏度从56.5%提高到66.5%[24],但另一项研究中[17]使用CAD共同阅片模式诊断的敏感性无显著性差异。Beyer等[17]发现CAD共同阅片模式可以显著减少阅片时间,Matsumoto等[24]研究未发现CAD共同阅片模式对阅片时间的影响。此外,尚未见CAD共同读片模式在低剂量胸部CT情况下对肺结节检测影响的相关报道。我们假设,CAD的共同读片模式提高肺结节诊断敏感性或减少阅片时间。
本研究系统地评价实习医师使用CAD作为第二阅片者和共同阅片者在低剂量胸部LDCT肺结节检出中的作用。
材料与方法
1.资料
本前瞻性研究获得华中科技大学同济医学院附属同济医院伦理委员会的批准,并且所有受试者签署了书面知情同意书。2017年7-12月,共招募了129名胸外恶性肿瘤患者,这些患者计划进行胸部多层螺旋CT检查以监测或者评价肺转移情况。招募受试者时排除年龄<18岁和孕妇。本研究排除了肺肿块>100 mm或肺疾病如严重肺气肿、急性肺部感染、胸腔积液、肺结核或肺结节病的患者。60名患者被纳入研究。其中,104例(88.89%)检测出肺结节,13例(11.11%)未检测出肺结节。

表1 低剂量CT:无CAD、共同阅片和第二阅片模式检测结节所用时间
注:UR=无CAD模式(unaided reading mode), SR=第二读片者模式(second-reader mode);P1:UR vs CR; P2:UR vs SR; P3:CR vs SR。
2.CT扫描方法
所有患者均以仰卧位吸气末屏气时扫描。采用64排探测器CT扫描(Discovery CT750 HD,GE Healthcare)。扫描参数:准直器宽度64×0.625 mm;螺距1.375:1;图像矩阵512×512。行低剂量CT(BMI≥22:120 kVp,n=88;BMI<22:100 kVp,n=41;20 mAs;NI=30)平扫。 层厚、层间距分别为1.25 mm、1.25 mm,使用ASIR 60%及标准重建方式。
3.CAD软件
使用CAD系统(推想公司)CAD标记,该系统使用卷积神经网络(CNN)模型。将CAD应用于标准剂量和低剂量胸部CT。软件识别的候选病灶用圆圈标记。每个病变仅一个层面上显示CAD标记(即显示病变的最大直径层面)。
4.检测
阅读疲劳是影响观察者结节诊断敏感性的一个重要因素。并且不同医生诊断敏感性存在差异。为此,随机选择60例用于研究在低剂量胸部CT中,实习医师在3种不同阅片模式下肺结节检测的敏感性。3名实习医师指定为观察员A、B、C(工作年限小于1年)。3名实习生在没有CAD的情况下独立读片,8周后以CR模式读片,6周后以SR模式读片。观察者以1到4共4级对每个标记结节的进行评级,其中4代表最高置信度(确定是结节),得分1代表最低置信度(可能不是结节)[25]。他们根据自己的需要调整窗宽、窗位、放大和缩小、和使用最大密度投影(MIP)厚片图像。记录真阳性率(TP)和假阳性率(FP)和读取时间。通过检测的结节数除以结节总数来计算TP比率。 FP率计算为每个CT图像中假阳性结节的个数。此外,要求3名读片者手动测量结节的平均直径。采用FROC(free-response receiver operating characteristic)解析(JAFROC 4.2.1,www.devchakraborty.com)分析了独立读片、CR模式和SR模式下的检出性能[25-28]。肺结节参考标准是由3个没有参与读片研究的胸部放射科医师(20年以上经验)所达成的共识确定:3名医生阅片2次,两次阅片之间间隔3个月。所有高年资胸部放射科医师都认同的CAD检出的结节亦纳入参考标准。 在研究之前,所有观察者都接受了使用CAD系统的培训。 此外,根据结节最长直径(< 4 mm,4~8 mm,>8 mm),结节性质(实性,亚实性和钙化结节)和位置(胸膜下或非胸膜下)对肺结节检测的敏感性进行了总体比较和每个亚组的比较.
5.数据分析
应用SPSS 18.0统计学软件进行数据分析。使用Kolmogrov-Smirnov检验验证独立读片,第二读片SR模式,共同读片CR模式下低剂量CT图像真阳性率,假阳性率以及读片时间是否满足正态分布。符合正态分布用配对t检验或方差分析来比较正态变量,不满足正态分布使用Wilcoxon秩和检验或K-W检验。FROC曲线下面积使用ANOVA方法。P<0.05为差异有统计学意义。
结 果
1.患者特征
首批参加研究受试者81例,其中女44例,男37例,平均年龄(50.63±9.54)岁,年龄范围29~78岁;BMI(23.82±1.5)kg/m2,BMI范围22~28kg/m2;采用120 kVp的低剂量CT扫描。第二批参加研究受试者36例,其中女18例,男18例,平均年龄(48.53±13.25)岁,年龄范围22~76岁,BMI(20.58±0.87)kg/m2,BMI范围(18.5~22)kg/m2;采用100 kVp的低剂量CT扫描。经初步分析,第二批参加研究的36例受试者的辐射剂量更低。随机选取60个病例纳入本次研究。诊断参考标准:低剂量CT(LDCT)图像共338个结节(98.48%)。
2.阅片者检测结果
3名观察者在独立阅读、CR和SR模式下的阅读时间如表1。低剂量CT图像, CR模式[(259±168) s]阅读时间明显短于独立阅片模式[(341±206) s,P<0.0001]和SR模式[(363±165) s,P<0.0001]。
低剂量CT,CAD作为CR模式的平均敏感度(67.36%)显著高于不使用CAD的平均敏感度(40.83%,P<0.001),而与CAD作为SR模式的平均敏感度(68.34%,P>0.05)无统计学差异。在亚组分析中,对于<8 mm的结节,CR模式的平均敏感性高于不使用CAD(P<0.001)。CAD作为CR模式的FP率(5.31/CT)高于不使用CAD (3.28/CT,P<0.0001),而与CAD作为SR模式的FP率(5.23/CT,P=0.263)无统计学差异(表2、3)。
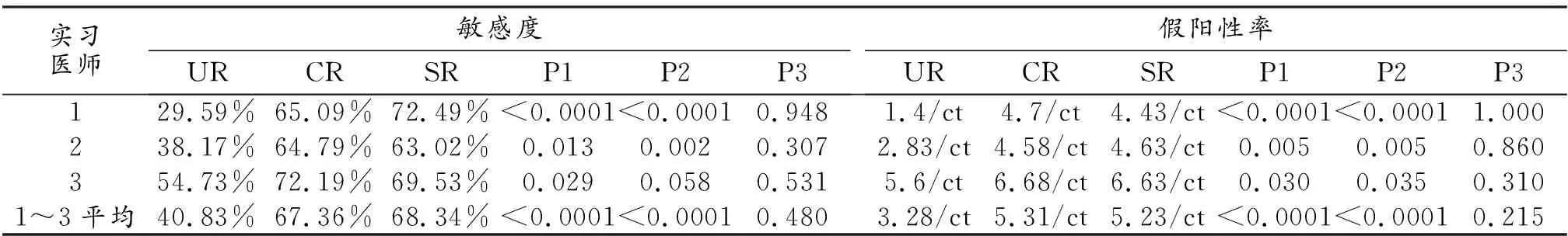
表2 低剂量CT无CAD模式、共同阅片和第二阅片者模式结节检测结果(真阳性率和假阳性率)
注:UR=无辅助模式(unaided reading mode), SR=第二读片者模式(second-reader mode);P1:UR vs CR; P2:UR vs SR; P3:CR vs SR。

表3 低剂量CT:无CAD,共同阅片模式和第二阅片者模式肺结节检出结果
注:UR=无辅助模式(unaided reading mode), SR=第二读片者模式(second-reader mode);P1:UR vs CR; P2:UR vs SR; P3:CR vs SR。

图1 FROC曲线代表3名实习医师使用共同读片模式(绿线)、第二读片者模式(紫线)和无CAD模式(红线)检测肺结节的平均性能。
观察者平均的JAFROC FOM在CR模式下为0.59(95%置信区间:0.53,0.65),在无CAD模式下为0.44(95%置信区间:0.37,0.52),差异有显著性差异(P<0.0001);SR模式的平均FOM值为0.60(95%置信区间为0.51,0.69),CR模式与SR模式的FOM值无统计学差异(表4,图1、2,P=0.675)。
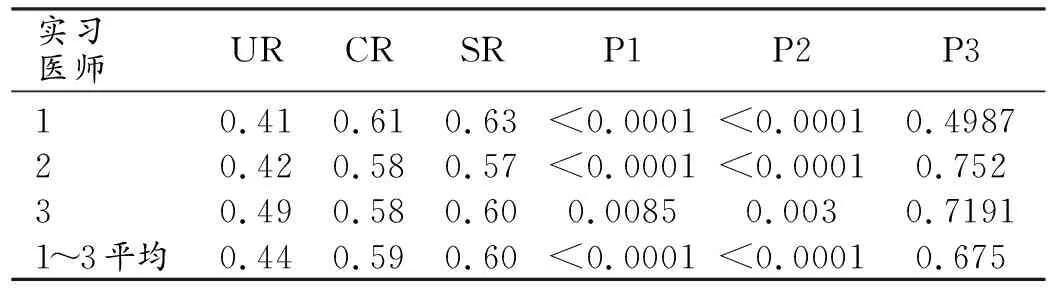
表4 结节检测的结果: FOM
注:UR=无辅助模式(unaided reading mode), SR=第二读片者模式(second-reader mode);P1:UR vs CR; P2:UR vs SR; P3:CR vs SR。
讨 论
CT检查是医疗辐射暴露最重要因素。近年来,随着人们对辐射危害的关注,低剂量胸部CT越来越广泛地应用[29]。美国国家肺癌筛查试验(national lung screening trial,NLST)表明,低剂量CT降低了肺癌死亡率[30]。此外,累计辐射剂量的增加引起人们的注意,尤其对于肺部感染的监测,评价和监测肺部转移治疗反应,这类患者需要反复多次进行胸部CT检查[4]。因此也被推荐使用低剂量CT检查。本研究系统地评估CAD作为第二阅片者和共同阅片者两种模式下肺结节检出的效能。尽管实习医师在低剂量胸部CT图像上容易漏诊结节,且需要很长的时间来检测结节,但CAD(在第二读片者和共同读片模式中)显著提高了肺结节诊断敏感性,同时使用CAD作为共同读片模式缩短了阅片时间。此外,低剂量并没有影响实习医师肺结节检出的假阳性率。

图2 48岁,男,直肠癌患者。 a) 实习医师不使用CAD时无一人在低剂量CT上检测到结节(直径约2mm); b) 在共同阅片和第二读片者模式中, 2名实习医师正确识别了该结节; c) 7个月后,肺结节明显增大。
许多研究显示了第二读片者SR模式[7-10,12,13]的有效性。同样,我们发现不论是常规剂量还是低剂量CT对于<8 mm结节,使用CAD作为第二阅片者比较于未使用 CAD,显著提高实习医生的诊断准确度(P<0.001)。
使用CAD系统作为第二阅片者模式,不可避免地延长读取时间。虽然有许多研究表明使用CAD作为第二阅片者模式[7-10,18-23]提高肺结节敏感性的有存在性,但关于CAD作为共同阅片模式的研究很少[17,24,31]。此外,使用CAD作为共同阅片模式在诊断肺结节的敏感性和阅片时间方面存在争议,并且在低剂量胸部CT,以共同阅片模式使用CAD对肺结节诊断的影响还未见报道。Beyer等的研究使用CR模式与未使用CAD相比,显著地减少了阅片时间,但对诊断敏感度没有影响[17]。他们认为共同读片模式的灵敏度没有增加,可能是由于阅片速度的加快,对CT图像的视觉分析不太彻底。最近一项研究表明相比独立阅片CR模式阅片时间并没有缩短,但诊断敏感度提高[24]。相反,Foti等[31]研究发现CR模式既没有缩短阅片时间,也没有显著地提高肺结节检出的敏感性。本研究我们比较了未使用CAD与CAD作为共同读片模式在低剂量胸部CT,阅片时间和肺结节诊断敏感度的差异。 我们发现与未使用CAD模式相比,CR模式不仅显著地减少了读片时间,而且还增加了实习生在LDCT肺结节检测的敏感度。 CR模式下(259 s)的读片时间明显短于无CAD模式(341 s,P<0.01)和SR模式(363 s,P<0.01)。未使用CAD模式的阅片时间在我们的研究中是直接记录的;而先前的研究中[17,24,31],未使用CAD模式下的阅片时间则是从先前的2次阅片中提取的,所以本研究的结果可靠性更高。共同阅片模式的敏感度(67.36%)高于未使用CAD模式(40.83%,P<0.001),而与第二阅片模型相比,敏感度(68.36%,P>0.05)无统计学差异。在低辐射剂量水平,图像噪声随着辐射剂量减少而增加[5]。尽管实习医师在低剂量胸部CT图像上容易漏诊结节,且需要较长的时间才能检出结节,但使用CAD在共同阅片模式可显著提高诊断敏感度,且缩短阅片时间。随着使用CAD的敏感度的增加,假阳性率也增加[32]。我们发现CR模式中的平均FP率(5.31/CT)比未使用CAD模式高(3.28/CT,P<0.0001),而使用CAD在CR和SR两种模式平均FP率(5.23/CT,P=0.263)无统计学差异。
JAFROC FOM于2004年首次提出[26],是研究真阳性率与假阳性率新指标[25,27,28]。值得注意的是,我们的研究在低剂量CT使用CAD作为共同阅片者模式的JAFROC FOM显著高于未使用CAD(P<0.001),而CAD作为共同阅片者比较于作为第二阅片者JAFROC FOM无统计学差异(P>0.05)。 因此,CR模式有益于低剂量CT实习医师。
本研究局限性在于首先没有可利用的外部参考标准(如组织学证据),而是3个高年资胸部放射科医师(超过20年的工作时间)两次CT阅片的共识作内部参照标准。这一局限性在评价CAD效能的研究中非常普遍。其次,真阳性率相对较低,假阳性率相对较高。然而,考虑到我们研究中90%的结节直径<4 mm,也相对解释为什么本研究中的敏感度相对较低。其次,人类解读图像时的差异不可避免,需要更大多中心的研究来证实我们的观察结果。最后,本研究结果仅代表一个特定算法的在特定参数时CAD的表现,不能直接用于其它CAD。然而,本研究的重点是读片者和CAD之间的交互,而非CAD的性能本身。
总之,我们在临床上证明了尽管实习医师在低剂量胸部CT独立阅片时容易漏诊结节,但CAD在共同读片和第二读片者模式均显著提高包括小结节在内的肺结节的诊断敏感性。并且以共同读片模式使用CAD显著地缩短了读片时间。

