上海儿童专科医院跨省异地就医住院费用直接结算工作运行探索
刘桦,柳龚堡,徐炜,杨荣华,翟晓文
(复旦大学附属儿科医院,上海市 201102)
自2009年《关于基本医疗保险异地就医结算服务工作的意见》(人社部发〔2009〕190号)印发以来,各地积极探索推进异地就医结算工作。为了全面推进异地就医结算工作,国家进一步颁布了《十三五深化医药卫生体制改革规划的通知》(国发[2016]78号)及《关于做好基本医疗保险跨省异地就医住院费用直接结算工作的通知》(人社部[2016]120号)等文件,明确要求全国各地积极行动,加快建立异地就医直接结算机制,推进基本医保全国联网和异地就医直接结算,力争到2017年实现符合转诊规定的异地就医住院费用直接结算,建立起高效运行的全面医疗保障制度[1-2]。
上海市某医院是三级甲等儿童专科医院,为全国各地的患儿提供诊疗服务,也是上海市首批完成跨省异地就医住院费用直接结算工作的医院之一。本研究旨在回顾该院跨省异地就医联网实时结算工作中积累的经验,讨论目前仍存在的问题并提出解决方案,为今后更深入地推进这项国家惠民政策以及为其他单位开展该项工作提供参考依据。
1 对象与方法
1.1 研究对象
上海市某三级甲等儿童专科医院于2017年8月28日完成首例跨省异地就医患儿住院费用实时结算,截至2017年12月31日共有95例跨省异地医保患儿在院住院治疗并顺利实现即时结算报销出院。本研究以此95例患儿为研究对象。
1.2 研究方法
通过检索医院信息系统,回顾这95例异地就医联网实时结算病例的社会学基本信息、参保地信息、治疗及费用等相关数据并进行分析研究。
1.3 统计学方法
采用SPSS 22.0统计分析软件进行数据处理,采用卡方检验、方差分析、秩和检验及Mann-WhitneyU检验对数据进行统计分析。P<0.05为差异具有统计学意义。
2 结果
2.1 研究对象基本情况
出院的95例患儿中,男性53例(占55.8%),女性42例(占44.2%);入院年龄最小为50d,最大为14岁。中位数年龄为2岁零10个月。 5岁以下儿童66例(占69.5%)
患儿参保地来自全国14个省市及自治区,涵盖华东、华北、华南、西南、西北及东北地区(见表1)。其中以华东地区为主,占88.4%。患儿原参保地前三位分别是浙江省(占47.4%)、福建省(占11.6%)和江苏省(占10.5%)。跨省异地就医原因中,转诊转院治疗93例(占97.9%),异地居住2例(占2.1%)。
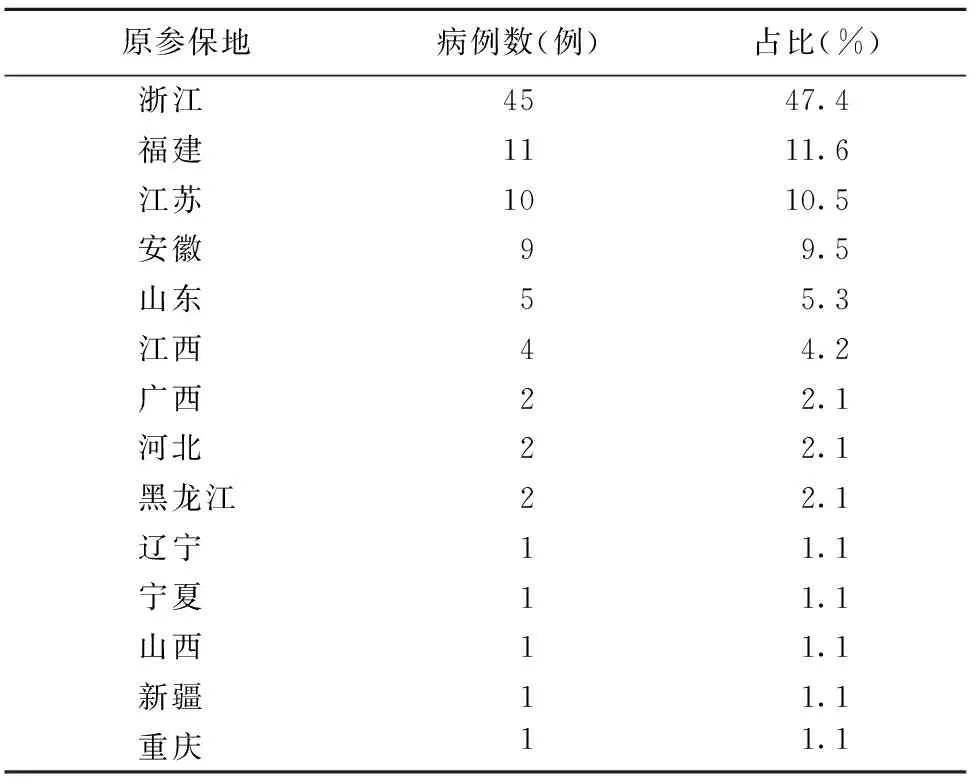
表1 患儿原参保地信息
2.2 研究对象住院治疗情况
2.2.1 入院状态。50例(52.6%)患儿入院病情为“一般”,择期入院,45例(47.4%)患儿入院时病情“急、危”,急诊入院,差异具有统计学意义(P<0.001)。
患儿住院科室遍布全院22个临床科室,其中41例(43.2%)住院科室为国家临床重点专科,包括新生儿科、重症医学科、小儿消化科及小儿外科。患儿疾病种类前三位分别是恶性肿瘤(15例,15.8%)、心血管疾病(12例,12.6%)和肾脏及泌尿系统疾病(12例,12.6%)。首次住院患儿54例(56.8%),2次及以上住院41例(43.2%);全部患儿中住院5次以上共17例(18.3%)。
2次及以上住院患儿以恶性肿瘤及移植后治疗的患儿为主,分别占比29.3%(12例)、19.5%(8例)。以是否首次入院为分组条件,对患儿疾病种类进行卡方检验,差异具有统计学意义(P<0.001)。
2.2.2 治疗情况。所有患儿中84例(88.4%)治疗转归为好转及治愈,死亡患者1例(1.1%),未愈4例(4.2%),其他6例(6.3%)。所有患儿中37例(38.9%)为手术病人,非手术病人58例(61.1%),差异具有统计学意义(P=0.031<0.05)。其中,I/II级手术6例(16.2%),III/IV级手术31例(83.8%),差异具有统计学意义(P<0.001)。
经卡方检验,不同省/自治区参保的患儿入院次数、入院病情、入院科室是否国家临床重点专科及是否接受手术差异均不具有统计学意义(见表2)。

表2 不同省/自治区参保患儿相关指标卡方检验结果
2.3 研究对象住院费用结算情况
患儿平均住院天数(8.82±11.52)d。平均住院费用(22 518.27±32 003.88)元,医保支付(包括统筹基金及账户基金支付)费用平均 (12 520.34±21 103.79)元,平均报销比例为55.6%。
经方差分析,不同疾病种类患者住院费用、住院天数、结算天数之间差异均无统计学意义;报销比例之间的差异有统计学意义(见表3)。
51例(53.8%)患儿在入院时即完成了异地医保身份变更,29例(30.8%)患儿在住院期间变更为异地医保,15例(15.4%)患儿在出院结账时才完成身份变更。80例患儿(84.2%)在出院时即完成了费用实时结报,12例患儿(12.6%)由于参保地通讯等原因在出院时无法结算,经沟通后在出院后5d内完成了结报,其中5例为出院后第二天结算。仅有3例(3.2%)患儿结算天数超过10d以上,系家属选择复诊时结算。

表3 不同疾病种类患儿住院费用相关情况
对不同省份/自治区参保患儿的住院费用、住院天数及结算天数进行方差分析,差异均无统计学意义。经秩和检验不同参保地患儿报销比例之间差异也无统计学意义(见表4)。
将患儿按是否首次住院、是否手术及入住科室是否为国家临床重点专科进行分组,分别统计分析不同组别患儿住院费用、报销比例、住院天数及结算天数之间的差异(见表5)。除是否首次住院患儿之间报销比例使用Mann-WhitneyU检验外,其余均为t检验。
首次住院患儿报销比例略低于非首次住院患儿、手术患儿住院费用高于非手术患儿,差异具有统计学意义。其余指标之间差异均无统计学意义。
3 讨论
3.1 跨省异地就医直接结算实施初期以转诊就医人群为主
自2009年以来,全国各省陆续开展基本医疗保险异地结算工作,但进展不一致且以省内异地结算为主[3]。此次全国基本医疗保险跨省异地就医住院医疗费用直接结算系统全面启动对于常驻异地工作人员、异地长期居住人员、异地安置退休人员及异地转诊人员住院就医意义重大。

表4 不同参保地患儿住院费用相关情况

表5 不同分组情况下患儿住院费用相关指标统计分析结果
梁红等[4]人曾对成人综合性医院异地医保患者就医主要原因进行分析,主要以“异地居住”为主。赵蕴等[5]人也分析得出异地就医的患者绝大部分是居住在本市而参保地不在本市的退休人员。与此不同,本研究所分析的对象为全国跨省异地就医住院医疗费用直接结算全面启动初期在儿童专科医院就诊的患儿,主要以择期入院的转诊就医为主。大部分患儿为恶性肿瘤及心血管疾病患者,病情相对严重且需长期随访治疗,相对而言跨省异地就医直接结算对他们影响较大,因此在政策实施之初会主动办理相关手续,以享受直接结算的便利。本次研究结果显示,报销比例最高的前三位疾病种类分别是移植后治疗、心血管疾病、神经内外科疾病。恶性肿瘤、肾脏及泌尿系统疾病患儿报销比例次之,均在50%以上。因此他们对异地就医直接结算的需求相对更迫切。
3.2 跨省异地就医直接结算效率较高、效果显著
全国基本医疗保险跨省异地就医住院费用直接结算是在党中央的领导下,各有关部门通力协作,解决“各地医保政策不同、城市或区域之间信息资源缺乏互通共享的现实条件”[6]等重重困难后,实现的一项惠民工程。从研究的结果可以看出,大部分患儿在入院时即已办好相关手续可当场变更住院身份,还有小部分患儿在住院期间也能够及时变更身份状态,最终84.2%的患儿能够在出院时顺利实现即时结报,享受高质量医疗服务,同时不再需要繁琐的报销手续。
跨省异地就医结算对医疗机构也会造成一定影响,既往研究认为应当在就诊地医保机构或医疗机构与参保人即时结算后,及时给予补偿,避免就诊地医保机构或医疗机构长期垫付资金的尴尬,增加医疗机构接诊异地就医人员积极性[7]。此次研究中所有医保支付费用都在医疗机构费用结算申报次月及时到账,对于医疗机构资金运转具有一定的积极作用。
3.3 不同参保地患儿能够享受同质化医疗及费用结算服务
研究结果显示,来自不同参保地患儿在入院病情、诊断、入院次数、科室及治疗方面的差异均无统计学意义,且住院费用、报销比例、住院天数及出院后结算天数之间的差异也无统计学意义。不同参保地患儿报销比例较为一致,都在50%左右,且差异无统计学意义。表明不同参保地患儿在本院能够同时享受同质化医疗及费用结算服务。
3.4 跨省异地就医直接结算与医联体相结合,促进医疗资源合理利用
本研究中跨省异地就医患儿主要来自浙江及福建地区,除了地理上的优势外,还与该儿童专科医院牵头的“儿科医疗联合体(以下简称医联体)”有关。本研究中儿童专科医院已于2014年与多家医院签约,在全市牵头成立了儿科医联体,实现了医疗资源均衡流动、诊疗服务下沉社区,也在2016年将医联体的触角升向了福建,并开通双向转诊绿色通道,分级诊疗双向转诊成效显著。医联体能够整合一定区域内的医疗资源,构建合理的医疗网络,扩大优势医疗机构的医疗辐射范围,统一医疗质量。
4 建议
4.1 加大宣传力度,完善信息互联互通,扩大儿童专科医院异地就医直接结算
作为全国知名三级甲等儿童专科医院,医院住院患儿中近七成为无上海基本医疗保险的患儿,而本研究中享受跨省异地医保直接结算的患儿仅占同期出院非本地医保患儿的1%。说明仍有大量异地医保患儿未享受住院费用直接结算。应当加大宣传力度,使更多患儿知晓此项惠民政策。同时,本研究发现仍有小部分患儿要在出院时甚至出院后才变更身份状态,出院当时无法立即结算。因此,还需加强各地区医保及信息方面的互联互通,避免出现已在参保地备案但就医地信息无法读取等问题导致患儿无法享受直接结算。
4.2 扩大分级诊疗覆盖面,推进医疗资源合理利用
由于我国在一定程度上存在医疗资源配置不平衡的情况,跨省异地就医住院费用直接结算大幅度提高合理异地就医需求人群的结算报销效率,改善异地就医人群的卫生服务可及性,同时也不可避免会在一定程度上造成非合理异地就医需求人群趋向医疗资源更丰富的大城市进行就医治疗。因此,应当将异地就医纳入分级诊疗的整体体系之中,专门针对异地就医人群的分级诊疗进行考虑[8]。
利用医联体等合理措施,将跨省异地就医与跨区域医疗联合体相结合,扩大医联体覆盖面,在确保及时结算报销的同时,促进优质医疗资源在不同地区均衡分布,推进医疗资源合理利用。
5 研究的局限性
研究仅覆盖了跨省异地就医直接结算在该儿童专科医院实施之初5个月的数据,具有一定的局限性,随着此项工作的不断推进,在今后的研究中将进一步扩大覆盖面再加以分析讨论。

