改良Stoppa入路和髂腹股沟入路在骨盆骨折治疗中效果对比
广东省深圳恒生医院(518100)杨勇
盆骨骨折患者往往合并腹腔脏器多发伤和胸腔脏器多发伤的现象,致残率和致死率分别可达60%、30%~50%。以往治疗盆骨骨折多选择髂腹股沟入路,但对于复位和固定难度比较大和四边形骨折暴露的患者而言,此种入路方式会导致腹壁疝、感染、血管损伤等一系列并发症,具有较高的手术风险[1]。随着改良Stoppa入路方案的提出和应用,其主要将下腹部正中切口作为入路方式,可对传统术式操作困难、暴露面积小等不足进行改进,且对股神经、髂腰肌等无需进行解剖,安全性较好[2]。本文选取我院收治的82例骨盆骨折患者作为研究对象,现作以下评比报告。
1 资料与方法
1.1 一般资料 选取2015年6月~2017年6月我院收治的82例骨盆骨折患者作为研究对象,按照随机数字表法将其分为两组,对照组41例患者中,男23例,女18例,患者年龄22~79岁;平均年龄(56.8±7.5)岁;其中交通伤32例,高处坠落伤9例;骨折Tile具体分型:B型26例,C型15例;实验组41例患者中,男24例,女17例,患者年龄21~80岁;平均年龄(57.2±7.3)岁;其中交通伤30例,高处坠落伤11例;骨折Tile具体分型:B型28例,C型13例。对比两组患者的基线资料,组间差异不明显,无统计学意义(P>0.05),可进行比较。
1.2 方法 术前所有患者均实施清创缝合、输血、抗休克等基础治疗,并通过骨牵引、外固定支架等方式复位骨折,使患者病情保持稳定。对照组经髂腹股沟入路:选择仰卧位,予以全麻,于髂嵴2/3位置作弧形手术切口,沿髂嵴拓展至髂前上棘,横向穿过患者腹股沟和下腹部,抵达与耻骨相距约3cm处停止,对皮下组织和皮肤进行切开,将关节、血管以及肌肉、神经等逐层暴露出来,在髂腰处进行剥离处理,使四边休和耻骨支充分暴露出来,进行牵引,复位骨折取得成功后,由主刀医生根据患者髋臼解剖形状对髋臼钢板进行合理选择,带完成塑性操作后,采用螺钉对骨折进行固定,通过X线对骨折复位和固定情况进行全面观察,对切口进行逐层关闭,常规安置引流管。
实验组改良Stoppa入路:保持仰卧位,予以全麻,在脐下中间位作手术切口,并向耻骨上缘延伸,切口长10~15cm,使腹白线充分暴露出来,予以纵向切开处理,对腹膜前直至耻骨联合处的皮肤、组织等进行钝性分离,将腹直肌拉开,做好血管和组织保护措施,吻合支结扎处理患者腹壁动脉、闭孔动脉,以牵拉的方式将患者肌肉、血管和神经性完全暴露出来,使患者骶髂关节与耻骨联合间的真骨盆部位得到保障,由主刀医生将髂耻筋膜切断,对四边休进行剥离,实施骨折复位,通过腹位针或克氏针进行固定,进行弯曲塑性,对髋臼进行重建,沿着患者髋臼内院形状放置固定螺钉。选择和对照组一致的术后处置方法。
1.3 观察指标 ①手术情况:对两组手术时间、术中出血量、切口长度、术后骨性愈合时间进行观察记录,其中骨性愈合标准为:骨折局部未出现压痛现象和纵向叩击痛现象,无异常情况,影像学检查结果显示骨折线模糊且出现连续性骨痂通过情况,在无支具辅助下,患肢可在平地连续行走30步或3min,进行≥2周的观察,未出现骨折处变形的情况。②髋关节功能评价:采用Harris髋关节功能评分标准评定患者髋关节功能恢复情况,满分为100分,其中优:90~100分;良:80~89分;可:70~79分;差:<70分。髋关节优良率=(优+良)/总例数×100%。③并发症评定:常见并发症类型为内固定失败、腹壁疝、术后感染。
1.4 统计学方法 通过统计学软件SPSS22.0统计分析全部相关数据,采用(±s)对手术情况进行描述,对比应用t检验,采用百分率(%)对髋关节功能优良率、并发症发生率进行描述,对比应用x2检验,若P<0.05,则证明组间差异显著,具有统计学意义。
2 结果
2.1 比较两组手术及恢复情况的差异 除切口长度无差异外(P>0.05),实验组手术时间、术中出血量、骨折愈合时间与对照组进行比较,实验组优于对照组,组间差异显著(P<0.05),详见附表。
附表 比较两组手术及恢复情况的差异(±s)
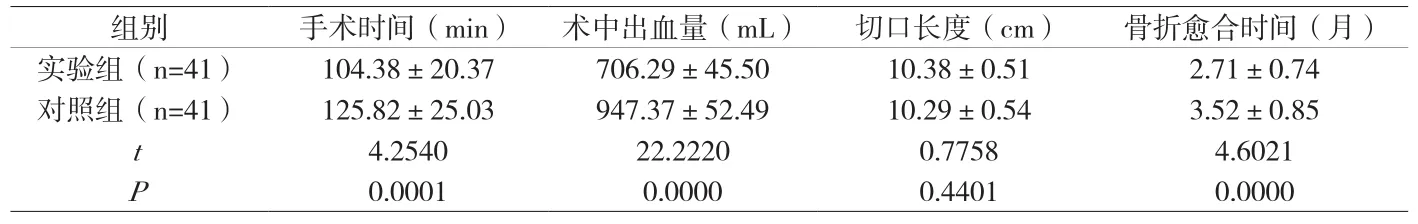
附表 比较两组手术及恢复情况的差异(±s)
组别 手术时间(min) 术中出血量(mL) 切口长度(cm) 骨折愈合时间(月)实验组(n=41) 104.38±20.37 706.29±45.50 10.38±0.51 2.71±0.74对照组(n=41) 125.82±25.03 947.37±52.49 10.29±0.54 3.52±0.85 t 4.2540 22.2220 0.7758 4.6021 P 0.0001 0.0000 0.4401 0.0000
2.2 比较两组髋关节功能优良率的差异 实验组髋关节功能优良率为95.12%(39/41),将其与对照组75.61%(31/41)进行比较,对照组显著低于实验组,两组差异明显(P<0.05)。
2.3 比较两组并发症发生率的差异 实验组术后未出现并发症,对照组术后出现5例并发症,其中内固定失败、腹壁疝各1例,术后感染3例,并发症发生率为12.19%,组间比较,差异存在统计学意义(x2=5.3247,P=0.0210)。
3 讨论
骨盆骨折是临床十分常见的骨折类型,以往多采用保守治疗或外固定方法进行治疗,但相关研究证实[3],盆骨骨折稳定性比较差,保守治疗效果一般,外固定支架会导致患者正常运动出现障碍,造成皮肤摩擦损伤,还会使钉道感染等相关并发症发生危险增加。而手术治疗与人体生物力学标准更为符合,可在精准定位基础上,提高盆骨环稳定性。目前,国内外大多数研究观点认为[4],改良Stoppa入路手术操作简单方便,可完全暴露术野,安全有效,效果确切,较易暴露方形区,进行内固定放置时比较简单,术后可显著降低神经血管损伤发生率。但另有研究学者提出的观点中认为[5],改良Stoppa入路是由下腹部正中入路实现的,其局限性依然比较大,具体表现为腹壁脂肪以及腹直肌会影响术野暴露,与传统髂腹股沟入路相比,其手术操作性较差。基于此,临床方面针对骨盆骨折患者的具体情况,推荐相应的手术入路方式和治疗方案。
在本次研究中,两组手术切口长度无明显差异(P>0.05),实验组手术时间、术中出血量、骨折愈合时间、髋关节功能优良率、并发症发生率与对照组间具有统计学差异(P<0.05)。这充分证明,改良Stoppa入路方式即可使传统方案的优点得到保留,还能使四边体直接暴露出来,同时降低手术操作难度,减少对神经和血管造成的损伤,提高手术治疗效果和安全有效性,缩短患者术后康复时间。
总之,相比于传统髂腹股沟入路术式,改良Stoppa入路可显著减少骨盆骨折患者手术创伤,缩短康复时间,降低并发症发生率,安全可靠,值得临床推广。

