肺结核对慢性乙型肝炎患者肝组织的影响
阳凤涛,龙小蛟,傅强
(贵州省六盘水市人民医院 1.感染科,2.病案管理科,贵州 六盘水 553001)
慢性乙型肝炎由于起病缓慢,病情反复,需要长期服用药物进行治疗,患者在疾病进展过程中常发生不同程度的肝纤维化、肝细胞损伤及肝功能损伤[1]。同时慢性乙型肝炎会导致患者体内免疫蛋白的释放量降低,机体免疫能力显著降低,部分患者会感染肺结核[2]。肺结核是结合分枝杆菌导致的肺部感染性疾病,通过呼吸道进行传播,因慢性乙型肝炎患者的机体免疫能力下降,因而患者感染或复发肺结核的几率较高[3]。肺结核患者经临床治疗后,对抗结核药物和抗病毒药物的耐受率增快,可能出现耐多药结核,因而对慢性乙型肝炎合并肺结核患者进行药物治疗,可能会加重患者的肝损伤,严重者导致肝功能衰竭[4]。本研究对肺结核合并慢性乙型肝炎患者肝组织的影响进行了分析,以期能为后期临床治疗提供参考。现报道如下。
1 资料与方法
1.1 一般资料
选取2013年6月-2016年6月于贵州省六盘水市人民医院收治的576例慢性乙型肝炎合并肺结核的患者作为观察组,并选取同期本院收治的576例慢性乙型肝炎患者作为对照组。观察组患者中男性390例,女性186例;年龄25~89岁,平均(39.47±11.37)岁;病程0~7年,平均(2.43±1.04)年。对照组患者中男性426例,女性150例;年龄27~86岁,平均(38.52±12.23)岁;病程0~7年,平均(2.32±1.16)年。纳入标准:①经临床诊断为慢性乙型肝炎;②经临床诊断为慢性乙型肝炎合并肺结核;③年龄≥18周岁。排除标准:①脂肪肝、药物性肝损害及酒精性肝炎;②研究前半年内接受过免疫抑制剂和抗病毒治疗;③严重的精神疾病。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准,患者均自愿参加研究并签署知情书。
1.2 方法
1.2.1 器材 MSL全自动生化分析仪(法国MS公司);STA Compact全自动血凝仪、时间分辨荧光检测试剂(上海新波生物技术有限公司)。
1.2.2 检查方法 两组患者均进行了抗结核治疗,病理检查均在抗结核治疗前进行。取长度为10~20 mm的肝组织,包含≥4个的可进行评价的汇管区,使用体积分数为0.04的甲醛溶液固定肝组织,并进行石蜡包埋,连续切片后进行HE、Masson和Vimenti)染色。依据2000年《病毒性肝炎防治方案》划分为纤维化分期(S1:包括汇管区、汇管区周围纤维化和限局窦周纤维化或小叶内纤维瘢痕,肝纤维化分期不影响小叶结构的完整性;S2:纤维间隔即桥接纤维化,肝纤维化主要由桥接坏死发展而来,虽有纤维间隔形成,但小叶结构大部仍保留;S3:大量纤维间隔,分隔并破坏肝小叶,致小叶结构紊乱,但尚无肝硬化。部分患者出现门静脉高压和食管静脉曲张;S4:肝纤维化分期在早期肝硬化,肝实质广泛破坏,弥漫性纤维增生,被分隔的肝细胞团呈不同程度的再生及假小叶形成。)和炎症活动分期(G1:汇管区炎症,小叶变性及少数点、灶状坏死;G2:轻度碎屑样坏死,发生于部分汇管区,小叶变性、点及灶状坏死,界板破坏死范围小,界面肝炎局限;G3:中度碎屑样坏死,大部分汇管区受累,小叶变性、融合坏死或见桥接坏死,界板破坏可达50%,界面肝炎明显;G4:重度碎屑样坏死,可致汇管区周围较广泛胶原沉积,桥接坏死范围广,多小叶坏死,炎症坏死深达小叶中带,致小叶边界严重参差不齐。)[5]。所有病理标本均经2位医生复核,采用Ishak评分系统对肝组织进行组织学评分,采用免疫组织化学法对CD57+T、CD20+T、CD8+T及CD4+T淋巴细胞的表达进行检测。见图1、2。
1.3 统计学方法
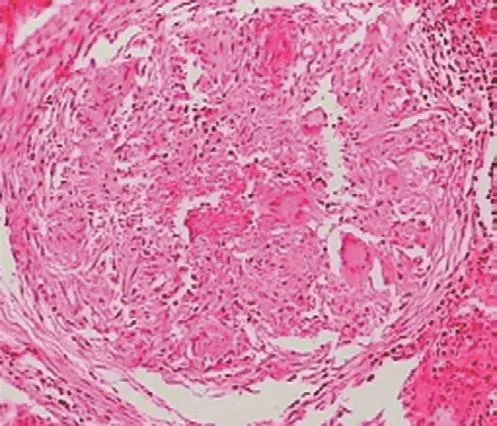
图1 慢性乙型肝炎合并肺结核患者病理图 (×40)
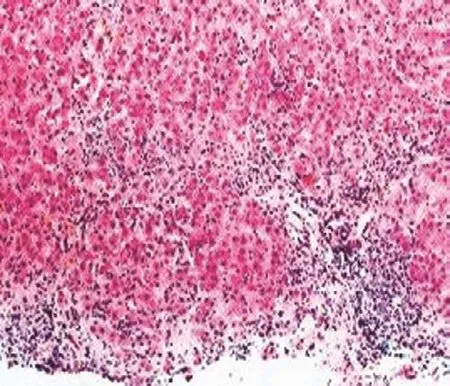
图2 慢性乙型肝炎患者病理图 (×40)
数据分析采用SPSS 19.0统计学软件,计量资料以均数±标准差(±s)表示,比较用t检验,计数资料以率(%)表示,比较用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者肝功能比较
两组患者的天冬氨酸转氨酶、丙氨酸转氨酶、总胆红素、凝血酶原时间及CD57+T淋巴细胞水平比较,采用t检验,差异无统计学意义(P>0.05)。两组患者的白蛋白、胆碱酯酶、CD20+T淋巴细胞、CD8+T淋巴细胞及CD4+T淋巴细胞水平比较,采用t检验,差异有统计学意义(P<0.05)。见表1。
2.2 两组患者肝组织病理分期比较
两组患者炎症活动分级比较,采用χ2检验,差异有统计学意义(P<0.05),观察组患者的肝组织炎症重于对照组患者;两组患者的纤维化分期比较,采用χ2检验,差异无统计学意义(P>0.05)。见表2。
表1 两组患者肝功能指标比较 (n =576,±s)
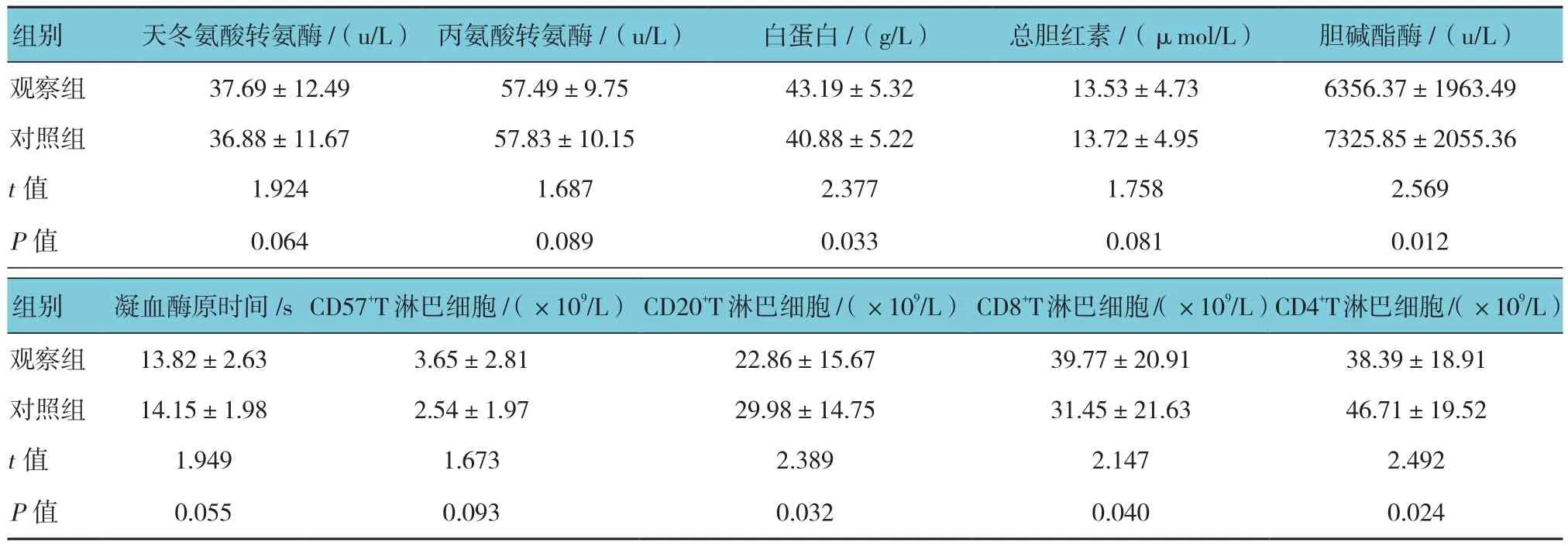
表1 两组患者肝功能指标比较 (n =576,±s)
组别 天冬氨酸转氨酶/(u/L) 丙氨酸转氨酶/(u/L) 白蛋白/(g/L) 总胆红素/(μmol/L) 胆碱酯酶/(u/L)观察组 37.69±12.49 57.49±9.75 43.19±5.32 13.53±4.73 6356.37±1963.49对照组 36.88±11.67 57.83±10.15 40.88±5.22 13.72±4.95 7325.85±2055.36 t值 1.924 1.687 2.377 1.758 2.569 P值 0.064 0.089 0.033 0.081 0.012组别凝血酶原时间/s CD57+T淋巴细胞/(×109/L)CD20+T淋巴细胞/(×109/L)CD8+T淋巴细胞/(×109/L)CD4+T淋巴细胞/(×109/L)观察组 13.82±2.63 3.65±2.81 22.86±15.67 39.77±20.91 38.39±18.91对照组 14.15±1.98 2.54±1.97 29.98±14.75 31.45±21.63 46.71±19.52 t值 1.949 1.673 2.389 2.147 2.492 P值 0.055 0.093 0.032 0.040 0.024
2.3 两组患者肝组织学Ishak积分比较
两组患者的碎片状坏死、汇管区炎性改变Ishak积分及总分比较,采用t检验,差异有统计学意义(P<0.05),观察组高于对照组。见表3。
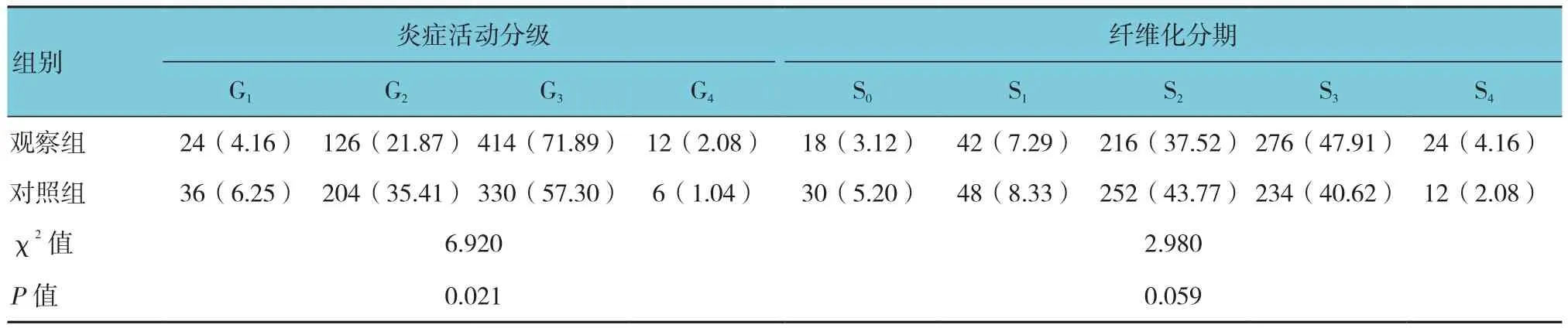
表2 肝组织病理分期比较 [n =576,例(%)]
表3 两组患者肝组织学Ishak积分比较 (n =576,分,±s)
组别 融合性坏死 碎片状坏死 灶性(点状)溶解性坏死 纤维化 汇管区炎性改变 总分观察组 2.77±1.98 2.57±1.34 2.39±1.17 2.97±1.52 2.78±1.31 13.76±6.11对照组 2.56±1.83 2.03±1.41 2.23±1.06 2.62±1.44 2.25±1.22 10.93±5.96 t值 1.673 2.084 1.917 1.956 2.580 2.317 P值 0.093 0.042 0.066 0.052 0.010 0.035
3 讨论
临床上多采用吡嗪酰胺、异烟肼及利福平对肺结核患者进行治疗,这些药物能够将细胞内和细胞外静止期和繁殖期的结核杆菌杀灭,进而治疗肺结核。但是临床中常用的抗结核药物均对患者肝脏产生不同程度的损害,且肺结核的临床治疗中多采用多种抗结核药物联合治疗,长时间服用抗结核药物,容易产生药物性肝炎[6]。对于慢性乙型肝炎合并肺结核患者来说,无论患者肝功能是否正常,慢性乙型肝炎均会对患者肝脏产生不同程度的病理损害[7]。且慢性乙型肝炎患者肝脏血流灌注障碍,肝血流量较少,肝药酶活性降低,患者体内血浆白蛋白含量较低,药物与血浆白蛋白的结合较弱,因而对药物的清除率较低,造成生物半衰期延长,增大了患者体内游离药物的浓度,增加了药物的毒性和药效,同时对患者进行抗结核治疗可能会对肝脏造成进一步的损伤[8]。
临床上对于抗结核药物对肝脏损伤的发生机制并不明确,考虑是由于肝脏是多数药物的代谢转化场所,因而药物的代谢产物可能对肝脏造成损伤,因而抗结核药物造成肝脏损伤的机制可分为变态反应和肝细胞中毒两种[9]。肝细胞中毒是指药物大部分经细胞色素P450酶代谢产生的自由基、亲电子基等活性代谢产物与谷胱甘肽相结合,造成谷胱甘肽含量显著降低,发生肝细胞中毒性坏死,该反应存在剂量依赖性和可预测性[10]。变态反应是指药物代谢产生的活性代谢产物与患者机体内的内源性蛋白质共价结合产生免疫复合物,进而转变为有抗原性的活性代谢产物,导致机体发生体液免疫反应和细胞免疫反应,造成肝脏损伤。慢性乙型肝炎患者的免疫功能改变主要表现为CD4+T淋巴细胞水平降低,CD8+T淋巴细胞水平升高,导致患者机体免疫功能紊乱,HBV大量复制,对肝脏细胞造成损伤[11]。有研究指出慢性乙型肝炎患者肝组织CD20+T淋巴细胞水平随着患者炎性反应水平的加重而增大,且由于肺结核的发生、发展、演变也与患者机体的免疫功能有密切的相关性,肺结核活动与CD4+T淋巴细胞长时间受到压抑有关[12]。B淋巴细胞是肺结核结节病灶中含量最多的炎性细胞,能够形成异位淋巴滤泡样结构[13]。本研究显示,两组患者的天冬氨酸转氨酶、丙氨酸转氨酶、总胆红素、凝血酶原时间及CD57+T淋巴细胞水平比较无差异,两组患者的白蛋白、胆碱酯酶、CD20+T淋巴细胞、CD8+T淋巴细胞及CD4+T淋巴细胞水平比较有差异。这是由于观察组患者淋巴细胞水平发生变异,导致患者产生免疫耐受,进而造成肝脏损伤。本研究中通过对患者进行肝活组织检查,明确了两组患者的肝组织炎症活动度分级情况,并通过肝组织学Ishak积分进一步了解患者的肝脏损伤情况。这一结果提示慢性乙型肝炎合并肺结核患者不应盲目参加单纯治疗慢性乙型肝炎或单纯治疗肺结核的治疗方案,可通过使用核苷酸类似物联合化学治疗药物进行治疗,必要时使用护肝药物,改善临床疗效。
综上所述,肺结核会对慢性乙型肝炎患者的肝组织造成损伤,临床中应密切观察患者肝功能各项指标,及时给予针对性治疗,改善患者预后。

