86例乳腺癌骨转移的相关因素分析
袁钦华 俞士尤 苏 江
乳腺癌是女性发病率最高的恶性肿瘤之一,骨转移是其常见的转移部位。骨转移患者经常出现骨痛甚至发生病理性骨折,使生活质量明显下降。多发骨转移常合并肺、肝、脑等内脏器官转移,死亡率高,成为乳腺癌患者生存率下降的主要因素[1]。所以,我们分析乳腺癌骨转移的临床病理特征,寻找相关因素,给予更加积极有效的治疗,以期降低骨转移发生,提高患者生存率及生活质量。
1 资料与方法
1.1 一般资料
我院自2010年1月至2016年12月间收治942例乳腺癌患者,搜集其中有完整临床资料的骨转移病例86例。患者均为女性,初诊年龄 24~87岁,中位年龄49岁,均经手术或空芯针穿刺病理确诊乳腺癌,行全身骨显像,对于出现放射性浓聚灶的病例,再经X线、CT、MRI等影像学进一步确认,诊断骨转移。
1.2 分析方法
收集整理86例乳腺癌骨转移患者的病历资料,统计患者年龄、肿瘤大小,病理类型、腋窝淋巴结转移情况、ER和(或)PR状况、HER-2 表达等因素,分析其与骨转移发生的相关性。
1.3 统计方法
应用SPSS 21.0统计软件,将可能影响乳腺癌骨转移的相关因素进行分析,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 乳腺癌发生情况
942例乳腺癌患者中发生骨转移86例,发生率为9.13%。其中年龄35周岁以下12例,35周岁以上74例。原发肿块≤2 cm者8例,2.1~5 cm者53例,>5 cm者25例,腋窝淋巴结无转移者13例,转移1~3枚29例,4枚以上44例,腋窝淋巴结转移率为84.88%。浸润性导管癌79例,导管内癌2例,浸润性小叶癌2例,髓样癌1例,黏液腺癌1例,化生性癌1例。激素受体阳性者65例,阴性者21例。HER-2阳性者37例,阴性者49例。按分子分型,Luminal A型36例,Luminal B型29例(其中1例为HER-2阴性,Ki67为50%)。三阴性12例,HER-2过表达型9例。
2.2 骨转移及内脏转移情况
86 例乳腺癌骨转移患者均为溶骨性病变。单发病灶患者26例(30.23%),多发病灶患者60例(69.77%)。转移部位常见的有胸腰椎、髂骨、肋骨,见表1。单纯骨转移35例(40.70%),合并肺、肝、脑等远处转移51例(59.30%)。
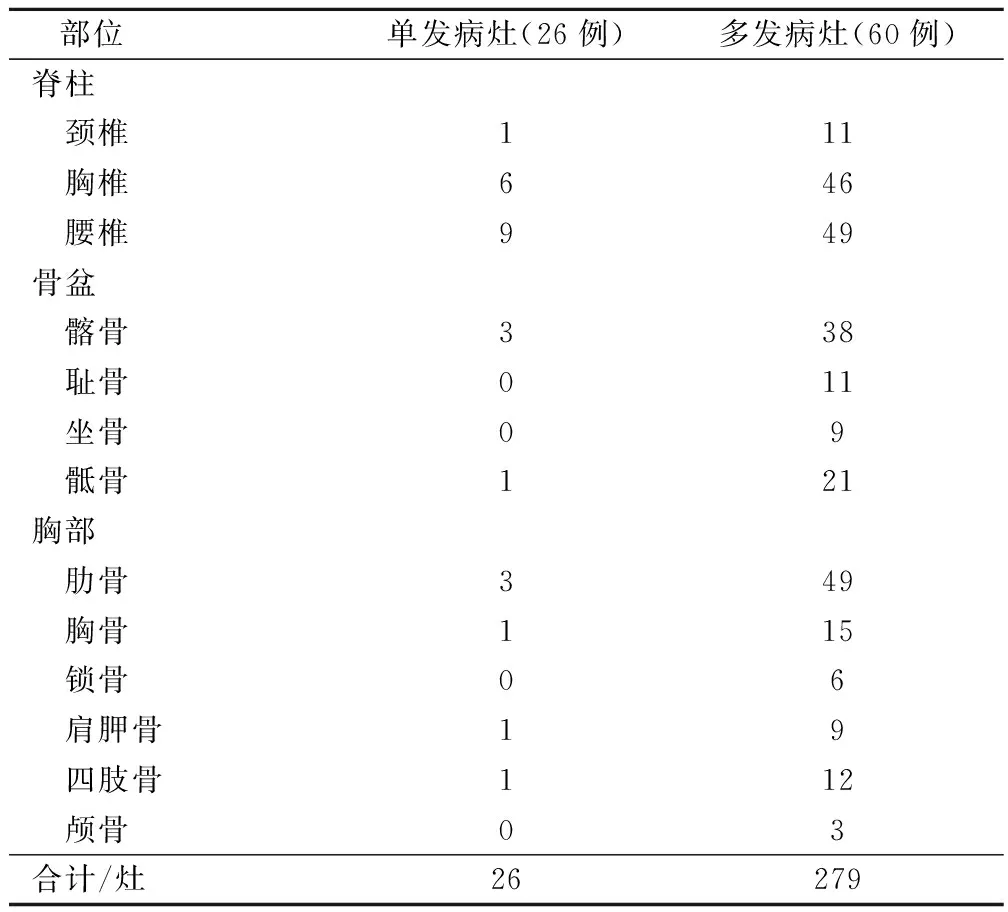
表1 乳腺癌骨转移部位分布/灶
2.3 骨转移发生时间
患者发生骨转移的时间在诊断乳腺癌后平均31个月。在乳腺癌确诊3年内发生骨转移者54例(62.79%),其中11例为初诊时发现骨转移。3年后发生骨转移者32例(37.21%)。4例骨转移出现在乳腺癌手术10年后,间隔最长一例骨转移出现在术后17年。
2.4 乳腺癌骨转移相关因素
将86例患者的临床病理因素与骨转移的发生情况进行分析,结果详见表2。可以看出,乳腺癌骨转移组与同期所有乳腺癌患者相比,在肿瘤大小、腋窝淋巴结转移、ER和(或)PR状况、HER-2 状况方面的差异有统计学意义(P<0.05),在年龄、病理分型方面的差异无统计学意义(P>0.05)。
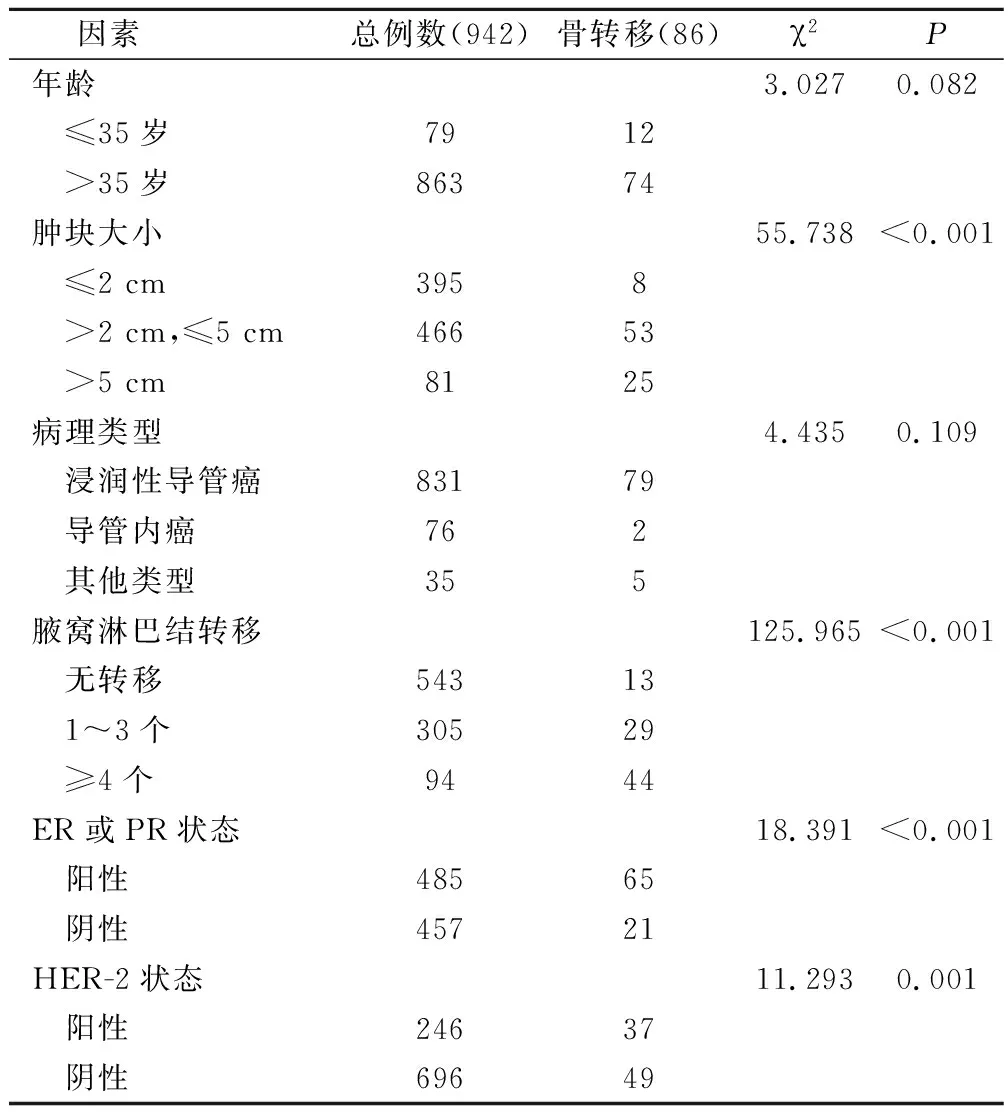
表2 乳腺癌骨转移与可能影响因素的关系/例
注:*激素受体阳性指ER和(或)PR阳性;激素受体阴性指ER和PR均阴性。
3 讨论
近年来,经手术、化疗、放疗、靶向治疗、内分泌治疗等综合治疗,乳腺癌患者的无病生存率和总生存率都有了明显改善。但我们也发现复发转移仍是乳腺癌治疗失败的重要原因。对于临床分期较晚的患者,骨转移是乳腺癌最常见的转移部位。在晚期乳腺癌患者中,骨转移的发生率为65%~75%[2]。2014年,中国抗癌协会乳腺癌专业委员会组织专家讨论制定了乳腺癌骨转移和骨相关疾病临床诊疗专家共识(2014 版)[3]。研究乳腺癌骨转移发生的临床特点也成为近年来的热点之一。
3.1 骨转移的诊断
目前骨转移最常用的初筛方法是骨放射性核素扫描(ECT)。骨ECT检查不但能够早期发现异常骨代谢灶、而且具有灵敏度高、全身成像等优点。推荐用于乳腺癌出现骨痛、发生病理骨折、碱性磷酸酶升高或高钙血症等可疑骨转移的常规初筛诊断检查,也可用于(T3N0M0以上)和复发转移乳腺癌患者的常规检查[3]。但骨扫描有一定比例的假阳性,仅有 ECT 阳性者不能诊断为骨转移[4]。x线、CT可以明确有无骨质破坏,MRI有助于了解骨转移对周围组织的影响尤其是脊柱稳定性[3],全身PET-CT发现转移灶的敏感性、特异性和准确性均比全身骨扫描为高[5]。本组乳腺癌患者骨转移率为9.13%,平均发生在诊断乳腺癌后31个月。在诊断乳腺癌后3年内发生骨转移者54例,其中有11例患者初诊时发现骨转移,这提醒我们应将临床分期较晚的乳腺癌患者对骨转移的筛查提前到初诊时,有助于我们以对患者进行更准确的临床分期,制定合适的治疗方案,评估预后。同时对于术后随访患者,一旦出现骨痛,病理性骨折等,即使病史时间久远,亦应警惕骨转移的发生,本组最长一例为术后17年,说明本病应终身随访。
3.2 骨转移的部位
有研究认为:乳腺癌骨转移以中轴骨为主,其中脊柱转移最多见,四肢相对较少见[5]。分析该规律可能的原因:①中轴骨以红骨髓为主,血流量大,毛细血管网丰富,血流缓慢,适于瘤栓停留与生长,Batson’s脉管系统直接沟通脊柱与其他器官的联系,又无静脉瓣膜,瘤栓易于到达[6]。②与骨的血运情况有关,血运丰富的骨为癌细胞提供了良好的土壤,更容易发生转移。本组病例结果显示,单发病灶中,脊柱61.54%(16/26),胸部19.23%(5/26),骨盆15.38%(4/26),四肢3.85%(1/26),多发病灶中,椎体57.18%(106/279)胸部28.32%(79/279),骨盆28.32%(79/279),四肢骨4.30%(12/279),颅骨1.08%(3/279),均以脊柱椎体转移最为多见,与上述研究一致。
3.3 骨转移与发病年龄
有些报道认为:年龄与骨转移存在联系,随年龄增大,骨转移危险性降低[7-8]。但也有一些学者有相反的观点[9]。在本组病例中,年龄小于35岁的骨转移患者比例(13.95%)明显高于对照组(8.39%)。我们认为年轻患者骨转移比例更高是由于其肿瘤恶性程度更高,侵袭能力更强,浸润癌比例更高。但统计学分析未能证实年龄与骨转移存在相关性(P=0.082)。
3.4 乳腺癌的病理类型
国外对病理类型与乳腺癌骨转移的关系报道不一[10-11]。本组病例中,非浸润性癌2例(导管内癌2例),浸润性非特殊型癌2例(髓样癌1例,黏液腺癌1例),浸润性特殊型癌81例(浸润性导管癌79例,浸润性小叶癌2例),罕见癌1例(化生性癌1例),其中浸润性导管癌为最多。但统计学分析未发现两组患者中病理类型与乳腺癌发生骨转移存在相关性(P=0.109)。值得注意的是,一般认为导管内癌不具有侵袭性,不会发生远处转移。但本组有2例导管内癌发生了骨转移,请病理科复片时发现有微浸润(单个浸润灶,直径小于1 mm),所以诊断导管内癌应谨慎,即使是微浸润,也有远处转移的机会,应引起重视。
3.5 骨转移与原发肿块大小
有报道统计,T0~T1的乳腺癌有1%发生骨转移,T2达8%~9%,T4高达25%[12]。本组病例中,原发肿瘤大于5 cm的患者,发生骨转移的比例明显增高。通过χ2检验分析,差异有统计学意义(P<0.001)。在多数情况下,肿瘤越大意味着生长时间越长或者恶性程度越高,肿瘤进入血运转移的机会也越大,发生骨转移和其他内脏转移的可能性也越大。因此,对于T3以上的肿瘤应该将骨转移的排查作为常规检查[3]。
3.6 骨转移与腋窝淋巴结转移
腋窝淋巴结转移是预测乳腺癌复发转移的重要因素。NSABP回顾分析14614例乳腺癌,提出淋巴结阳性患者术后5年骨转移发生率明显高于淋巴结阴性者[13]。本组病例中,在86例乳腺癌骨转移患者中,腋窝淋巴结阴性占15.12%,转移1~3枚占33.72%,转移4枚以上占51.16%。可见,随着腋窝淋巴结转移数目越多,越容易发生骨转移,腋窝淋巴结转移同骨转移具有相关性(P<0.001)。 此外,腋窝淋巴结阴性患者发生骨转移,证实血运转移是骨转移发生的最主要原因。
3.7 骨转移与激素受体
崔世恩等报道认为:Luminal型患者易出现骨转移,骨转移比例显著高于HER-2过表达型和三阴性乳腺癌[14]。本组病例中,有75.58%的乳腺癌骨转移患者为Luminal型,结果与该报道一致。χ2检验结果证实ER和(或)PR阳性是骨转移的高危因素(P<0.001)。对于激素受体阳性且不合并内脏转移的骨转移患者,通过规范化的治疗,有时可以使骨转移稳定或改善,获得长期带瘤生存。由于内分泌药物副作用轻微,使用方便,更容易被患者接受,而适于长期维持治疗。
3.8 骨转移与 HER-2
HER-2高表达是乳腺癌的不良预后因素,但HER-2同骨转移的关系目前缺乏一致的结果。有回顾性分析乳腺癌早期转移与临床病理特征的关系,发现原发肿瘤大小、淋巴结转移、激素受体状态与早期转移相关,但与HER-2高表达无明显相关性[15]。同时,Hagen的一项大样本回顾性分析则表明HER-2高表达是乳腺癌患者早期转移复发的危险因素之一[16]。本组病例中,HER-2高表达者占45.39(39/86),χ2检验结果显示HER-2高表达与骨转移有相关性(P=0.001)。目前随着赫塞汀等一大批分子靶向药物的不断问世和使用,使HER-2高表达患者的预后得到明显的改善。
本研究显示,乳腺癌患者的肿瘤大小、腋窝淋巴结转移、HER2表达、ER和(或)PR都同骨转移存在相关性。骨转移不但会造成患者生活质量下降,而且会通过血道造成更为严重的内脏转移,甚至威胁生命。因此,患者一旦确诊为乳腺癌,应该重视骨转移发生的高危因素,接受规范化的综合治疗。同时我们也应加强随访,早期发现骨转移并给予及时的治疗。

