急性丘脑出血致双侧耳聋1例报告
孙洪扬, 王贤军, 王 浩, 陈晓娟, 朱其义
突发性耳聋是常见的医学急症,单侧多见,双侧少见。由脑卒中导致的双侧突发性耳聋临床罕有报道,现将我科收治的1例以双侧耳聋为首发症状的丘脑出血病例报道如下,以提高临床医生的认识和诊治水平。
1 临床资料
患者,男,67岁,因“双侧突发性耳聋伴右侧肢体麻木无力7 h”于2018年1月3日入院。患者于入院前7 h无明显诱因突发双侧耳聋,伴右侧肢体麻木无力,伴头晕,无头痛,无恶心呕吐,无言语不清,无吞咽困难及饮水呛咳,无意识障碍及抽搐发作。发病后患者靠书写与家属交流,急来我院就诊,急诊行头部CT示左侧丘脑出血,以“脑出血”收入科。患者自发病来精神可,未进饮食,二便正常,近期体重无明显变化。既往高血压病史3 y,未规律服用降压药物,血压最高170/100 mmHg;2 m前右侧外囊出血,经治疗后好转。入院时体检:因耳聋写字与患者沟通,体温 36.4 ℃,呼吸 18 次/min,脉搏 78 次/min,血压162/86 mmHg,神志清,精神可,言语流利,音量高,双侧瞳孔等大等圆,直径约3 mm,直间接对光反射灵敏,双眼球各方向活动正常,无眼震,右侧鼻唇沟稍浅,伸舌居中,右侧肢体肌力3级,左侧肢体肌力5级,四肢肌张力正常,右侧病理征阳性,心肺查体未见异常。辅助检查:血常规、凝血常规、血生化、电解质、糖化血红蛋白,外科综合等均未见明显异常;头部CT示左侧丘脑出血(见图1);头部MRI+MRA示左侧丘脑区脑出血、符合轻度动脉硬化表现(见图2);头部SWI示脑干、双侧基底节区、左侧丘脑区、左侧脑室体旁见多发斑片状、斑点状低信号(见图3);电测听提示双侧听力丧失。入院后给予甘油果糖脱水降颅压,甲泼尼龙(40 mg)抗炎及神经营养等治疗,住院10 d后患者肢体无力较前明显好转,双侧耳聋未见恢复。
2 讨 论
突发性耳聋(sudden deafness)是指突然发生的,原因不明的感音神经性听力损失,多为单侧,双侧十分少见,既往国内外报道双侧突发性耳聋的发生率为1.7%~8.3%[1,2]。双侧突发性耳聋可见于多种疾病:颅脑外伤、颅内感染、内耳自身免疫性疾病、肿瘤、药源性及癔病性等[3],继发于卒中则非常少见,关于卒中相关的双侧突发性耳聋的报道相对较少,国内最早由张振等[4]报道了1例两次外囊出血致双侧听辐射受损导致双侧耳聋。
听觉传导通路初级中枢位于脑干前庭蜗神经元,经听辐射到达高级中枢(颞叶听觉皮质中枢)。脑干前庭蜗神经元及颞叶听觉中枢病变都可导致听力受损。一侧听觉初级中枢或高级中枢受损患者听力基本不受影响,如有影响,也仅为听力下降,不会导致耳聋,只有双侧同时受损时可致双侧突发性耳聋。回顾国内外报道的卒中后双侧耳聋患者的病因,2例后循环梗死[5,6],4例双颞叶梗死[7],10例双侧脑出血[8,9]。后循环梗死可导致双侧内听动脉急性闭塞、前庭神经元缺血受损,耳聋的同时多伴有脑干或小脑受损的症状。双侧梗死或出血引起的耳聋是由于双侧听觉皮质损伤引起,此类耳聋又称为皮质聋。我们的患者既往右侧外囊出血病史,此次又新发左侧丘脑出血,MRA未见后循环血管狭窄或闭塞,SWI可见双侧基底节区改变,考虑双侧耳聋原因是双侧出血导致双侧听觉传导通路损伤导致,仔细追问病史,患者家属诉上次出血后患者听力下降。
由于双侧突发性耳聋病情复杂,治疗方法各异,影响预后的因素多,使得双侧突聋的治疗效果及预后较差[2]。如何根据双侧突聋患者的临床特点,制定合理的治疗方案,从而提高疗效,是临床医师面临的棘手问题。双侧突发性耳聋治疗时间越早,治疗效果越好,多种药物交替治疗较单一药物治疗效果更佳。口服糖皮质激素是目前国际上较为公认的“标准治疗方案”[10],其作用机制主要是抗炎、消除耳蜗水肿及免疫抑制作用,金纳多等药物可改善末梢及微循环障碍,亦有报道显示高压氧治疗有利于耳聋的恢复。我们的患者入院后给予了糖皮质激素等治疗,但治疗效果不佳。
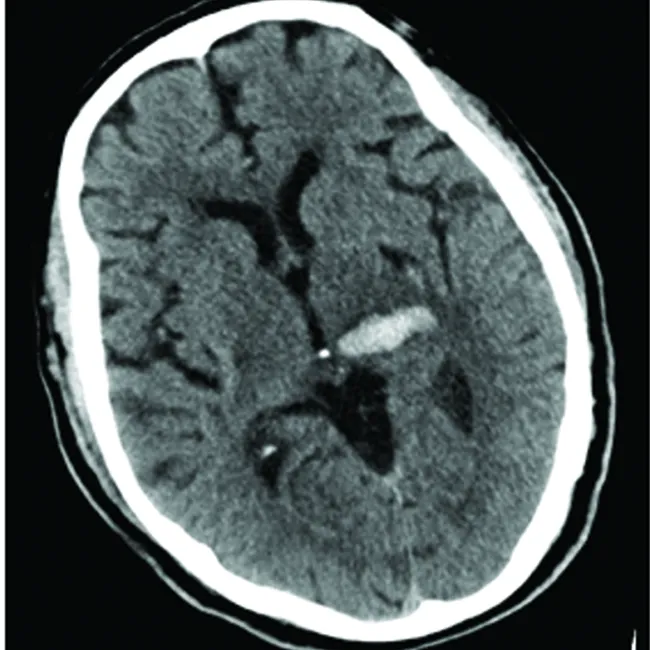
图1 头部CT示左侧丘脑出血

图2 MRA符合轻度动脉硬化改变

图3 SWI示双侧基底节区、左侧丘脑区多发斑片状低信号

