嗜酸性粒细胞增多症致多系统损害1例报告
侯 岚, 卢丹丹, 魏淑艳, 张 唯, 王 佩
1 病例资料
患者,男,82岁。主因腹痛、腹泻5 d,发热3 d于2017年7月15日入消化内科。患者入院前5 d无明显诱因出现腹痛,为脐周、上腹部阵发性胀痛,进食后加重,排便后减轻,伴腹泻,为黄色稀水样便,每日2~4次不等,伴肛门坠胀感、里急后重。入院前3 d出现发热,午后出现,体温最高38.7 ℃,伴咳嗽、咳痰,口服退热药物后体温可下降至正常,为求进一步诊治以“腹痛、腹泻”待查收入院。既往否认“高血压、糖尿病、冠心病”病史。否认吸烟史、饮酒史及脑血管病家族史。入院查体:体温36.1 ℃,脉搏72次/min,呼吸19次/min,血压120/85 mmHg,双肺呼吸音粗,可闻及湿性啰音,心音有力,律齐,各瓣膜听诊区未闻及病理性杂音,腹软,剑突下轻压痛,肠鸣音活跃,双下肢轻度水肿。神经系统查体未见阳性体征。辅助检查:血常规:红细胞4.04×1012/L(4.09~5.74×1012/L),血红蛋白130 g/L(131~160 g/L),红细胞压积37%(38%~50.8%),嗜酸性粒细胞2.06×109/L(0.02~0.5×109/L),嗜酸性粒细胞比率35.10%(0.5%~5%)。血生化:白蛋白26.45 g/L。动脉血气分析:二氧化碳分压29.8 mmHg,氧分压64.5 mmHg。C反应蛋白74.10 mg/L。凝血四项:凝血酶原时间 15.30 s(10~15 s),凝血酶原时间活动度58.70%(80%~130%)。D-二聚体:2.97 mg/L。便涂片:杆菌85%,球菌15%,未分离出沙门菌。肿瘤六项:CA125 161.30 IU/ml(0~35),NSE 19.68 ng/ml(0~16.3)。血沉:9 mm/h。尿常规、便常规、免疫六项、肾功、血脂、血糖、糖化血红蛋白、同型半胱氨酸、甲功五项、甲状腺抗体、感染五项、抗核抗体谱、ANCA等未见明显异常。血培养(需氧+厌氧):未见致病菌。胸腹部CT(见图1):两肺间质性改变伴多发炎性病变,左肺陈旧性病变;双侧胸腔积液,两肺局部膨胀不全;纵膈肿大淋巴结;心脏冠脉走行区致密影,心包增厚,心包少量积液;腹盆腔积液;肝胆胰脾、双肾上腺CT平扫未见明确异常;膀胱壁稍厚;前列腺钙化。入院后给予调节肠道菌群、收敛止泻、补液、纠正低蛋白等治疗,患者腹痛好转,仍有腹泻,每日体温均有增高。血常规提示嗜酸性粒细胞明显增高,复查后仍持续较高水平,建议骨髓穿刺,患者家属拒绝。后患者于入院3 d,出现右侧肢体无力,当时神经系统查体:右侧肢体肌力Ⅳ级、病理征阳性,急查头部CT:脑白质疏松,考虑急性脑梗死,无明确静脉溶栓禁忌,可考虑溶栓治疗,交流及沟通后,家属放弃。后给予抗血小板聚集、稳定斑块、营养神经、改善循环、开放侧支循环、扩容补液等治疗。次日(入院4 d)右侧肢体无力加重,且夜间出现小便失禁。入院5 d,出现言语不利,肢体力量较前无改变,仍有小便失禁。查头部核磁(见图2):脑内多发脑梗死;脑白质疏松;老年性脑改变;头部MRA未见异常。为进一步筛查脑梗死病因,进一步检查:心脏彩超:主动脉瓣轻度狭窄;升主动脉内径增宽;左室舒张功能减低;左室收缩功能正常。主动脉弓彩超未见明显异常。颈部血管彩超:双侧颈动脉内-中膜不均增厚伴斑块;右侧锁骨下动脉斑块;双侧颈静脉及椎动、静脉未见明显异常。经颅多普勒:符合脑动脉硬化血流频谱改变。头颈CTA(见图3):右侧颈总动脉非钙化斑,双侧颈内动脉交通段钙化斑,轻度狭窄;左侧颈内动脉起始部钙化斑,无明显狭窄;右侧椎动脉开口非钙化斑,左侧混合斑,轻度狭窄;左侧锁骨下动脉起始部混合斑,轻度狭窄;双侧大脑后动脉远端硬化改变。PET-CT:左肺上叶片状稍高密度伴糖代谢水平增高,考虑炎性病变可能性大。双肺间质性改变伴多发炎性病变。左肺上叶尖后段结节状高密度灶,考虑陈旧性病变。双侧胸腔积液,纵膈稍大淋巴结,考虑炎性病变。心包增厚,心包少量积液。脑白质缺血性改变,老年性脑改变。鼻腔、双侧上颌窦粘膜增厚,右侧蝶窦炎。腹盆腔积液。前列腺钙化。第12胸椎体血管瘤。脊柱退行性变。后给予激素治疗7 d(地塞米松 10 mg QD),发热、腹泻、肢体无力、言语障碍及小便失禁好转。后患者口服激素出院。1 m、3 m、6 m后门诊随访,患者无发热、腹痛、腹泻,肢体肌力正常,言语流利,大小便未见异常,复查血常规嗜酸性粒细胞持续大于1500/mm3。
2 讨 论
嗜酸性粒细胞升高伴多系统损害,需考虑三种情况:Loeffler心内膜炎,Churg-Strauss 综合征(CSS),嗜酸性粒细胞增多症。Loeffler心内膜炎是一种心肌病,以嗜酸性粒细胞增多伴心脏瓣膜局灶性纤维化增厚为特征,通常伴有较大的附壁血栓,附壁血栓脱落导致反复的血栓栓塞事件发生[1]。Churg-Strauss 综合征以嗜酸性粒细胞肉芽肿形成伴多动脉炎为特征,其诊断标准包括:(1)哮喘;(2)全血细胞计数中嗜酸性粒细胞>10%;(3)单神经病,多发性单神经病或多发性神经病;(4)影像学可见的一过性或游走性肺部浸润;(5)鼻窦异常;(6)活检发现血管外嗜酸性粒细胞浸润。符合以上4条或以上标准对于CSS的敏感度为85%,特异度99.7%[2]。而嗜酸性粒细胞增多症的诊断,要求外周血嗜酸性粒细胞计数>1500/mm3,持续时间6 m以上,且伴有多器官系统受累表现。我们的患者无心脏相关症状及辅助检查证据支持Loeffler心内膜炎,CSS的诊断标准未达到,而患者外周血嗜酸性粒细胞计数已大于1500/mm3且伴有神经系统、消化系统及呼吸系统受累,对于时间的要求,如患者病情较重,为不延误治疗,可适当放宽[3]。

图1 胸部CT提示双侧胸腔积液

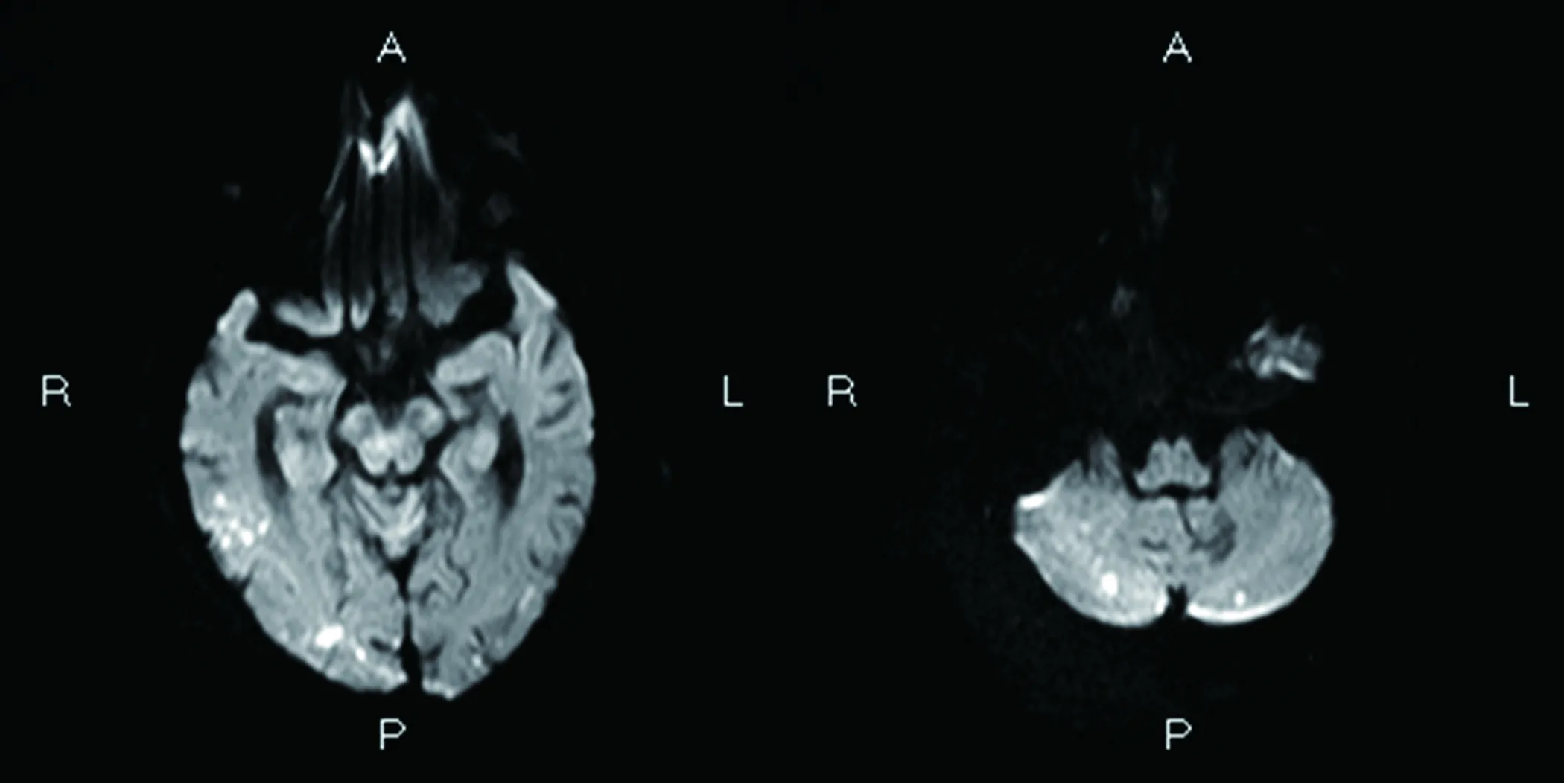

图2 头部核磁可见长T1长T2高DWI异常信号,在ADC为低信号,同时累及前后循环、左右两侧
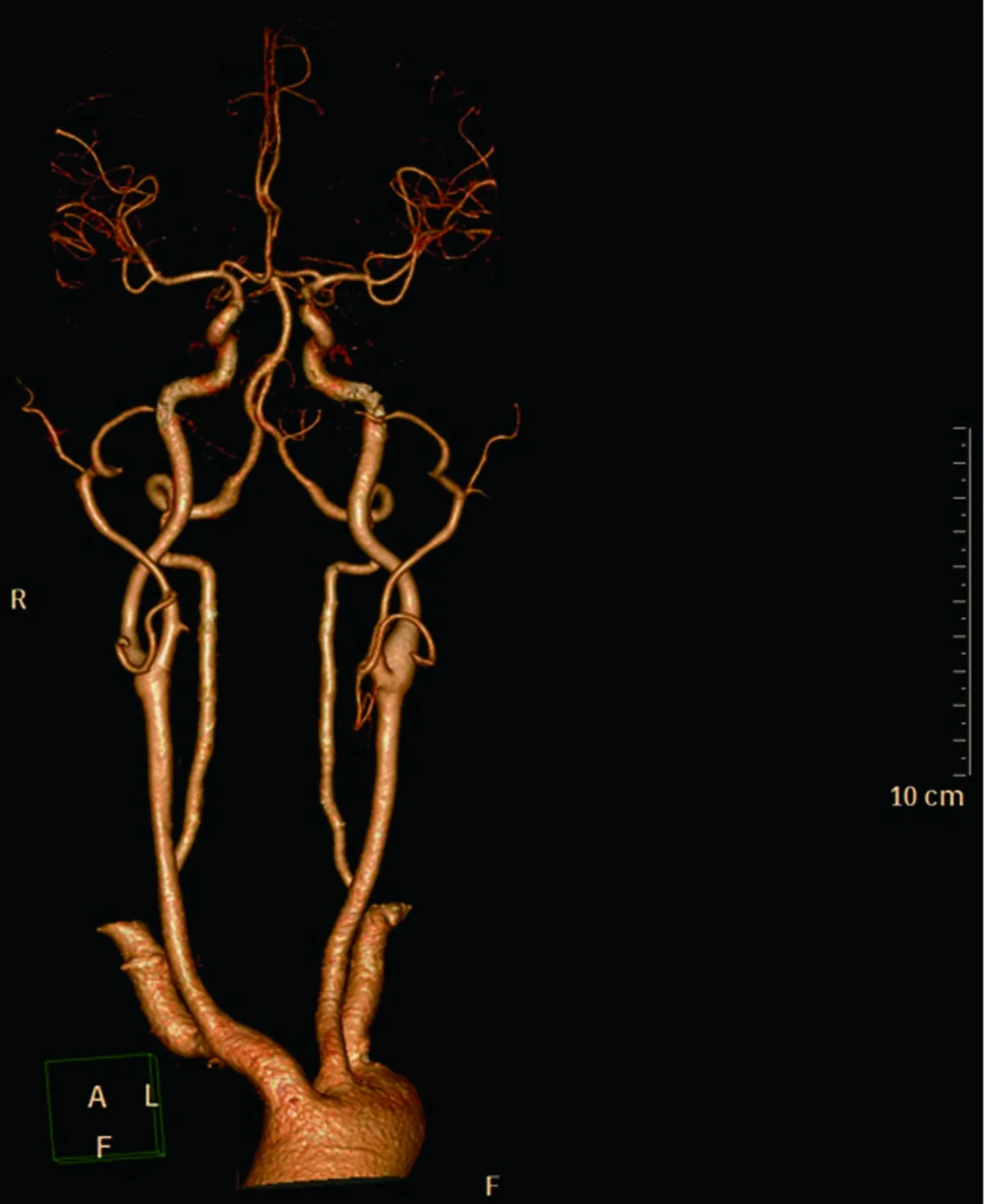
图3 头颈CTA显示脑血管情况,未见明确血管狭窄及闭塞
嗜酸性粒细胞增多症(HES)患病率较低,起病隐匿。国外报道,临床以血液系统、心脏、皮肤等最易受累[4]。而国内的一项研究认为,HES最常见的症状为消化道症状(50.8%)[5],其余为肺(37.7%)、心脏(26.2%)、神经系统(21.3%)、皮肤(19.7%),同时累及消化系统、神经系统、呼吸系统的病例则更为少见。
HES常见的神经系统损害可表现为卒中发作,如本例患者,但HES导致卒中发生的发病机制目前不明,可能为嗜酸性粒细胞释放某些物质,间接损伤血管内皮细胞,引起血小板活化,血液呈高凝状态,从而导致血栓栓塞事件的发生。除此之外,HES 的神经系统损害也可表现为原发性中枢神经系统功能障碍、脑病、周围神经病变、静脉系统血栓形成、脑膜炎等[6,7],临床需多加注意。此患者颅内多发梗死,不符合单一血管分布区,且病灶主要分布于分水岭区,结合病史,需考虑低灌注、特鲁索综合征、栓塞等可能,PET-CT未发现肿瘤证据,心脏彩超及主动脉弓彩超也不支持心源性及主动脉弓不稳定斑块所致栓塞事件,无明显颅内外血管狭窄及血压波动,需考虑是不是血液成分本身的问题导致脑卒中事件发生。因嗜酸性粒细胞增多可为原发性,亦可继发于肿瘤、感染、过敏、药物使用等多种情况,通过询问病史,除外了一些疾病,为明确诊断,曾建议患者家属进一步骨髓穿刺检查了解病因,因患者高龄,家属拒绝有创性检查。和患者家属沟通后,给予激素试验性治疗,用药后不仅患者肢体无力、言语障碍、小便失禁等神经系统症状明显好转,且体温正常、腹泻消失,胸腔积液也明显减少。复查血常规,嗜酸性粒细胞计数明显下降。因此我们认为本患者是一例嗜酸性粒细胞增多导致神经系统、消化系统、呼吸系统多系统受累的少见病例。
HES能否及时诊断、早期治疗直接关系到患者的预后[8]。临床发现嗜酸性粒细胞增多伴多系统受累者,需考虑到本病的可能,并及时治疗,以改善患者的预后。

