妊娠期女性HPV病毒感染对宫颈病变发生率及母婴妊娠结局的影响*
符剑花,于英,王波,王晓暖,杨善珏
570102 海口,海口市妇幼保健院 妇女保健科(符剑花、王波、杨善珏),妇产科(于英、王晓暖)
人乳头瘤病毒(human papillomavirus,HPV)是一种属于乳头多瘤空泡病毒科的乳多空病毒A属球形DNA病毒,仅对人类致病,主要经过性接触传播,传染性极强[1-2],可引起子宫颈癌[3-4],育龄期女性是HPV感染的高危人群[5-6]。流行病学研究数据显示,我国女性HPV感染率处于较高水平(15.5%)[7],高于北美洲(12.4%~13.5%)、欧洲(7.8%~8.4%)和亚洲(5.5%~7.5%)国家的HPV感染率,仅低于非洲国家(20.9%~23.4%)的感染率[8-9]。随着研究的进一步深入,关于妊娠期HPV感染与妊娠结局及宫颈病变之间的关系研究成为新的研究热点,但妊娠期HPV感染对妊娠结局的影响仍不十分明确[10-12]。因此,本研究对1 682名行产前阴道分泌物检测时发现有宫颈炎症的孕妇进行 HPV感染情况检测,分析HPV感染及不同HPV分型对宫颈鳞状上皮内病变和母婴妊娠结局的影响,以期提高对孕期HPV感染的认识,为宫颈癌的防治和有效降低不良妊娠结局的发生提供参考。
1 对象与方法
1.1 研究对象
选取2015年1月至2017年12月在海南省海口市妇幼保健院建卡行产前阴道分泌物检测时发现有宫颈炎症的1 682名孕妇作为研究对象。纳入标准:①在本院建卡、按规定进行产前检查并随访至分娩;②分娩孕周≥28周,单胎妊娠;③HPV检测前3d无性生活,1m内未使用栓剂治疗。排除标准:①妊娠合并症及合并内外科疾病者;②多囊卵巢综合征、胎盘前置、阴道出血等;③孕期检查、治疗等临床资料不完整者。
1.2 研究方法
1.2.1 资料收集 回顾性收集孕妇的分娩年龄、孕前身高、孕前体质量、孕前BMI、初次性生活年龄、初次怀孕年龄、孕次、产次、主要不良妊娠结局(早产、胎膜早破、胎儿生长受限、新生儿呼吸窘迫综合征、产后出血、产褥感染等)等。
1.2.2 HPV检测 采用一次性无菌宫颈采样器,利用扩阴器使宫颈口充分暴露,用无菌生理盐水洗去宫颈口过多的分泌物,将宫颈刷探入宫颈口内1.0~1.5cm处,相同方向轻旋5圈停留5s后采集宫颈分泌物,将采集脱落细胞样本置于细胞保存液内,4℃保存,当日送检。采用流式杂交与基因芯片(flow-through hybridization and genechip, HybriMax)技术进行HPV检测,包括13种高危亚型(HPV16、18、31、33、35、39、45、51、52、56、58、59、68)和2种低危亚型(HPV6、11)。
1.2.3 宫颈细胞学检查 采用液基细胞制片机制片,用Bethesda诊断系统进行分类诊断,疑难病例由两名主任医师共同诊断后确定。结果分为:正常包括未见上皮内病变和恶性细胞(NILM)、意义未明确的非典型鳞状上皮细胞(ASC-US)、不能排除高度鳞状上皮内病变的非典型鳞状上皮细胞(ASC-H)、低度鳞状上皮内病变(LSIL)、高度鳞状上皮内病变(HSIL)和鳞状细胞癌癌(SCC)。
1.3 统计学分析

2 结 果
2.1 HPV感染情况
本研究共纳入符合条件的孕妇1 682例,年龄20~43岁,平均年龄(29.5±5.6)岁,孕次1~5次,平均(2.6±0.9)次,产次0~4次,平均(1.8±0.6)次;其中502例孕妇有HPV感染,HPV感染率为29.9%(502/1 682)。单一HPV感染398例(79.3%),感染率23.7%,多重HPV感染104例(20.7%),感染率6.2%;单一HPV感染患者中,高危亚型感染318例、低危亚型感染80例;多重HPV感染患者中,单纯高危亚型感染53例、单纯低危亚型5例、高低危混合亚型43例。HPV分型及构成比见表1。
2.2 HPV感染亚型与宫颈鳞状上皮内病变的关系
高危亚型HPV感染患者发生宫颈鳞状上皮内病变的比例明显高于低危亚型HPV感染患者[46.0%(189/411)vs.25.3%(23/91);χ2=13.099,P<0.001];4种宫颈鳞状上皮内病变中,高危亚型HPV
感染患者的发病率均高于低危亚型感染者,但仅LSIL病变发病率的差异有统计学意义(χ2=3.940,P=0.047)。见表2。
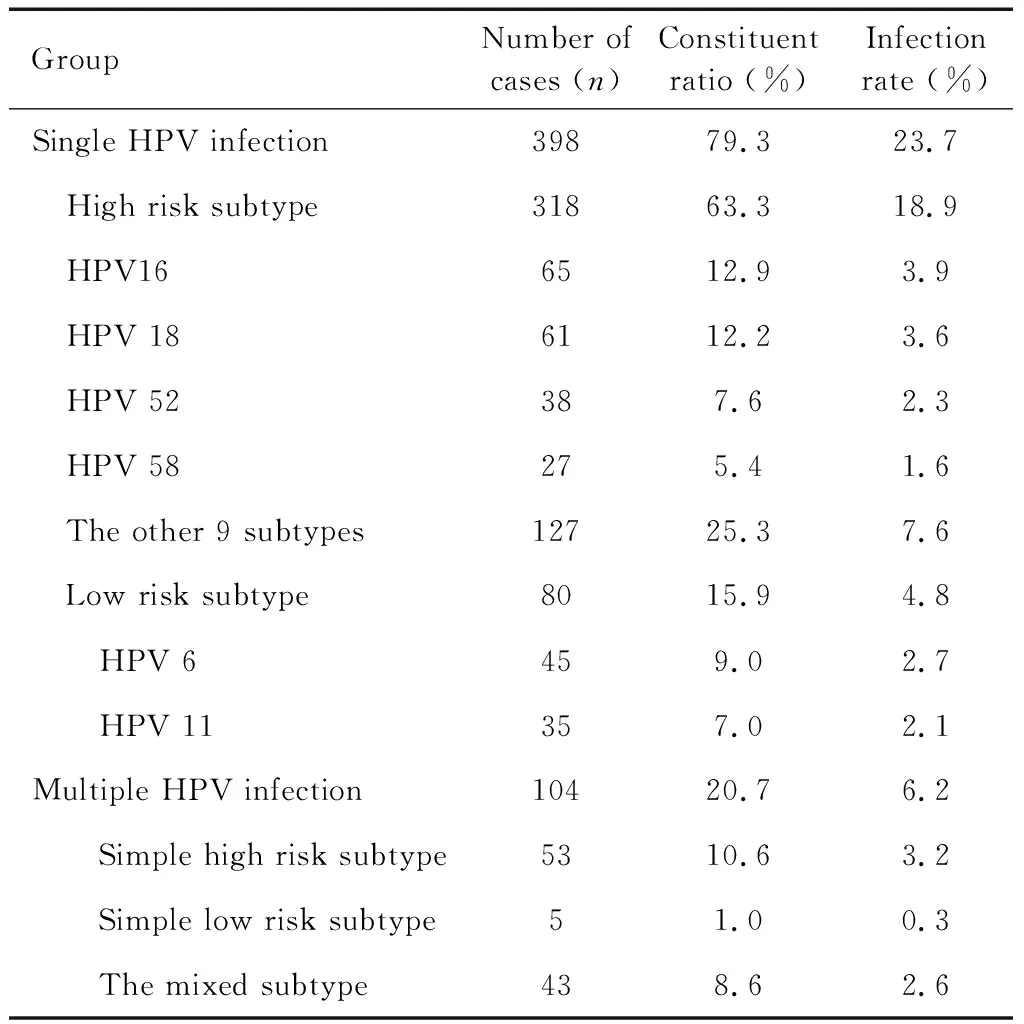
表1 HPV感染孕妇HPV分型及构成比Table 1 HPV type and constituent ratio of pregnant women with HPV infection
2.3 HPV感染的影响因素
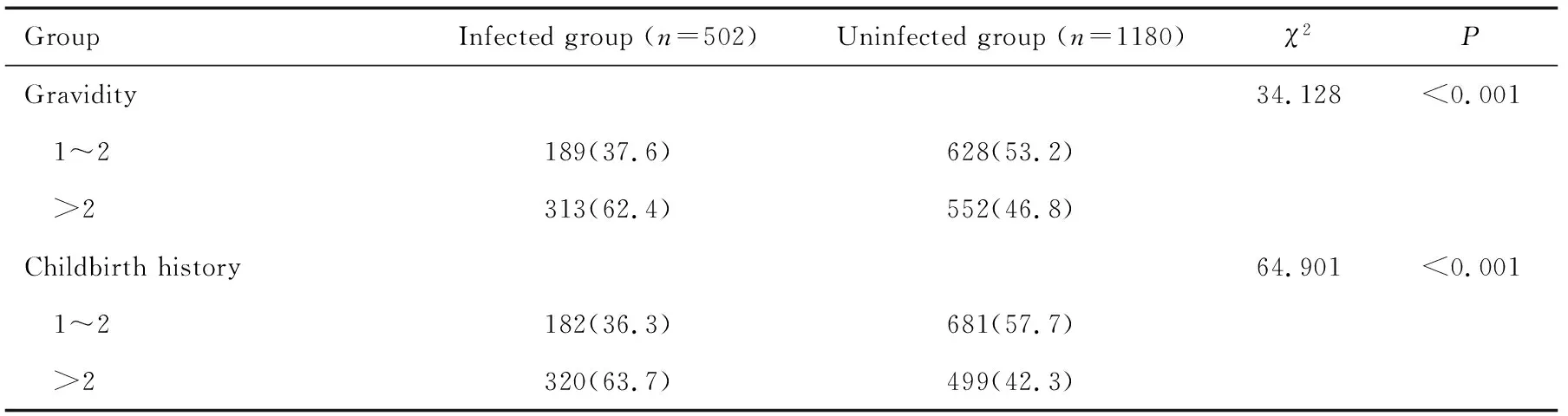
HPV感染孕妇与未感染HPV孕妇比较,感染组孕妇初次性生活年龄、初次怀孕年龄更小,孕次、产次>2次所占比例更高,差异均有统计学意义(均P<0.05)。见表3。
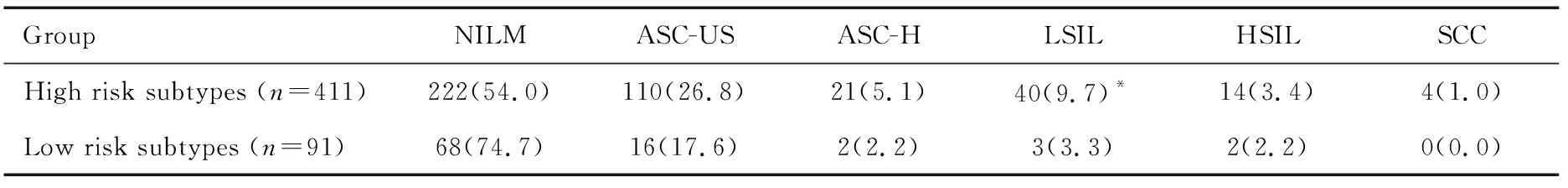
表2 HPV感染亚型与宫颈鳞状上皮内病变的关系 [n(%)]Table 2 Relationship between HPV infection subtypes and cervical squamous intraepithelial lesion[n(%)]
注:为便于统计分析,对多重HPV感染者,以病毒载量最高型为其入组型;与低危亚型组比较差别有统计学意义,*:P<0.05
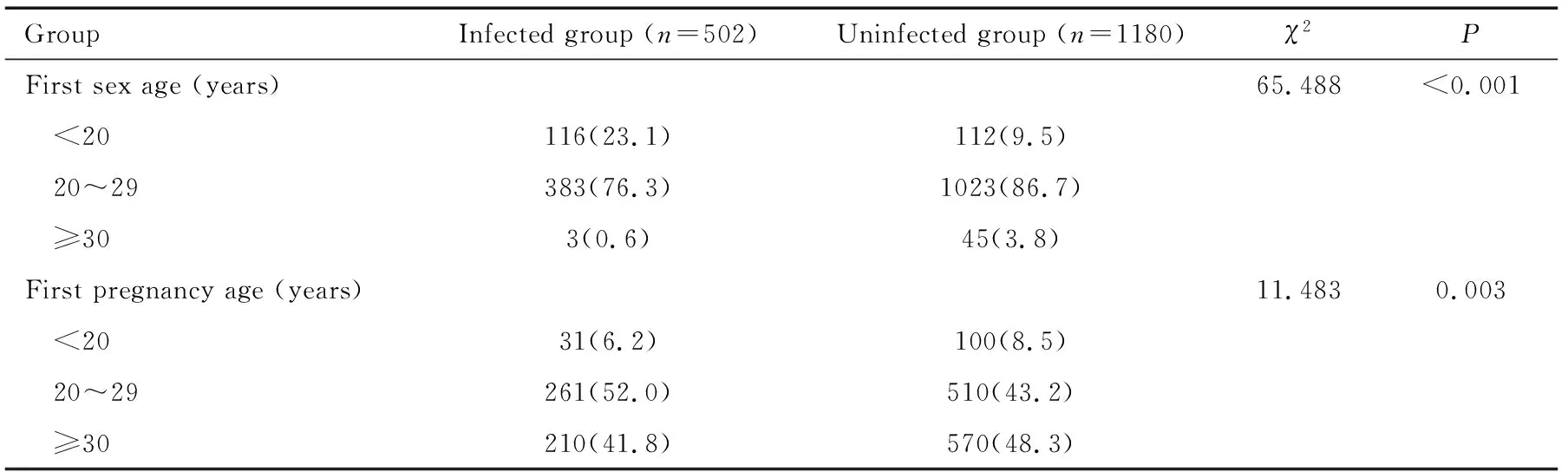
表3 孕妇HPV感染的影响因素[n(%)]Table 3 The influencing factors of HPV infection in pregnant women[n(%)]
(TBC)
2.4 HPV感染与不良妊娠结局的关系
HPV感染孕妇不良妊娠结局的发生率明显高于未感染孕妇[22.3%(112/502)vs. 5.9%(65/1 108);χ2=95.473,P<0.001]。HPV感染孕妇早产、胎膜早破、胎儿生长受限、新生儿呼吸窘迫综合征、产后出血、产褥感染的发生率均高于未感染孕妇,差异均有统计学意义(均P<0.05)。见表4。
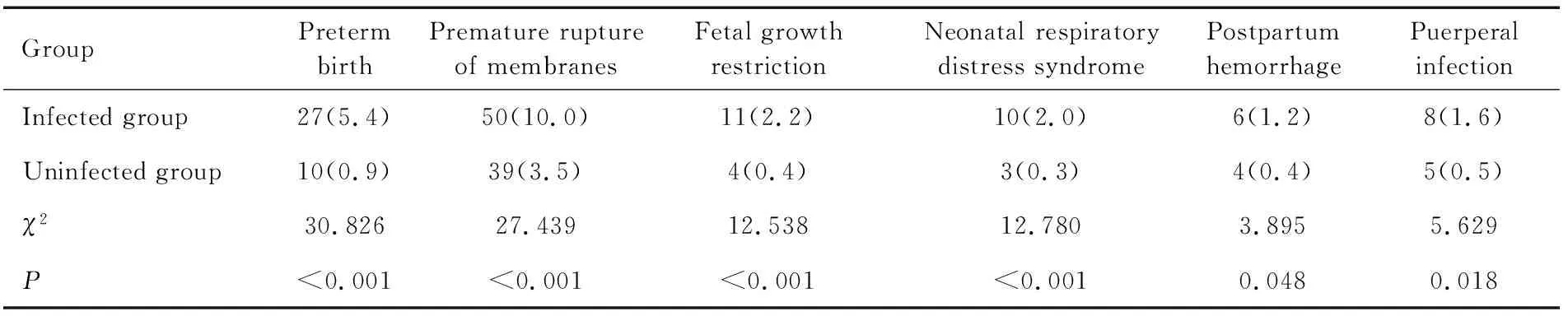
表4 两组孕妇不良妊娠结局发生率比较[n(%)]Table 4 Comparison of adverse pregnancy outcomes between the two groups of pregnant women [n(%)]
3 讨 论
女性HPV感染在妇科临床十分常见,HPV感染率呈现明显的低龄、年轻化趋势[13-14],由于女性育龄期各种生殖道感染较为多见,各类宫颈病变的发病率也在逐渐升高,而持续的HPV感染尤其是高危亚型HPV的持续感染是导致宫颈癌的较为明确的危险因素[15],流行病学资料显示[8],有超过90%的宫颈癌患者都伴有高危亚型的HPV感染。妊娠期感染HPV不仅影响母体健康,增加宫颈病变和宫颈癌的发病风险,HPV病毒还可以通过母体垂直传播感染胎儿,继而引发各类不良妊娠结局[16]。本研究通过分析HPV感染及不同HPV分型对宫颈鳞状上皮内病变和母婴妊娠结局的影响,以期提高对孕期HPV感染的认识,为宫颈癌的防治和有效降低不良妊娠结局的发生提供参考。
本研究发现,妊娠期孕妇HPV感染率为29.9%,低于国内学者周静等[17]报道的妊娠期女性HPV感染率31.39%,也低于邓雅静等[18]报道的45.6%,但HPV感染率仍然较高。根据HPV亚型与宫颈病变关联程度的高低,可以分为高危亚型和低危亚型;而根据HPV感染亚型数量,可以分为单一HPV感染与多重HPV感染。本研究分别对HPV单一感染者和HPV多重感染者的构成比进行统计,结果显示,单一HPV感染398例(79.3%),感染率23.7%,多重HPV感染104例(20.7%),感染率6.2%,绝大多数孕妇为HPV单一感染。对HPV感染亚型与宫颈鳞状上皮内病变的关系分析发现,高危亚型HPV感染患者发生宫颈鳞状上皮内病变的比例明显高于低危亚型HPV感染患者,提示高危亚型HPV感染患者发生宫颈鳞状上皮内变病变的风险更高,针对高危亚型感染患者应及时采取治疗措施以降低宫颈病变及宫颈癌的发病风险。由于样本量有限,在4种宫颈鳞状上皮内病变中,均发现高危亚型HPV感染患者的发病率高于低危亚型感染者,但仅LSIL病变有统计学意义。因此,针对HPV高危人群应积极做好预防保护措施,一旦发生HPV感染尤其是高危亚型感染,应尽早进行积极的干预治疗,降低发病风险。
妊娠期易感染HPV可能与多种因素有关,本研究发现,HPV感染者孕妇的初次性生活年龄和初次怀孕年龄更小,孕次和产次>2次所占比例更高。随着社会经济的发展,人们性观念的改变,婚前性行为以及未婚先孕等行为都大幅增加,且呈现低龄化的趋势,这些都增加了女性HPV感染的风险,提示相关部门在关于女性HPV疾病预防及筛查工作方面还需加大力度。妊娠期HPV感染会通过垂直传播感染胎儿,继而引发胎膜早破等新生儿不良结局,同时由于HPV感染而易患尖锐湿疣,导致在阴道分娩时易引发局部大量出血等母体不良结局。本研究发现,HPV感染孕妇不良妊娠结局的发生率明显高于未感染孕妇(22.3%vs.5.9%),同时发现,HPV感染孕妇早产、胎膜早破、胎儿生长受限、新生儿呼吸窘迫综合征、产后出血、产褥感染的发生率均高于未感染孕妇。提示临床上应进行积极有效的HPV防治宣教,降低孕期HPV感染率,从而有效降低新生儿感染率和母婴不良妊娠结局的发生率。
综上所述,妊娠期女性HPV感染率较高,高危亚型HPV感染患者发生宫颈鳞状上皮内病变的风险较低危亚型更高,HPV感染影响因素较多,妊娠期女性孕前和孕期要定期体检,对HPV感染的高危人群要做到早发现、早诊断、早治疗以阻止疾病的癌变进展。
作者声明:本文第一作者对于研究和撰写的论文出现的不端行为承担相应责任;
利益冲突:本文全部作者均认同文章无相关利益冲突;
学术不端:本文在初审、返修及出版前均通过中国知网(CNKI)科技期刊学术不端文献检测系统学术不端检测;
同行评议:经同行专家双盲外审,达到刊发要求。

