氯沙坦联合环磷腺苷葡胺对慢性肺源性心脏病患者心肺功能及血浆NT-proBNP水平的影响
王立丽,刘红磊,石荣强,李红霞,马顺茂
慢性肺源性心脏病是由支气管、肺组织或肺动脉系统病变引起的肺功能异常疾病,随着疾病的进展,肺动脉压力逐渐升高,导致右心负荷增加和右心室扩大,最终发生右心衰竭而导致患者死亡[1]。因此,在治疗慢性肺源性心脏病时,改善心肺功能、修复心肺组织损伤尤为重要[2]。研究发现,氯沙坦与环磷腺苷葡胺可改善心肺功能,联合应用效果更明显[3]。慢性肺源性心脏病患者右心室后负荷增加,可用右心室射血分数(RVEF)来评估右心室收缩功能,N末端脑钠肽前体(NT-proBNP)来评估疗效及判断心力衰竭预后[4-5]。近年国内外学者较多应用RVEF对慢性肺源性心脏病患者的右心功能进行检测和评价,但关于氯沙坦和环磷腺苷葡胺对心肺功能及血浆NT-ProBNP的影响文献报道较少。本研究在常规治疗的基础上加用氯沙坦和环磷腺苷葡胺治疗慢性肺源性心脏病,观察患者心肺功能及血浆NT-proBNP水平的变化,现报告如下。
1 资料与方法
1.1一般资料 选取2016年1月—2017年6月在华北石油廊坊矿区第一医院呼吸科和心内科就诊的慢性肺源性心脏病患者90例为研究对象。①纳入标准:符合1997年全国第2次肺源性心脏病专业会议修订的慢性肺源性心脏病诊断标准[6];男女不限,有自主判断能力;入组患者均自愿参与本次临床研究。②排除标准:排除其他原因导致的心脏病变;合并严重肝、肾、脑等脏器疾病;凝血功能异常或近3个月内应用抗凝药物的患者;近期内进行大型手术的患者。按照治疗方法不同分为观察组和对照组,每组45例。观察组男33例,女12例;年龄50~73(59.87±6.12)岁;病程(9.55±1.70)年。对照组男35例,女10例;年龄52~71(60.08±5.46)岁;病程(10.48±2.01)年。两组性别、年龄、病程比较差异均无统计学意义(P>0.05),具有可比性。
1.2治疗方法 两组患者均接受内科常规治疗,包括休息、持续低流量氧气吸入、抗炎、强心、利尿、解痉平喘、纠正电解质和酸碱平衡紊乱等。对照组在常规治疗基础上给予氯沙坦(杭州默沙东制药有限公司,国药准字:H20000371)50 mg口服,1/d。观察组在对照组基础上给予环磷腺苷葡胺(瑞阳制药有限公司,国药准字:H20052316)120 mg,加入生理盐水250 ml中静脉滴注,1/d。21 d为1个疗程,两组均治疗1个疗程。
1.3观察指标
1.3.1NT-proBNP检测:两组分别于入院24 h内、治疗结束后检测血浆NT-proBNP水平。采用电化学发光双抗体夹心免疫法,检测仪器为Roche cobas e411型全自动免疫分析仪(美国罗氏公司),试剂盒由美国罗氏公司生产。晨起空腹采集患者静脉血2 ml置于二乙胺四乙酸抗凝管中并加入抑酞酶,离心后分离血浆加入检测板,送检测仪内检测。每份标本重复检测3次,取其均值。
1.3.2肺功能指标:应用日本GOULD肺功能自动分析仪测定第1秒用力呼气容积(FEV1)、用力肺活量(FVC)、肺动脉收缩压(PAP)和分钟静息通气量(VE)。
1.3.3超声心动图检查:心脏超声检查由两名经验丰富的超声心动图专科医生进行操作。采用惠普5500型超声诊断仪(美国Philips公司),探头频率为2.5 MHz。超声检查时,所有受试者连接同步心电图,取左侧卧位,嘱其平静呼吸,于呼气末屏气,留取至少连续3个心动周期的清晰图像(包括心尖四腔心切面、二腔心切面、左心室长轴切面),取其平均值。取标准的心尖四腔心切面和二腔心切面,分别于该两个切面圈划定右心室舒张末期容积(RVEDV)和右心室收缩末期容积(RVESV),前者于心电图R波顶点测得,后者于心电图P波点测得。进而采用双平面Simpson法对应测量RVEDV与RVESV。RVEF=(RVEDV-RVESV)/RVEDV×100%。RVEF正常参考范围为50%~75%。
1.3.4不良反应:记录两组的不良反应发生情况。
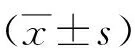
2 结果
2.1治疗前后肺功能指标比较 治疗前,两组FEV1、FEV1/FVC、PAP和VE比较差异无统计学意义(P>0.05)。治疗后,两组FEV1、FEV1/FVC和VE均高于治疗前,且观察组高于对照组(P<0.05)。治疗后,两组PAP低于治疗前,且观察组低于对照组(P<0.05)。见表1。
2.2治疗前后心功能指标和血浆NT-proBNP水平比较 治疗前,两组RVEF、RVEDV、RVESV和血浆NT-proBNP水平比较差异无统计学意义(P>0.05)。治疗后,两组RVEDV、RVESV和血浆NT-proBNP水平低于治疗前,且观察组低于对照组(P<0.05)。治疗后,两组RVEF高于治疗前,且观察组高于对照组(P<0.05)。见表2。
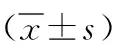
表1 两组慢性肺源性心脏病患者治疗前后肺功能指标比较
注:对照组在常规治疗基础上给予氯沙坦,观察组在对照组基础上给予环磷腺苷葡胺;FEV1为第1秒用力呼气容积,FVC为用力肺活量,PAP为肺动脉收缩压,VE为分钟静息通气量;与治疗前比较,aP<0.05;与对照组比较,cP<0.05
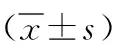
表2 两组慢性肺源性心脏病患者治疗前后心功能指标和血浆NT-proBNP水平比较
注:对照组在常规治疗基础上给予氯沙坦,观察组在对照组基础上给予环磷腺苷葡胺;RVEF为右心室射血分数,NT-proBNP为N末端脑钠肽前体,RVEDV为右心室舒张末期容积,RVESV为右心室收缩末期容积;与治疗前比较,aP<0.05;与对照组比较,cP<0.05
2.3不良反应情况 两组治疗期间均未发生严重不良反应情况。
3 讨论
慢性肺源性心脏病是危害我国中老年人群健康的常见病、多发病[7]。本病进展缓慢,临床表现除原有肺脏、胸部疾病的各种症状、体征外,主要会逐渐出现肺脏、心脏功能衰竭及其他脏器损伤,而心脏功能衰竭是慢性肺源性心脏病的最终归宿,也是最主要的死亡原因。慢性肺源性心脏病以右心衰竭为主,引起右心室肥大的原因是肺功能、肺血管结构不可逆改变导致的肺动脉高压。此时,右心发挥代偿功能以对抗肺动脉高压的阻力,随着疾病的进展,右心功能逐渐失代偿,右心排出量下降,残留血量增加,舒张末期右心室压力升高,右心室肥厚、增大,出现右心室功能不全[8]。因此,右心功能的准确判断和评估有利于对慢性肺源性心脏病患者进行对症治疗及判断预后。
长期以来,慢性肺源性心脏病的诊断主要依靠临床表现、体格检查、胸部X线片、心电图等医技检查,尚缺乏特异性实验室指标。B型脑钠肽(BNP)是由心室心肌细胞合成和分泌的一种神经激素,在心功能不全的诊断、疗效评价、预后评估中的应用价值得到了学者们的广泛认同。NT-proBNP是体内BNP前体分解为BNP时的无活性产物,具有血浆浓度高、半衰期长、稳定性强等优点,且能更好地反映心室长期过度容量和压力负荷,故目前已逐步取代BNP成为心脏疾病敏感而可靠的临床检测指标[9]。Oremus等[10]分析归纳了88篇关于NT-proBNP的研究报道,指出NT-proBNP与心血管疾病的病死率呈正相关,可以用来评估慢性心力衰竭患者的预后,但尚需注意患者年龄、性别或病程对预后的影响。王宏[11]研究发现,慢性肺源性心脏病患者血浆NT-proBNP随着病情进展而呈现逐渐升高的趋势,提示NT-proBNP与肺源性心脏病临床分期存在一定相关性,参与肺源性心脏病的病理生理过程。
近年来,针对右心功能的超声心动图检测较少,而常用的左心室射血分数往往不能客观真实的反映肺源性心脏病病情。本研究采用双平面Simpson法测量并计算RVEDV与RVESV,进而计算RVEF来评价慢性肺源性心脏病患者的右心室收缩功能。王宏[11]研究发现,慢性肺源性心脏病患者的RVEF在肺心功能代偿期有所增高,而随着病情进展,肺心功能失代偿期RVEF逐渐降低。随着RVEF降低,右心室容积增大,心脏负荷增加,从而刺激NT-proBNP分泌。还有相关研究显示,血浆NT-proBNP浓度与RVEF呈负相关[12]。故通过对NT-proBNP和RVEF的检测,可以客观反映慢性肺源性心脏病患者的心脏功能情况。
肾素-血管紧张素系统的激活在慢性心力衰竭的发生发展过程中起着重要作用,氯沙坦是一种选择性血管紧张素Ⅱ(AngⅡ)受体拮抗剂,通过抑制AngⅡ的1型受体(AT1)降低心肌组织中AngⅡ水平,能有效抑制心肌纤维化,改善心肌血管重构[13-14]。氯沙坦还可增加一氧化氮合成、减少其分解,降低血液黏度,从而保护肺脏血管内皮细胞。环磷腺苷葡胺是环磷腺苷的衍生物,可增加环磷腺苷的脂溶性,使其更易被细胞吸收,进入心肌细胞后,使钙离子内流增加,激活兴奋-收缩耦联,增加心肌收缩力,改善心脏泵血功能,发挥非洋地黄类强心作用[15-16]。同时,环磷腺苷葡胺还可扩张外周血管,减轻心脏前后负荷,降低心脏氧耗量,增加心脏排出量,从而改善心脏功能[17-19]。本研究结果显示,治疗后,两组FEV1、FEV1/FVC和VE均高于治疗前,且观察组高于对照组;两组PAP低于治疗前,且观察组低于对照组。提示氯沙坦联合环磷腺苷葡胺对改善慢性肺源性心脏病肺患者肺功能的效果更好。本研究结果还显示,治疗后,两组RVEDV、RVESV和血浆NT-proBNP水平明显低于治疗前,且观察组低于对照组;两组RVEF高于治疗前,且观察组高于对照组。提示氯沙坦联合环磷腺苷葡胺治疗能使慢性肺源性心脏病患者血浆NT-proBNP下降,RVEF升高,RVEDV和RVESV减少,可能与该治疗改善慢性肺源性心脏病患者心室重构、调节肺血管重塑有关。
综上所述,氯沙坦联合环磷腺苷葡胺治疗慢性肺源性心脏病,能够有效改善患者心肺功能,超声心动图检查有助于提高对右心功能评估的准确度,对临床疗效判断有重要的指导意义。

