相位值在鉴别原发性中枢神经系统淋巴瘤与胶质母细胞瘤中的作用
焦鎏鎏 张 茜 张 禹
原发中枢神经系统淋巴瘤(primary central nervous system lymphoma,PCNSL)是少见的颅内原发肿瘤,其发病率占颅内所有肿瘤的2%~6%,近年来发病率有逐渐上升的趋势。PCNSL约占全身非霍奇金淋巴瘤的2%,其中大部分为弥漫大B细胞淋巴瘤,原发性T细胞淋巴瘤在中枢神经系统少见[1]。胶质母细胞瘤(glioblastoma,GBM)是发生于成人中枢神经系统上皮性肿瘤,其发病率约占入颅内肿瘤10.2%[2]。PCNSL和GBM在MRI上具有相对特征性的影像学表现,但是两种肿瘤同时存在细胞密度较高,较丰富的血供,呈浸润性生长的特点,有时会鉴别困难[3-4]。另外淋巴瘤对放、化疗敏感,而GBM对放疗不明显,治疗方法依赖于手术治疗。因此术前正确的诊断对于患者的生存期具有重要的价值。
磁敏感加权成像(susceptibility weighted imaging,SWI)是利用磁敏感差异和血氧依赖效应成像的磁共振新技术[5],可以显示瘤体内的出血和静脉等,无需依赖造影剂。磁敏感的相位值是利用相位图对病灶感兴趣区域(region of interest,ROI)进行定量值的测定[6-8]。本研究通过比较PCNSL与GBM对应区域的相位值,探讨相位值在PCNSL与GBM鉴别诊断中的应用。
1 资料与方法
1.1 一般资料 收集2009年1月至2017年12月在中国人民解放军第105医院经手术或活检病理证实的PCNSL患者30例(35个病灶),男性17例(19个病灶),女性13例(16个病灶),年龄34~80岁,平均(53.46±12.15)岁;GBM患者26例(27个病灶),男性17例(17个病灶),女性9例(10个病灶),年龄37~83岁,平均(56.21±12.47)岁。本组所有PCNSL患者均排除全身其他系统的淋巴瘤。所有患者检查前均未行放射治疗及化学治疗。
1.2 检查方法 所有患者均使用Siemens 3.0T Verio MRI进行检查,头颅8通道线圈,FOV 230 mm×230 mm,轴位层厚5 mm,间距1.25 mm;矢状位、冠状位层厚5 mm。扫描序列包括轴位T1WI SE(TR 200 ms,TE 3.15 ms);T2WI SE(TR 4 000 ms,TE 108 ms);DWI采用平面回波成像序列,TR 7 000 ms,TE 80 ms,b值800 s/mm2。SWI扫描采用完全速度补偿、3维梯度回波序列,TR 28 ms,TE20 ms,层厚2.0 mm,层间距0 mm,偏转角15°,FOV 230 mm×230 mm,矩阵320×256。全部患者均行增强扫描,对比剂为Gd-DTPA,剂量为0.1 mmol/kg。
1.3 图像分析 所有PCNSL及GBM患者均行常规MRI和SWI扫描,在SWI序列所获得的相位图上测量肿瘤实质、瘤周2 cm脑组织、对侧正常脑组织的相位值,每个区域ROI测量3次相位值,取平均值;选取ROI时避免囊变、水肿、坏死及钙化区。
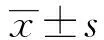
2 结果
2.1 原发中枢神经系统淋巴瘤与胶质母细胞瘤常规MRI表现 PCNSL的MRI 平扫表现为实性结节或团块状影,T1WI 呈略低信号,T2WI 及FLAIR 呈略高信号,信号均匀或不均匀,DWI 呈较均匀高信号,增强扫描呈明显团块状或不规则斑片状强化,见图1。典型PCNSL SWI无或可见点状低信号,不典型PCNSL可见点状、线样或小斑片状低信号,见图2。SWI序列pha上测量肿瘤实质部分、瘤周2 cm脑组织及对侧正常脑组织的相位值,见图3。GBM的MRI 平扫表现为瘤体呈囊实性肿块,实性部分T1WI 呈略低、低信号,T2WI 及FLAIR 呈略高、高信号,信号较混杂,DWI 呈不均匀高信号;囊性部分T1WI 呈低信号,T2WI 及FLAIR 呈高信号,DWI 呈低信号;增强扫描病灶均呈较明显不均匀强化,可呈花斑状、结节状或不规则状强化,见图4。典型GBM SWI常见多发点状、线状低信号,见图5。SWI序列pha上测量肿瘤实质部分、瘤周2 cm脑组织及对侧正常脑组织的相位值,见图6。

图1 T1WI增强,PCNSL呈不均匀强化,瘤周水肿不明显
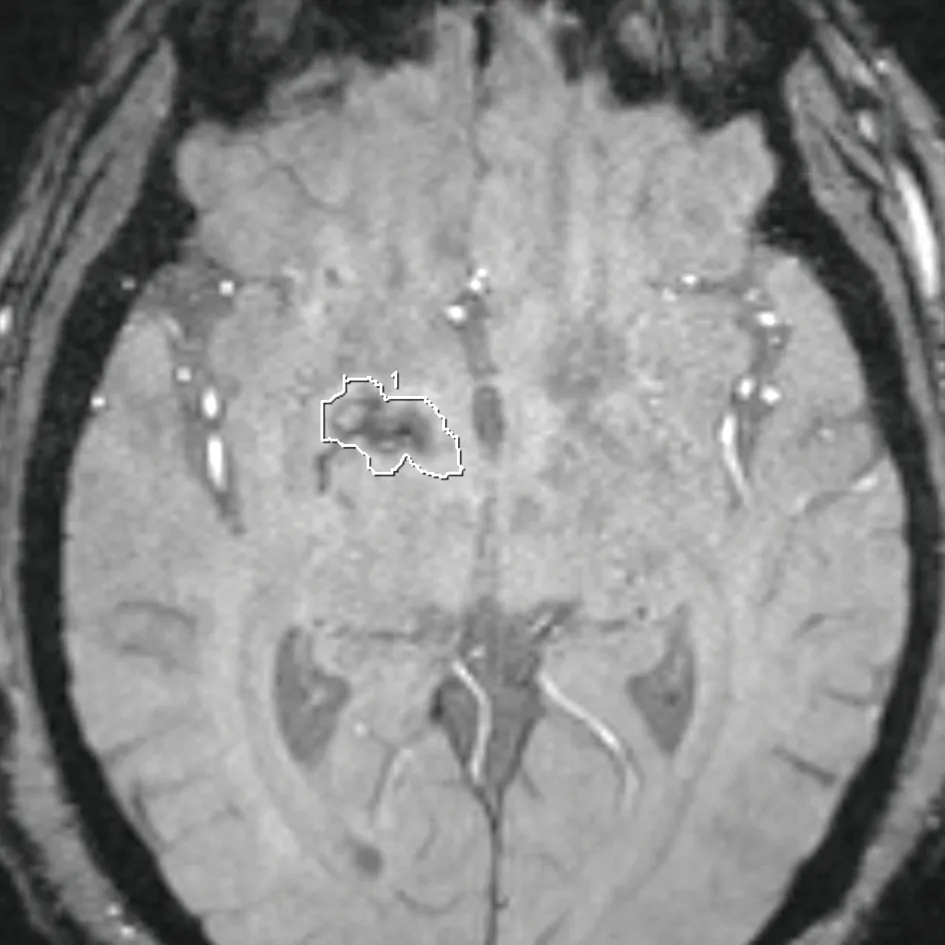
图2 SWI,PCNSL内见明显低信号,根据强化区域勾勒病灶的形态

图3 pha,测量PCNSL实性部分、瘤周 2cm脑组织、对侧正常脑组织的相位值
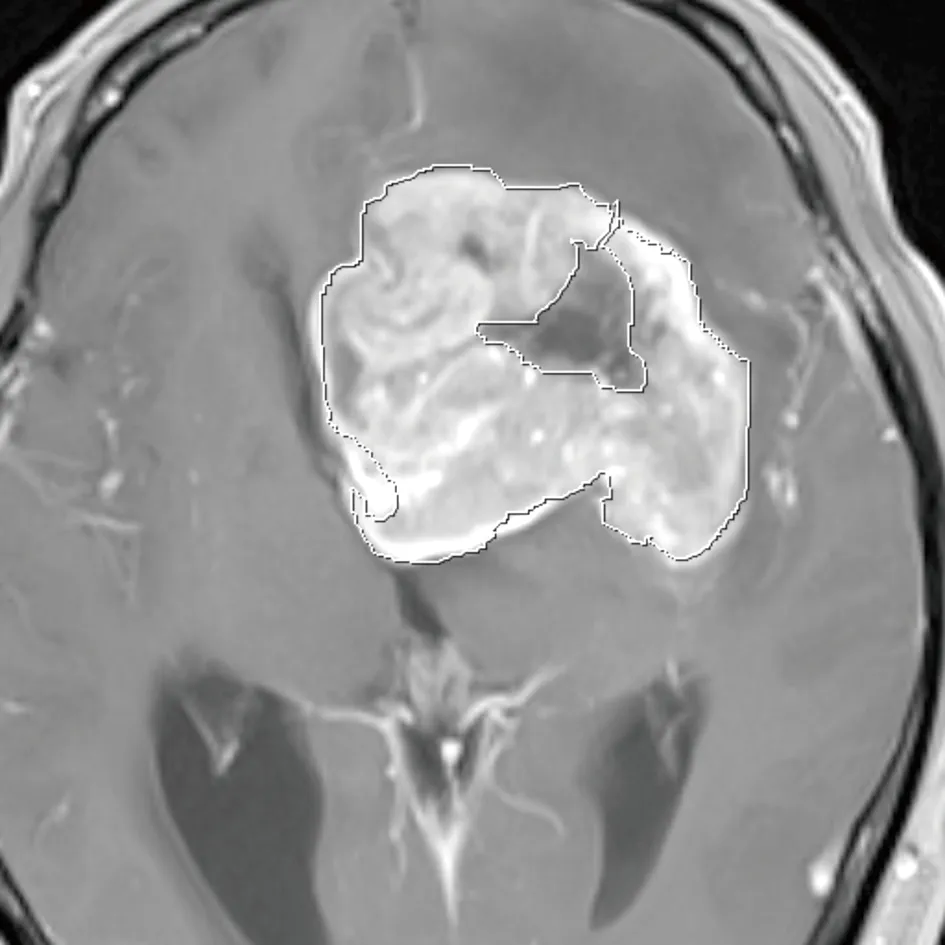
图4 T1WI增强,GBM呈明显不均匀强化,病灶内见斑片状坏死区,瘤周见大范围水肿,邻近侧脑室受压明显
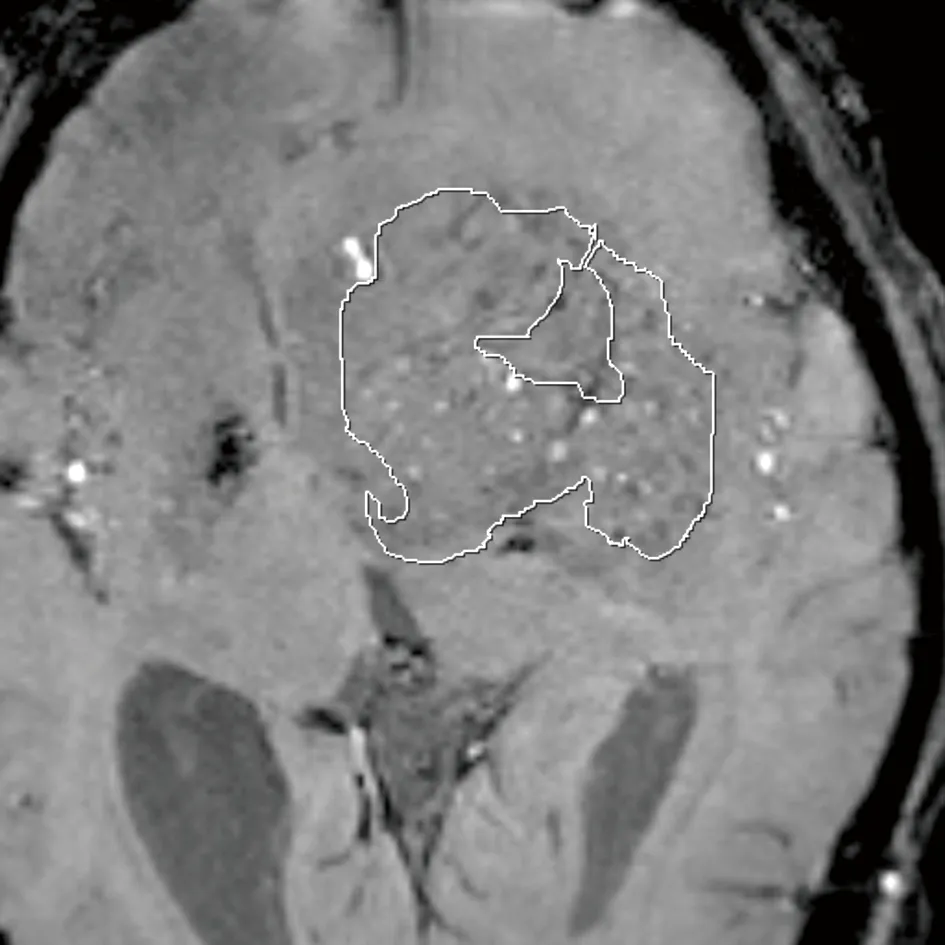
图5 SWI,GBM内多发斑点状低信号,根据强化区域勾勒病灶的形态

图6 pha,测量GBM实性部分、瘤周2cm脑组织、对侧正常脑组织的相位值
2.2 原发性中枢神经系统淋巴瘤和胶质母细胞瘤相位值比较 GBM患者瘤周2 cm、对侧正常脑组织的相位值均高于PCNSL,差异无统计学意义(P>0.05)。GBM肿瘤实质相位值为-10.63±9.27,低于PCNSL肿瘤实质的相位值,差异有统计学意义(P<0.05)。见表1。

表1 PCNSL与GBM 患者对侧、瘤周及实质相位值比较
3 讨论
PCNSL是颅内一种少见的结外淋巴瘤,占颅内所有肿瘤的2%~6%。近年来随着AIDS患者增多,器官移植广泛开展,免疫抑制剂和化疗药物应用逐渐增多,PCNSL发病率也逐年增加[9]。PCNSL的病理类型大部分为非霍奇金淋巴瘤,以B细胞型为主,占90%以上,T细胞型少见。中枢神经系统没有淋巴组织,PCNSL的起源尚无定论,现在主要有3种假说:①其组织来源可能是脑组织血管周围未分化的多潜能间叶细胞(即继发的淋巴组织)[10];②病理状态下淋巴结及淋巴结外的B细胞被激活,转变成肿瘤细胞,随血流发生迁移进入中枢神经系统而发展为淋巴瘤[11];③在中枢神经系统感染过程中,反应性淋巴细胞进入脑组织,经过某种刺激之后发生恶性转化[12]。
GBM是常见的中枢神经上皮组织肿瘤,占颅内所有肿瘤的10.2%[13]。GBM发病率则明显高于PCNSL,其恶性程度高,愈合差,多采取外科手术并辅助术后放射治疗及化学治疗。PCNSL对放射治疗敏感,两者治疗方法及预后有明显的差异,因此术前正确的诊断对于患者的预后及延长生存时间有很大的帮助。
SWI是一种利用不同组织间的磁敏感性差异和血氧水平依赖效应为基础的成像序列,它能够敏感地显示组织内的顺磁性物质,在微血管结构和微出血灶的显示方面具有显著优势[14]。相位值描述质子在弛豫过程中行经的角度,利用不同组织间磁敏感度的差异产生图像对比,可获得大量反映组织内铁及其他磁敏感性物质含量的数据信息。外伤、出血、窒息、先天性血管畸形等多种因素均可引起局部磁场失相位,从而降低相位值[15]。
PCNSL常围绕血管周围间隙向外浸润性生长形成袖套状结构,组织上无明显的血管内皮细胞增生及新生血管,囊变、出血、钙化少见。瘤周水肿轻,部分病灶周围见较明显的水肿考虑肿瘤沿血管周围间隙浸润有关。GBM恶性度高,侵袭性强,肿瘤细胞呈弥漫性浸润性生长,易发生囊变、坏死、出血,组织上可见明显的新生血管,GBM内新生的毛细血管又容易造成出血,从而增加瘤内血红蛋白和含铁血黄素等。血红蛋白及含铁血黄素内铁成分能够降低相位值。铁蛋白和转铁蛋白受体水平与星形细胞肿瘤的级别具有明显的相关性,GBM具有更多的铁蛋白及转铁蛋白,而铁蛋白的增加能够有效的降低相位值。
本研究比较GBM和PCNSL两组患者SWI序列相位图的相位值,结果显示GBM肿瘤实质的相位值小于PCNSL,差异有统计学意义(P<0.05)。GBM患者瘤周2 cm脑组织、对侧脑组织的相位值均高于PCNSL患者,但差异无统计学意义(P>0.05),可能与瘤周组织成分复杂,包括正常的脑组织及水肿,肿瘤对周围组织的侵犯比较轻微。当出现典型影像表现时,GBM和PCNSL容易诊断,当出现不典型影像表现时,相位值能够有效的做出诊断和鉴别诊断。

