泮托拉唑治疗消化性溃疡合并出血的临床观察
蔡全保
人体的消化道是病菌寄生的重要场所, 容易患多种疾病,如溃疡、出血等, 消化性溃疡合并出血病因复杂, 以胃黏膜屏障破坏为主要表现[1], 疼痛剧烈, 需要及时控制出血症状,抑制病情发展。临床上用于治疗消化性溃疡合并出血的药物较多, 如奥美拉唑、泮托拉唑等, 本文为了总结消化性溃疡合并出血的治疗体会, 选取60例患者作为对象展开研究, 具体报告如下。
1 资料与方法
1.1 一般资料 选取2013年1月~2018年1月在本院诊治的60例消化性溃疡合并出血患者, 排除存在重要脏器功能障碍以及合并其他消化道疾病的患者。采用双色球分组法将患者分成对照组和观察组, 各30例。观察组中男女比例19∶11;年龄21~68岁, 平均年龄(42.25±10.31)岁;溃疡大小4~11 mm, 平均溃疡大小(6.12±2.25)mm;包括十二指肠球部溃疡18例, 胃溃疡12例。对照组中男女比例18∶12;年龄20~69岁 , 平均年龄(42.34±10.25)岁;溃疡大小5~11 mm,平均溃疡大小(6.20±2.18)mm;包括十二指肠球部溃疡17例,胃溃疡13例。两组患者一般资料比较差异无统计学意义(P>0.05), 具有可比性。
1.2 方法 两组患者均接受营养支持、补液等常规治疗。在此基础上对照组采用奥美拉唑治疗, 奥美拉唑(40 mg)+生理盐水(100 ml)混合药液静脉滴注, 第一次治疗结束后, 隔12 h开始下一次治疗, 连续治疗5 d。观察组则采用泮托拉唑治疗, 泮托拉唑(40 mg)+生理盐水(100 ml)混合药液静脉滴注, 2次/d, 连续治疗5 d。
1.3 观察指标及判定标准 观察两组患者治疗前及治疗3 d后的各种症状改善情况, 包括黑便次数、呕血次数、出血量(均按天统计)。采用《当前疼痛强度量表》[2]评估两组患者治疗前及治疗2、5 d后的疼痛强度, 最低分为0分, 表示无痛, 最高分为5分, 代表最痛。比较两组成功止血时间、住院天数及用药后的不良反应(皮疹、嗜睡、头痛)发生情况。
1.4 统计学方法 采用SPSS22.0统计学软件进行数据统计分析。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 两组治疗前后症状改善情况比较 治疗前两组患者黑便次数、呕血次数及出血量比较, 差异无统计学意义(P>0.05);治疗3 d后, 观察组黑便次数(0.23±0.14)次/d、呕血次数(0.32±0.10)次/d、出血量(12.62±2.01)ml/d少于对照组的 (1.15±0.10)次 /d、(1.21±0.15)次 /d、(24.52±3.36)ml/d,差异有统计学意义(P<0.05)。见表1。
2.2 两组疼痛强度比较 治疗前两组疼痛得分比较差异无统计学意义(P>0.05);治疗2、5 d后, 观察组疼痛得分低于对照组, 差异有统计学意义(P<0.05)。见表2。
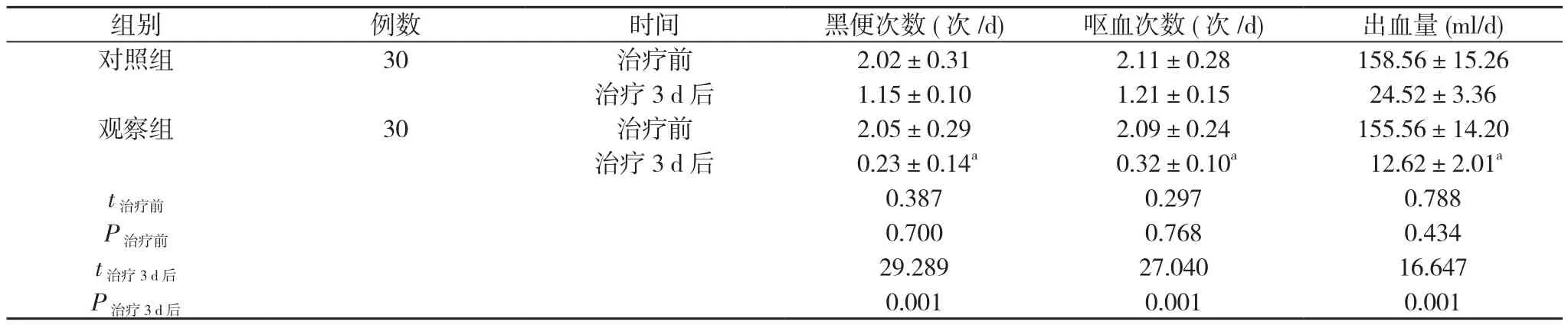
表1 两组治疗前后症状改善情况比较( x-±s)

表2 两组疼痛强度比较( x-±s, 分)
2.3 两组成功止血时间与住院天数比较 观察组成功止血时间、住院天数短于对照组, 差异有统计学意义(P<0.05)。见表3。
2.4 两组药物不良反应发生情况比较 观察组药物不良反应发生率低于对照组, 差异有统计学意义(P<0.05)。见表4。
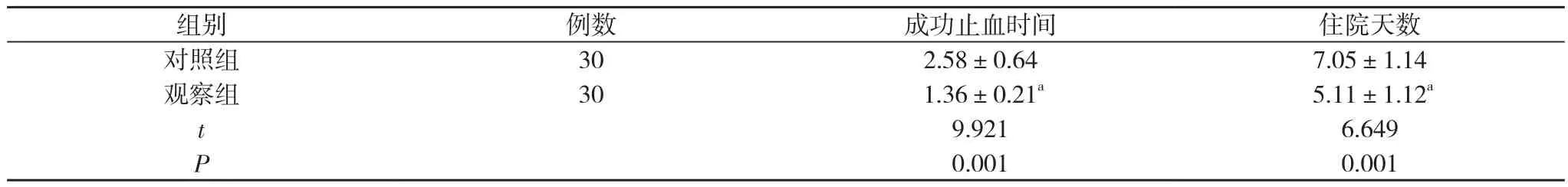
表3 两组成功止血时间与住院天数比较( x-±s, d)
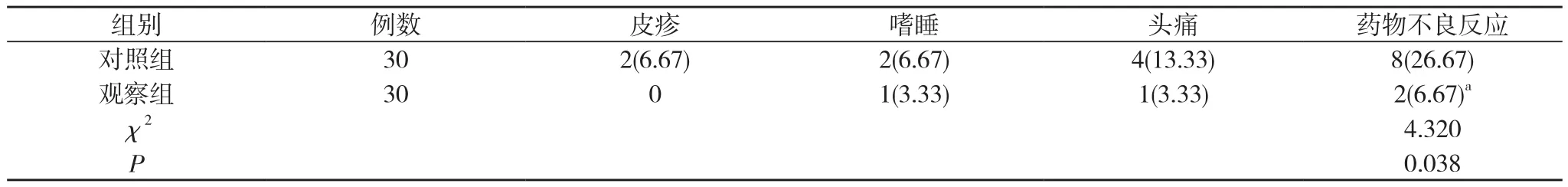
表4 两组药物不良反应发生情况比较[n(%)]
3 讨论
幽门螺杆菌感染、胃酸分泌量分泌过多是引发消化性溃疡的两大因素, 数据调查发现, 20%左右的消化性溃疡会并发出血[3], 增加治疗难度, 若不及时控制出血症状, 可能引发器官功能衰竭、休克等存在生命风险的情况。
奥美拉唑(第一代质子泵抑制剂)可对胃壁细胞上H+-K+-ATP酶进行抑制, 减少胃酸分泌量, 作用时间长, 对胃黏膜有保护作用, 能够诱导血小板聚集, 发挥止血效果,但是奥美拉唑的不良反应较多, 如皮疹、嗜睡、头痛等, 影响了患者的用药依从性, 间接降低药效[4,5]。泮托拉唑(第三代质子泵抑制剂)具有较高的选择性, 长久发挥抑酸作用[6], 主要作用于胃黏膜壁的细胞上, 阻断壁细胞中H+转运途径, 控制胃酸过度分泌, 该药还可对胃蛋白酶的分泌、活性加以抑制, 发挥更好的止血作用。其本身无生物活性,在酸性环境中会转化为环伺磺胺, 发挥相应作用, 半衰期长,对机体代谢功能、肝肾功能基本无影响, 因此对于存在肝肾功能损伤的患者而言无需控制药量。并且该药的生物利用度、选择性都高于奥美拉唑, 药理作用即使在酸性环境中也可保持稳定[7-10]。
综上所述, 奥美拉唑、泮托拉唑对消化性溃疡合并出血有一定的治疗效果, 但是泮托拉唑的疗效和安全性更高, 值得采用。

