骨水泥加长柄人工股骨头置换对高龄严重骨质疏松性股骨转子间骨折患者术后活动能力和生活质量的影响
(安徽省淮南市第一人民医院 骨科,安徽 淮南232007)
股骨转子间骨折是好发于老年人的骨折疾病,在髋部骨折中约占60%。老年人随着年龄增长,骨质疏松越来越严重,直接或间接外力作用均会造成股骨转子间骨折[1]。骨质疏松性高龄股骨转子间骨折以粉碎性骨折最为常见,手术治疗可使患者疼痛迅速减轻、愈合速度和功能恢复加快,降低并发症发生率和致死率。目前手术治疗主要以股骨近端防旋髓内钉(proximal femoral nail anti-rotation,PFNA)等内固定方为主法,但解剖复位较困难,易出现骨折移位并发症[2-3]。针对伴有骨质疏松的高龄股骨转子间骨折患者,本研究行加长柄人工股骨头置换术治疗,观察其疗效,并与PFNA方法进行比较,现报道如下。
1 资料与方法
1.1 一般资料
选取2011年7月-2016年8月淮南市第一人民医院收治的50例高龄股骨转子间粉碎骨折患者资料做回顾性分析。根据医师建议以及患者意愿,分为对照组(n=22,采用PFNA治疗)和治疗组(n=28,采用加长柄人工股骨头置换治疗)。对照组男性8例,女性14例;年龄70~94岁,平均(81.64±6.47)岁;骨折AO分型:A3 7例,A2 15例。治疗组男性7例,女性21例;年龄71~96岁,平均(83.75±5.54)岁;骨折AO分型:A3 9例,A2 19例。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入及排除标准
纳入标准:①年龄在70周岁以上;②经影像学手段检查证实为单侧骨折;③骨量丢失50%以上,骨质疏松指数Ⅲ级以下,属严重骨质疏松;④患者知情,并自愿签署病人知情同意书。排除标准:①年龄不足70周岁;②具有手术禁忌证;③病理性骨折;④受伤前无正常的活动能力。
1.3 治疗方法
全面评估患者身体状况后,决定采用全身麻醉或硬脊膜外麻醉。对照组:患者在骨科牵引床上牵引复位满意后,患肢内收15°左右并固定。在C型臂X射线机透视下,从股骨大转子顶点开始向近侧做一直切口,长度约为4.0~4.5 cm,将深筋膜平行切开,钝性分离臀中肌,将引导针从大转子顶点插入并向股骨远端至少推进15 cm。透视满意后,进钉点处采用开孔器开孔并扩大入口,髓内钉长度决定后选择相应主钉组装,并插入股骨,主钉位置满意后,将瞄准器和保护套筒接连,选择合适长度的导针经套筒插入股骨颈内,测量深度、扩外侧皮质,根据标记好的深度,由股骨颈内打入加压螺旋刀片并锁定,然后采用同一瞄准器进行远端锁定。最后切口用生理盐水冲洗干净,置管引流,并逐层缝合。治疗组:患者取侧卧位,采用后外侧入路,将关节囊切开,于股骨颈处截骨,保留与肌肉连接的较大骨折块,其他较小骨折块均取出。从小号扩髓器开始依次扩髓,置入水泥型加长股骨柄,注意前倾角度控制在10~15°范围内。然后以加长股骨柄作为髓腔内支柱,复位大小粗隆间骨折端并采用钢丝张力带固定。在确认肢体长度和关节稳定性无误后,置入股骨头。切口采用生理盐水冲洗干净,置管引流,最后将其逐层缝合。
术后两组均进行常规抗骨质疏松、抗感染、抗凝治疗,术后引流1~2 d。对照组麻醉清醒后,鼓励患者进行踝泵锻炼和股四头肌力量训练,10 d后可扶拐下床进行非负重训练,术后第3、6、9和12周行X射线检查,了解患者骨折愈合情况,并依此合理安排负重训练。治疗组麻醉清醒后,鼓励患者进行踝泵锻炼和股四头肌力量训练,X射线片复查显示假体位置良好,3 d后可坐床边进行功能锻炼,5 d后可在护理人员指导下进行部分或完全负重训练。
1.4 观察指标
观察并记录两组手术相关情况,包括手术时长、切口大小、术中出血量及输血量、下床时间;于术后1、3、6和12个月采用Harris髋关节评分量表评价两组患者术后髋关节功能恢复情况,分数越高表示髋关节功能越强;随访12个月,观察并记录两组术后深静脉血栓和肺部感染等并发症情况以及是否有固定失败情况。于术前、术后3和12个月采用健康调查简表(the MOS item short from health survey,SF-36)从躯体、角色、情绪、社会以及总体生活质量等维度评价患者生活质量,分数越高表示生活质量越高。
1.5 统计学方法
数据分析采用SPSS 20.0统计软件,计量资料均符合正态分布和方差齐性,以均数±标准差(±s)表示,行t检验,计数资料以例(%)表示,比较用χ2检验,采用重复测量设计的方差分析比较两组在不同时间点Harris评分和生活质量评分,P<0.05为差异有统计学意义。
2 结果
2.1 两组手术相关情况比较
治疗组手术时间和切口长度长于对照组,术中出血量多于对照组,下床时间短于对照组,差异有统计学意义(P<0.05),见表1。典型病例见图1A~D。
2.2 两组术后髋关节功能恢复情况比较
两组术后髋关节功能恢复情况比较经重复测量设计的方差分析,结果:①不同时间点的Harris评分有差异(F=10.413,P=0.000);②两组Harris评分有差异(F=13.618,P=0.000),治疗组Harris评分较高;③两组的Harris评分变化趋势有差异(F=4.143,P=0.004)。见表2。
2.3 两组随访情况比较
治疗组患者深静脉血栓和肺部感染各1例,无假体松动和关节脱位,并发症发病率为7.14%;对照组深静脉血栓2例,肺部感染1例,肌间血栓1例,伤口渗液1例,消化功能紊乱1例,并发症发病率为27.27%,术后内固定失败1例,失败率为4.55%。两组间并发症比较,差异无统计学意义(χ2=3.714,P=0.054)。
表1 两组手术一般情况比较 (±s)

表1 两组手术一般情况比较 (±s)
组别 手术时间/min 切口长度/cm 术中出血量/ml 术中输血量/ml 下床时间/d治疗组(n =28) 118.83±36.84 11.36±2.06 186.82±60.32 126.47±57.46 6.31±1.68对照组(n =22) 81.36±22.87 6.82±1.14 124.73±37.94 100.34±32.87 11.12±2.45 t值 4.175 9.269 4.213 1.900 8.225 P值 0.000 0.000 0.000 0.063 0.000
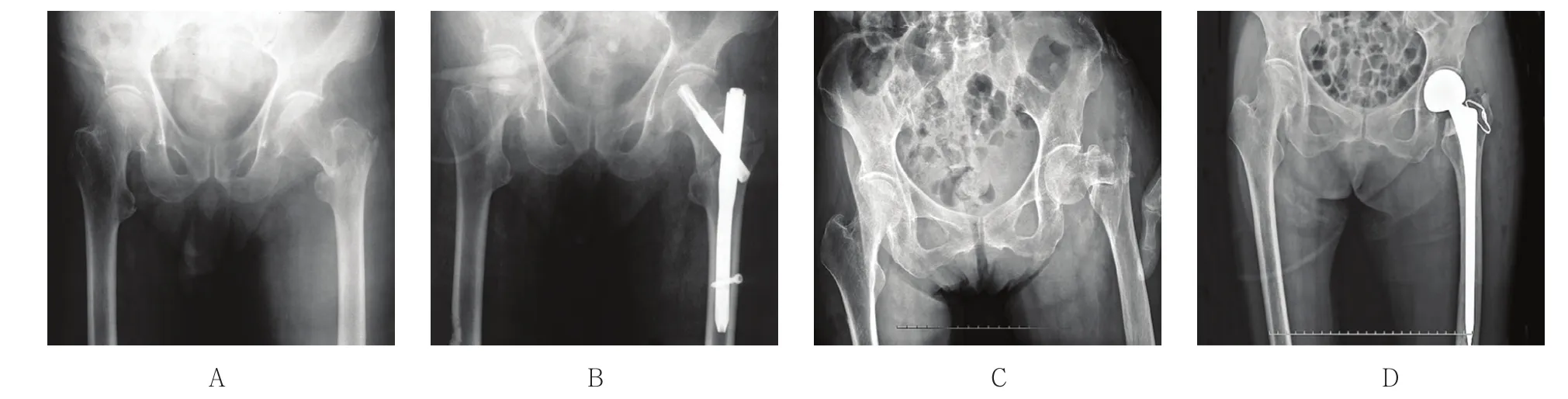
图1 典型病例
表2 两组术后Harris评分比较 (分,±s)

表2 两组术后Harris评分比较 (分,±s)
组别 术后1个月 术后3个月 术后6个月 术后12个月治疗组(n=28) 78.35±4.35 85.26±3.27 90.74±4.39 93.01±3.64对照组(n=22) 66.36±6.57 78.24±5.84 86.77±4.11 91.32±3.26
2.4 两组术后生活质量比较
两组术后生活质量比较经重复测量数据方差分析,不同时间点的总体生活质量评分有差异(F=4.841,P=0.002);两组间总体生活质量评分有差异(F=8.841,P=0.000),治疗组术后总体生活质量评分较高;两组总体生活质量评分变化趋势有差异(F=2.814,P=0.012)。在术后3个月,组间比较,治疗组总体生活质量评分高于对照组(t=4.276,P=0.000),见表3。
表3 两组术后生活质量比较 (分,±s)
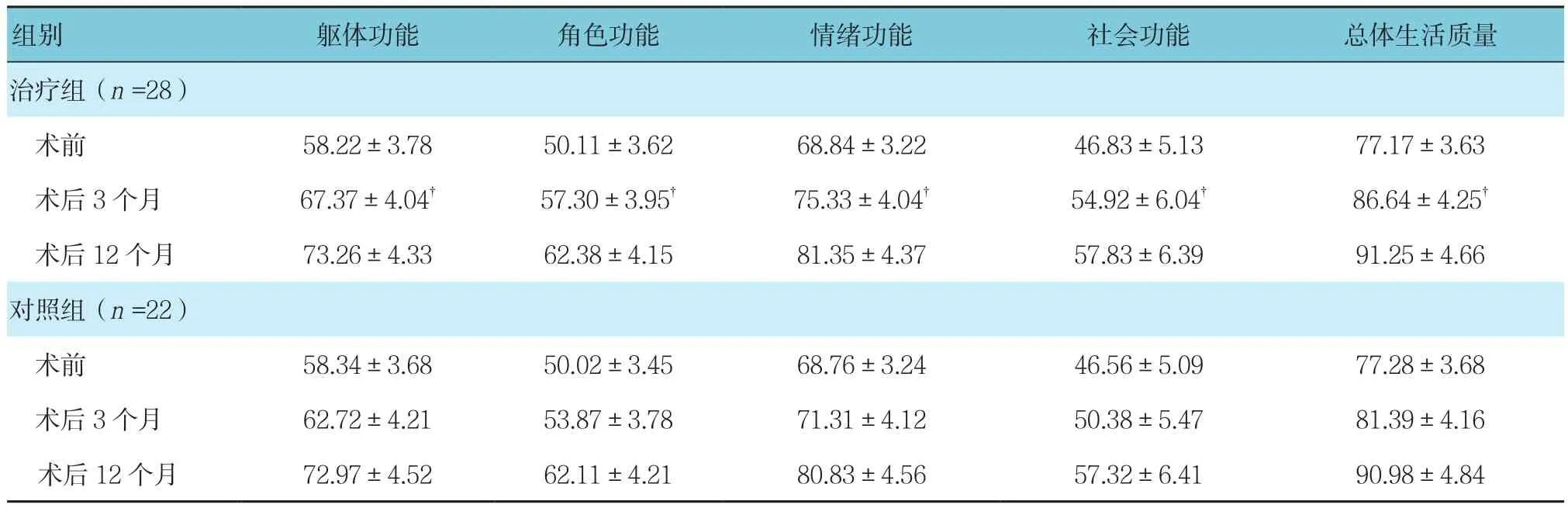
表3 两组术后生活质量比较 (分,±s)
注:†在同一时间点与对照组比较,P <0.05
组别 躯体功能 角色功能 情绪功能 社会功能 总体生活质量治疗组(n =28)术前 58.22±3.78 50.11±3.62 68.84±3.22 46.83±5.13 77.17±3.63术后3个月 67.37±4.04† 57.30±3.95† 75.33±4.04† 54.92±6.04† 86.64±4.25†术后 12 个月 73.26±4.33 62.38±4.15 81.35±4.37 57.83±6.39 91.25±4.66对照组(n =22)术前 58.34±3.68 50.02±3.45 68.76±3.24 46.56±5.09 77.28±3.68术后 3 个月 62.72±4.21 53.87±3.78 71.31±4.12 50.38±5.47 81.39±4.16术后 12 个月 72.97±4.52 62.11±4.21 80.83±4.56 57.32±6.41 90.98±4.84
3 讨论
随着年龄增长,人体骨质流失越来越严重,骨韧性降低,骨脆性增加,在外力作用下极易发生股骨转子间骨折,且多为粉碎性骨折。同时高龄患者一般伴有不同程度呼吸系统、心血管系统、代谢性基础疾病,这使骨折治疗难度大大增加[4-5]。保守治疗可避免创伤,但骨折恢复时间长,患者需长期卧床,易引发各种并发症,导致致残率、致死率偏高。骨折患者采取手术治疗,术后尽早下床活动,并进行相应功能康复训练已基本达成共识[6]。
股骨转子间骨折包括大粗隆骨折、小粗隆骨折以及粗隆间骨折,常用手术治疗方法包括内固定和关节置换[7]。PFNA是手术用时最短、出血量最少、操作最简便、患者恢复最好的内固定法,其优点在于PFNA只需1枚锁钉,适用于股骨颈细小的女性患者;PFNA螺旋刀片具有抗螺旋和加压作用,可使术中骨丢失减少,坚强固定股骨头颈[3]。PFNA对于各类型粗隆间骨折均有较好疗效,但是对于大粗隆和小粗隆均有骨折的骨质疏松患者,螺旋刀片锁定过程可能发生分离移位,从而影响螺旋刀片固定能力,导致术后出现内固定失败。曾荣东[8]等研究显示,PFNA术后并发症发病率高达37%,手术失败量率为7%。徐风瑞等[9]研究中,PFNA术后并发症发病率为15.38%,手术失败率为5.77%。本研究中,PFNA术后深静脉血栓2例,肺部感染1例,肌间血栓1例,伤口渗液1例,消化功能紊乱1例,并发症发病率为27.27%,术后内固定失败1例,失败率为4.55%。有学者认为[10],股骨转子间骨折PFNA内固定失败的主要原因之一是骨质疏松,不同骨质疏松程度对于内固定治疗的内固定松动率影响较大,但对关节置换治疗的假体松动率无影响。人工股骨头置换通过骨水泥固定使假体早期达到稳定。骨质疏松患者的骨小梁因骨量丢失而间隙变大,有助于骨水泥渗入,骨水泥凝固后,与骨小梁共同形成稳定的微锁扣机制,以达到支撑目的。此外,大小转子通过复位捆绑,可加强肌肉与髋关节的附着力。加长柄假体可使髓腔有效固定长度增加,由于假体经过股骨狭部,所以股骨距几乎不承受压力,可解决骨质粉碎所致的转子部局部力学支撑乏力的问题[11]。因此对于骨质疏松的高龄股骨转子间骨折患者而言,相较于PFNA,行加长柄人工股骨头置换能在早期获得更好的结构支撑,使患者更早下床活动,有利于髋关节功能恢复。
本研究结果显示,治疗组手术时间和切口长度均长于对照组,术中出血量多于对照组,但术中输血量无差异,提示PFNA术在手术时间和切口长度方面具有一定优势,由于PFNA术存在隐形失血情况,实际出血量往往多于实际观察到的出血量,两者术中输血量无差异,可一定程度上说明两者失血量方面差异不大。治疗组下床时间短于对照组,提示加长柄人工股骨头置换能使患者更早下床进行康复训练,促进身体机能恢复,这与其能获得更好早期结构支撑有关。两组术后髋关节Harris评分均逐渐升高,治疗组术后1、3和6个月Harris评分较对照组较高,而术后12个月Harris评分与对照组相似,提示两种手术方式远期疗效相似,但行加长柄人工股骨头置换的患者在术后早期具有较好的髋关节功能,使患者生活质量尽早得到提高,与聂治军等[12]研究结果一致。患者早期下床活动,可减少深静脉血栓、肺部感染等并发症的发生,故治疗组总并发症发病率7.14%,低于对照组的27.27%,但差异无统计学意义,可能与纳入研究的病例数较少有关。
目前,关于合并骨质疏松的高龄股骨转子间骨折患者采用何种手术方法仍然存在许多争议,PFNA相对于股骨头置换治疗可缩短手术时间、减少手术创伤,这对于伴有心血管疾病、呼吸系统疾病等的老年患者而言具有优势,但从术后关节功能恢复以及并发症方面考虑,股骨头置换治疗可早期获得较好髋关节功能,减少并发症发生。本研究认为,需根据患者骨折具体情况以及骨质疏松程度决定选用何种手术方法,对未出现大粗隆和小粗隆骨折且骨质疏松不严重的老年患者,可优先采用PFNA治疗,对于累及外侧壁或骨质疏松较严重的老年患者,则应选择加长柄人工股骨头置换治疗,以避免术后内固定失败再次手术发生。
综上所述,加长柄人工股骨头置换和PFNA治疗合并骨质疏松的高龄股骨转子间骨折具有相似的远期临床疗效,PFNA具有手术时间短、创伤小等优势,加长柄人工股骨头置换具有术后恢复快、早期活动能力强,生活质量高,并发生较少等优势。对于伴有严重骨质疏松的高龄股骨转子间骨折患者而言,选择长柄人工股骨头置换治疗更为安全有效。

