应用峰值应变离散度评价原发性高血压患者左心室纵向收缩同步性
谷春红,魏常华,袁建军*,黑晶晶,张苗,刘会芳
1.河南省人民医院心脏中心超声科,河南郑州 450003;2.河南省人民医院超声科,河南郑州 450003;
长期高血压常会引起左心室结构和功能的变化。研究表明,左心室心内膜下纵行心肌纤维约占左心室心肌的70%,主要参与纵向应变;且心内膜下纵行心肌对高血压长期压力负荷反应最敏感[1]。因此,左心室纵向峰值应变(peak systolic longitudinal strain,LPS)功能在高血压早期即可能发生改变。既往研究表明,构型正常的高血压患者左心室内层心肌LPS已明显低于正常人群[2]。非左心室肥厚与左心室肥厚高血压患者左心室节段不同水平的心内膜层 LPS较正常人群明显减低[3]。LPS减低将会引起纵向收缩功能下降,并表现为左心室的纵向收缩不同步。同步性运动是保证心脏正常泵血的必要条件。左心室收缩同步性受损可能会导致心功能、心肌灌注和心肌储备下降,并影响患者的生活质量和预后,也是心力衰竭恶化的独立危险因子[4]。左心室壁心肌长轴方向的纵向运动对于维持正常心功能发挥约70%的作用[5]。因此,本研究应用基于二维斑点追踪成像(two-dimensional speckle tracking imaging,2D-STI)的新参数——纵向峰值应变达峰时间离散度(peak strain dispersion,PSD)评价左心室射血分数(left ventricular ejection fraction,LVEF)保留的高血压患者左心室18节段纵向收缩同步性改变的意义。
1 资料与方法
1.1 研究对象 选择 2016年 12月-2017年 5月在河南省人民医院就诊并行心脏超声检查的原发性高血压病患者50例为高血压组。纳入标准:收缩压≥140 mmHg和(或)舒张压≥90 mmHg。排除继发性高血压、冠心病、糖尿病、肺心病、心肌病、心律失常、瓣膜病、肝肾功能不全等,以及经胸超声心动图检查图像质量不佳者;并根据2016年《亚洲高血压合并左心室肥厚诊治专家共识》推荐诊断左心室肥厚(left ventricular hypertrophy,LVH)的计算公式计算左心室质量指数(left ventricular mass index,LVMI)。以男性 LVMI≥115 g/m2、女性 LVMI≥95 g/m2为左心室肥厚的诊断标准[6]。
根据 LVH标准将原发性高血压患者分为 2个亚组,即非左心室肥厚(NLVH)组21例,其中男11例,女10例;年龄23~65岁,平均(44.04±9.60)岁。LVH组29例,其中男19例,女10例;年龄27~70岁,平均(43.97±11.82)岁。同期选取年龄、性别、身高、体重相匹配的健康志愿者26例作为对照组,其中男11例,女15例;年龄25~75岁,平均(45.03±14.17)岁。对符合要求的原发性高血压患者及对照组采集身高、体重、血压。本研究已通过医院伦理道德委员会批准,所有研究对象均已签署研究知情书,自愿参加本研究。
1.2 仪器与方法 使用GE Vivid E9型彩色多普勒超声诊断仪。二维探头M5S,频率2.0~4.5 MHz,帧频50~70帧/s。患者取左侧卧位,平静呼吸,同步记录胸导联心电图。常规超声心动图测量左心室舒张末期内径(left ventricle end-diastolic diameter,LVEDD)、左心室收缩末期内径(left ventricle end-systolic diameter,LVESD)、舒张末期室间隔厚度(interventricular septal thickness,IVST)、舒张末期左心室后壁厚度(left ventricular posterior wall thickness,LVPWT),另分别采集心尖两腔、四腔、三腔观二维动态图像连续3个心动周期,以DICOM格式储存于光盘,并根据常规数据计算LVMI,应用Teichholtz公式计算LVEF。
1.3 图像分析 采用Echopac201.54软件对储存的动态图像进行脱机分析。选择Qanalysis分析二维应变,手动描绘左心室长轴观3个切面动态图像的心内膜,并自动显示相应18节段的纵向峰值应变达峰时间牛眼图(time to peak longitudinal strain,TTPLS)及纵向峰值应变-时间曲线图。牛眼图中可观察左心室每个节段与心动周期对应的 TTPLS,系统自动获得 PSD(即 TTPLS的标准差),并计算各组左心室纵向应变达峰时间极差值(time to peak longitudinal strain range,TTPLSR)。根据纵向应变达峰时间牛眼图的颜色分类,以黄色和红色(至少≥1/2该节段面积)计数为不同步节段。绿色:TTPLS<主动脉瓣关闭时间(aortic valve closure time,AVC)+50 ms,为同步性正常;黄色:AVC+50 ms
1.4 统计学方法 采用SPSS 19.0软件。符合正态分布的计量资料以±s表示。方差齐时,多组间采用单因素方差分析,两两比较采用 LSD法。偏态分布的计量资料以M(P25~P75)表示,并取自然对数转换,转换后符合正态分布且方差齐者仍用单因素方差分析比较;否者用非参数检验,两两比较采用Krusksl-Wallis检验。两个符合正态分布的变量间的相关性用Pearson相关分析,否则用Spearman相关分析。应用二分类变量的受试者工作特性(ROC)曲线分析诊断效能。P<0.05表示差异有统计学意义。
2 结果
2.1 一般资料及常规参数比较 与对照组比较,NLVH组和LVH组的收缩压与舒张压均显著增大,差异有统计学意义(P<0.05);与对照组和NLVH组比较,LVH组LVEDD、LVESD、IVST、LVPWT和LVMI均显著增大,差异均有统计学意义(P<0.05);3组受试者身高、体重、LVEF差异无统计学意义(P>0.05)。见表1。
表1 各组受试者一般资料及左心室常规二维超声心动图参数比较(±s)
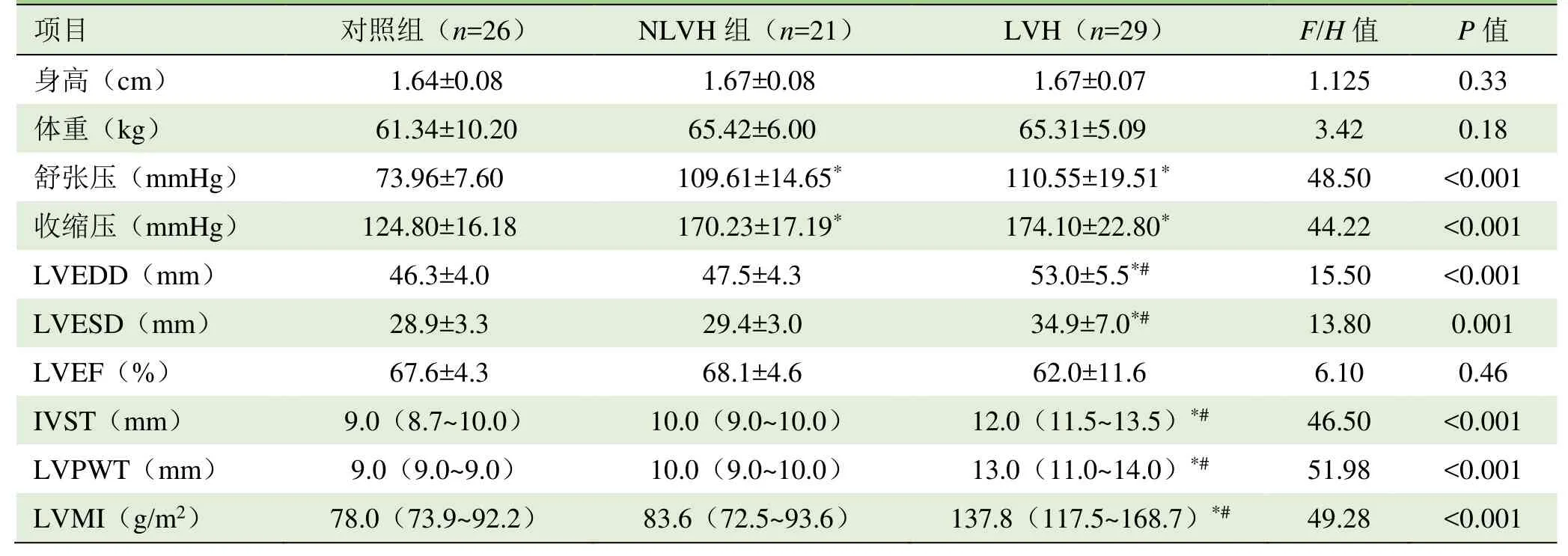
表1 各组受试者一般资料及左心室常规二维超声心动图参数比较(±s)
注:与对照组比较,*P<0.05;与 NLVH组比较,#P<0.05;LVEDD:左心室舒张末期内径;LVESD:左心室收缩末期内径;LVEF:左心室射血分数;IVST:室间隔厚度;LVPWT:左心室后壁厚度;LVMI:左心室质量指数
舒张压(mmHg) 73.96±7.60 109.61±14.65* 110.55±19.51* 48.50 <0.001收缩压(mmHg)124.80±16.18170.23±17.19*174.10±22.80*44.22<0.001 LVEDD(mm) 46.3±4.0 47.5±4.3 53.0±5.5*# 15.50 <0.001 LVESD(mm)28.9±3.329.4±3.034.9±7.0*#13.800.001 LVEF(%) 67.6±4.3 68.1±4.6 62.0±11.6 6.10 0.46 IVST(mm)9.0(8.7~10.0)10.0(9.0~10.0)12.0(11.5~13.5)*#46.50<0.001 LVPWT(mm) 9.0(9.0~9.0) 10.0(9.0~10.0) 13.0(11.0~14.0)*# 51.98 <0.001 LVMI(g/m2)78.0(73.9~92.2)83.6(72.5~93.6)137.8(117.5~168.7)*#49.28<0.001
2.2 同步性参数比较 NLVH组较对照组、LVH组较NLVH组的PSD、TTPLSR与LVDSN值均增大,两两比较差异均有统计学意义(P<0.05)。见图1~3及表2。PSD、TTPLSR、LVDSN与LVMI均呈正相关(r=0.75、r=0.48、r=0.43,P<0.05),见图4。
在PSD、TPLSR、LVDSN诊断同步性的效能评估中得到曲线下面积(area under the curve,AUC)依次为PSD>TPLSR>LVDSN。由Cut-off值得到PSD的敏感度为76%,特异度为92.3%;TTPLSR的敏感度为74%,特异度为80%;LVDSN的敏感度为92%,特异度为58%,见表3及图5。

图1 女,54岁,正常受检者左心室TTPLS牛眼图。PSD 17 ms、TTPLSR 57 ms、LVDSN 0个(A);左心室纵向应变-时间曲线图及整体纵向应变牛眼图,红色为整体纵向应变正常;粉红色和蓝色为整体纵向应变下降(B)
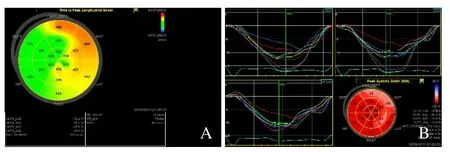
图2 女,38岁,非左心室肥厚高血压患者左心室TTPLS牛眼图。PSD 60 ms,TTPLSR 172 ms,LVDSN 7个(A);左心室纵向应变-时间曲线图及整体纵向应变牛眼图,红色为整体纵向应变正常;粉红色和蓝色为整体纵向应变下降(B)
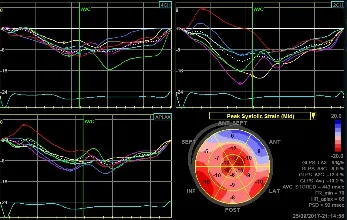
图3 男,54岁,左心室肥厚高血压患者左心室 TTPLS牛眼图。PSD 92 ms,TTPLSR 243 ms,LVDSN 10个(A);左心室纵向应变-时间曲线图及整体纵向应变牛眼图,红色为整体纵向应变正常;粉红色和蓝色为整体纵向应变下降(B)
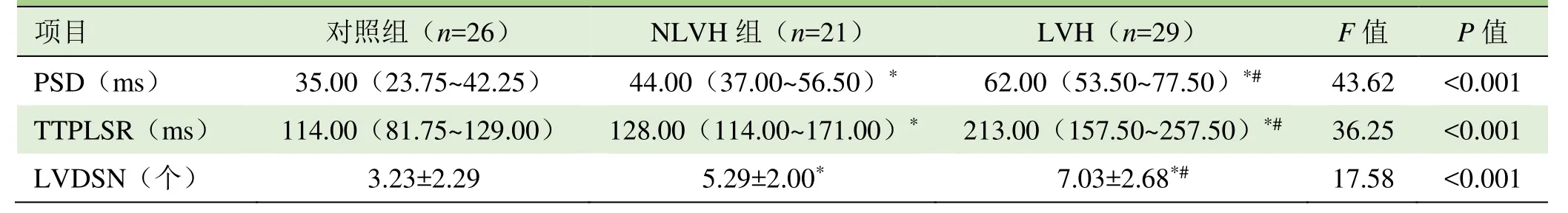
表2 对照组、NLVH组和LVH组患者左心室PSD、TTPLSR与18节段LVDSN的比较
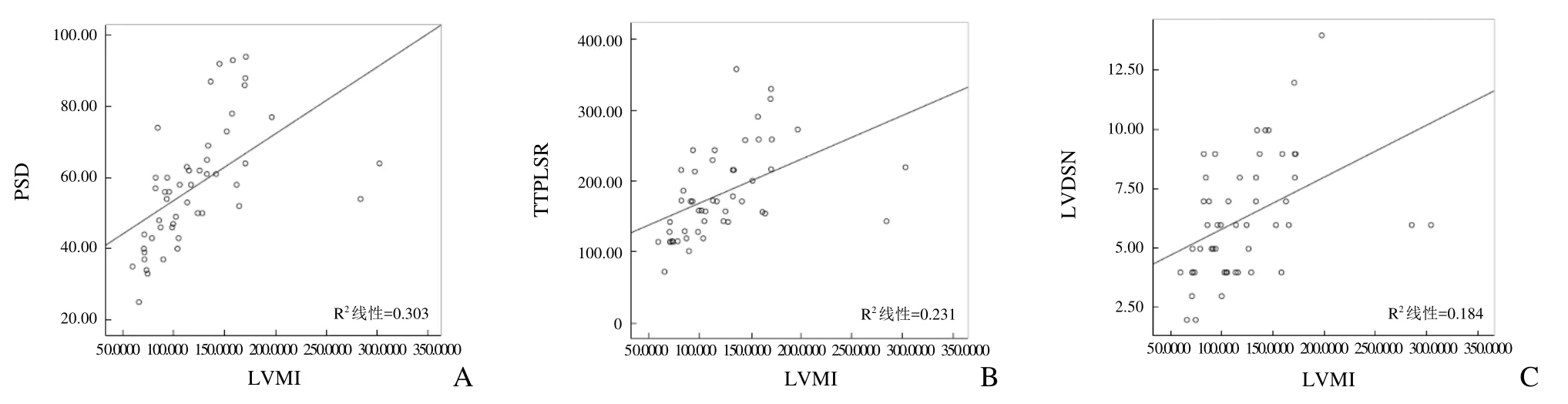
图4 高血压组PSD(A)、TTPLSR(B)、LVDSN(C)与LVMI的相关性
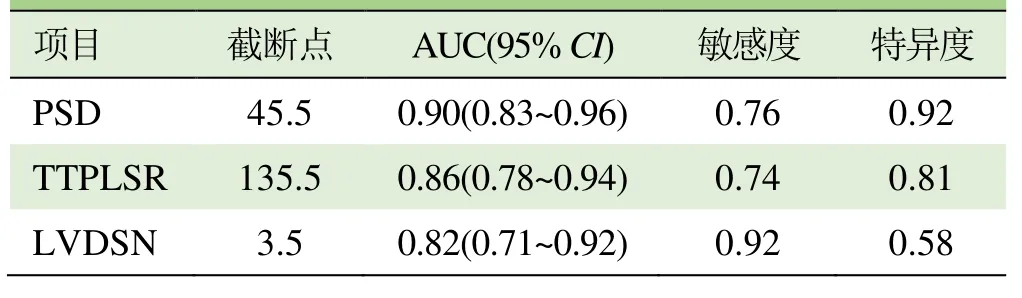
表3 对照组、高血压组PSD、TPLSR、LVDSN诊断效能参数比较
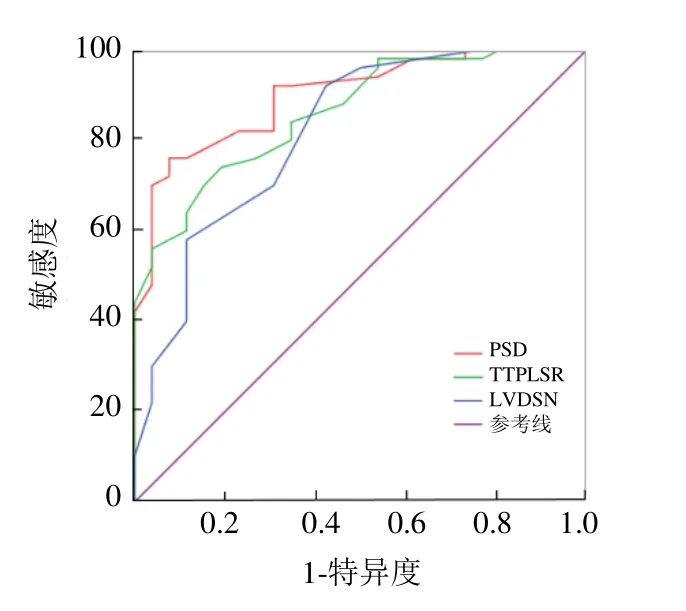
图5 PSD、TTPLSR、LVDSN诊断高血压患者左心室同步性的ROC曲线
3 讨论
本研究结果显示,对照组TTPLS牛眼图为正常绿色,其PSD、TTPLSR、LVDSN均较低,左心室心肌各个节段的纵向应变-时间曲线相像而整齐,应变达峰时间集中,左心室心肌18节段的整体应变牛眼图也为正常的红色;而NLVH组和LVH组所对应的PSD、TTPLSR、LVDSN均较对照组增大,左心室心肌应变-时间曲线示心肌机械运动有不同程度离散而杂乱的曲线,应变达峰时间分散,左心室心肌18节段的整体应变牛眼图也表现为不同程度下降的粉红色或蓝色。此外,高血压组的同步性参数均与LVMI呈正相关,说明随着左心室重塑加重,LVMI逐渐升高,其同步性也逐步下降,原因可能是原发性高血压患者长期左心室后负荷增加造成的左心室心肌纤维化、左心室肥厚的病理改变,继而出现左心室重塑,室壁增厚和心腔扩大,最终导致左心室壁僵硬、功能下降[7]。左心室肥厚和纤维化又使心肌的电信号传导中断或延迟,进一步导致心肌收缩不同步[8]。本研究发现,LVEF正常的高血压患者即使在无左心室肥厚情况下,其同步性已经明显下降,与梁雄飞[9]利用实时三维超声心动图评价不同程度原发性高血压病患者左心室收缩同步性较正常人下降的结论相同。但本研究中高血压患者左心室肥厚纳入标准与采用技术不同。梁雄飞[9]运用实时三维超声心动图技术,无需对心室腔进行几何假设,具有直观、准确测量心室容积等优势。本研究应用2D-STI,并以纵向应变为研究基础。心肌应变在诸多心血管疾病早期收缩功能受损时即可发生改变,对判断左心室早期收缩功能受损敏感性较高,且以纵向运动最为敏感,可较早评价其纵向收缩同步性改变,也具有一定的优势[10]。本研究也表明同步性参数PSD、TTPLSR、LVDSN与LVMI呈正相关,即LVMI越高,左心室同步性越差,与既往研究中左心室同步性与LVMI呈独立性相关,以及左心室肥厚的程度越高、同步性参数值越大的结论一致[11-12]。在3个同步性参数中,以PSD与LVMI的相关性最强。
纵向收缩功能在左心室心肌整体功能中起主导作用,并可反映心肌活力[13];且心脏收缩不同步会导致心脏重塑与功能障碍[11],提示左心室收缩同步性失调和左心室重构在心功能障碍的发生及发展中互为因果,相互促进。因此,对LVEF保留高血压患者早期检测出其纵向收缩同步性变化,早期治疗,切断其中间环节具有重要意义。本研究结果显示,在诊断左心室同步性方面,PSD比TTPLSR和LVDSN具有更高的诊断效能,其曲线下面积最大,有较高的灵敏度和特异度,且与LVMI的相关性较强。评价左心室同步性的传统技术常用组织同步显像技术,由于其图像受到室壁运动与声束角度的影响,同时还受心脏整体运动和呼吸运动的影响,无法测量心尖段收缩期达峰时间,仅可评价12个心肌节段运动的协调性。该技术以彩色编码为绿色表示达峰时间正常(20~150 ms),黄色为达峰时间轻度延长(150~300 ms),红色为达峰时间中重度延长(300~500 ms),前间隔和后壁达峰时间差>65 ms定义为不同步节段。而本研究基于 2DSTI技术,且不受声束与室壁运动方向夹角的影响,无角度依赖性,可准确反映心肌18个节段的纵向运动,更全面地反映左心室的同步性。Yu等[14]应用应变达峰时间的标准差即“Yu指数”作为评价同步性的指标,但需要手工计算,误差较大[14]。本研究中PSD是软件依据一定的公式自动获得,误差小,获得结果更为客观,有助于对LVEF保留的高血压患者左心室纵向收缩同步性进行早期评价,值得临床推广。
本研究的不足之处为:①样本量较少,后续将增加样本量使分析更客观;②主要探讨二维纵向应变同步性,其左心室心尖三腔、两腔、四腔观切面不在相同的心动周期内,因此较三维纵向应变同步性的测量存在一定的局限性;③所纳入的高血压患者大多有服用抗高血压药物史,尚不能排除药物对同步性的影响。今后需要进一步展开三维纵向收缩同步性的研究。

