95例侵袭性肺炎链球菌耐药性分析
全 静,王 春,何 鹏,刘靳波,黄晓玲,兰 俊
(1西南医科大学附属医院检验科;2泸州市中医医院检验科;3西南医科大学附属中医医院检验科;4泸州市人民医院检验科,四川泸州 646000)
肺炎链球菌(streptococcus pneumoniae,S.pn)是一种正常情况下定植于人体上呼吸道的革兰阳性条件致病菌,据WHO统计,每年死于肺炎链球菌感染的人数超过160万,且主要来自于发展中国家和不发达地区,我国肺炎链球菌感染发病率居高不下[1-2]。当机体免疫力低下或伴发病毒感染时,肺炎链球菌可穿越黏膜屏障引起败血症、脑膜炎、化脓性关节炎等危及生命的侵袭性疾病[3-4]。抗生素治疗是目前治疗肺炎链球菌感染的首选方法,但是由于临床上大量不规范使用抗生素,导致肺炎链球菌耐药日趋严重,控制肺炎链球菌感染越发困难[5]。由于种源群体和抗生素使用情况的不同,肺炎链球菌耐药菌的流行及耐药情况在不同地区存在差异。本研究旨在调查泸州地区近两年来侵袭性肺炎链球菌流行特点及其耐药性,为临床医生合理使用抗生素提供依据。
1 材料与方法
1.1 标本数据
收集2015年8月至2017年7月来自泸州地区的非重复性侵袭性肺炎链球菌95株,其中来源于血液65株、脑脊液13株、腹水4株、胸水11株、关节腔液2株。
1.2 试验方法
先进行平板筛选,挑选可疑菌落进行染色,镜下观察形态,然后进行Optochin实验进行肺炎链球菌鉴定。最后采用纸片扩散法,遵照当年的CLSI对药敏结果进行判读,其中肺炎链球菌药敏质控菌株为ATCC49619。
1.3 主要耗材与器材
平板来自于重庆庞通,血培养仪采用的是梅里埃公司的Bact/ALERT 3D 240以及BD公司的BD BACTEX FX400,药敏纸片的厂家为康泰生物。
1.4 分析方法
SPSS 18.0软件进行统计分析,多组间计数资料用χ2检验,两两比较采用卡方分割,P<0.05为有统计学意义。
2 结 果
2.1 基本临床资料分析
侵袭性肺炎链球菌大多来源于儿科,感染季节以春、冬为主,经血液感染是主要感染类型;研究发现,5岁以下儿童和60以上老年人是主要的易感人群,尤其是2岁以下婴幼儿易感染肺炎链球菌,占38.7%,见表1。
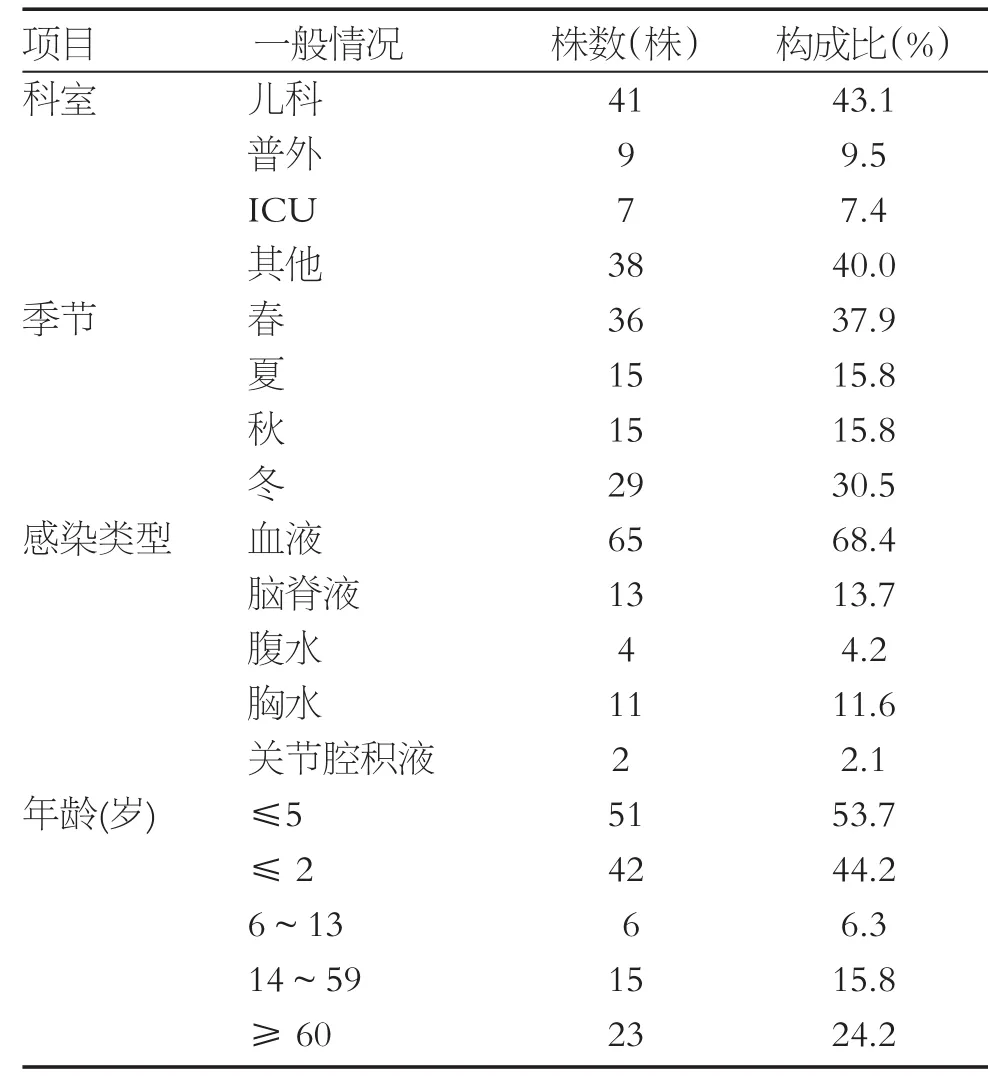
表1 基本临床资料分析
2.2 肺炎链球菌的药敏分析
研究发现,侵袭性肺炎链球菌对红霉素的敏感率为14.7%、中介率为1.1%、耐药率为84.2%,对克林霉素的敏感率为13.7%、中介率为1.1%、耐药率为85.2%,对复方新诺明的敏感率为49.5%、中介率为0%、耐药率为50.5%。四环素、青霉素和氯霉素的耐药率分别为22.1%、1.1%、6.3%。红霉素与四环素的耐药率相比较,χ2=36.35,P=0,克林霉素与四环素的耐药率相比较,χ2=37.65,P=0,复方新诺明与四环素的耐药率相比较,χ2=7.33,P=0,差异有统计学意义。说明侵袭性肺炎链球菌对红霉素、克林霉素及复方新诺明的耐药率高,其次是四环素、青霉素和氯霉素,未发现万古霉素及利奈唑胺菌株耐药,见表2。
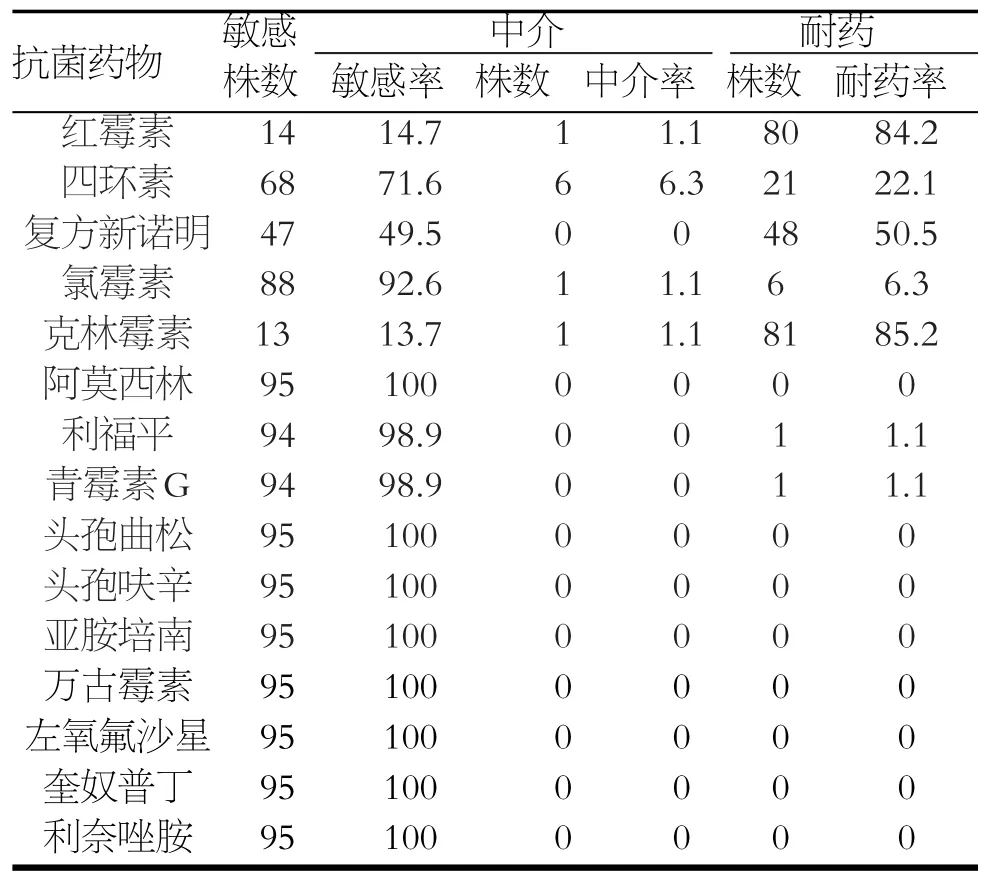
表3 95株侵袭性肺炎链球菌的药敏分析(%)
3 讨 论
侵袭性肺炎链球菌疾病是一种威胁人群健康的全球性疾病,尤其在儿童、老年人及免疫力低下人群中发病风险更高。全球调查显示,5岁以下儿童及及60岁以上老年人是肺炎链球菌易感人群[8],在本研究中5岁以下儿童感染比例为48%,而仅仅是2岁以下的年龄段的婴幼儿感染比例就高达38.7%,说明2岁以下婴幼儿尤其易患侵袭性肺炎链球菌疾病,这也与多数调查结果相同[9-10]。儿童免疫系统尚未发育完全,加之与这个年龄段鼻咽部肺炎链球菌定植率高有关,老年人因身体机能下降,免疫系统老化而易感染肺炎链球菌[11]。在本研究中发现,中青年人群感染肺炎链球菌大多是因为合并其他重大疾病或感染,病人主要来自ICU和普外科。研究显示,侵袭性肺炎链球菌的感染季节集中在春冬季,这可能与病毒、支原体等病原体混合感染有关[12]。因此,肺炎链球菌是一种条件致病菌,免疫力低下时容易感染机体,引起呼吸道感染,严重者引起侵袭性感染。侵袭性感染多经血液感染而引起菌血症、败血症,也可引起脑膜炎、脓胸、化脓性关节炎及腹膜炎等危及生命的侵袭性疾病[9]。
在欧美等发达地区,肺炎链球菌对红霉素的耐药率较低,然而在中国、韩国等亚洲地区及发展中国家,肺炎链球菌对红霉素的耐药率已超过70%[13],并呈上升趋势,国内某些地区甚至报道肺炎链球菌对红霉素耐药率高达90%以上[14-15]。在本研究的药敏分析中,发现侵袭性肺炎链球菌对红霉素耐药率达81.3%。此外,本地区侵袭性肺炎链球菌对克林霉素及复方新诺明耐药率高,这与国内大多地区相似。而对四环素耐药率相对较低,为17.3%,与国内曹玙报道的耐药率>60%[16]和王曼丽报道的耐药率82.25%[17]有差距,这可能与种群差异和此地区四环素使用情况有关。目前发现肺炎链球菌对大环内酯类药物耐药主要机制是ermB基因介导的核糖体甲基化和mefA/E基因介导的主动外排,其中前者主要引起大环内酯类药物的高水平耐药,后者引起低水平耐药[18-19]。欧洲及亚洲地区肺炎链球菌对大环内酯的耐药主要是由ermB基因介导的高水平耐药,而在北美地区主要是mefA/E基因介导的低水平耐药[20]。研究发现,在我国南部地区ermB编码的核糖体甲基化是侵袭性肺炎链球菌菌株的主要耐药机制,并且这种耐药水平在不同血清型肺炎链球菌中无显著差异[21]。
青霉素一直作为治疗肺炎链球菌感染的首选抗生素,但自1967年在澳大利亚首次发现耐青霉素的肺炎链球菌以来肺炎链球菌对青霉素的耐药性渐渐成为全球性问题,不同国家和地区对青霉素耐药程度差异较大。彭云娟等报道近两年来福建地区肺炎链球菌对青霉素耐药率为33.85[22];陈燕等报道浙江地区肺炎链球菌对青霉素耐药率均在80%以上[23];而监测宝鸡市72株肺炎链球菌耐药情况仅发现3株耐青霉素菌株[24]。在本研究中,青霉素耐药率仅为1.1%,而在较近的成都市新都区耐药监测中也发现当地肺炎链球菌菌株对青霉素的敏感性较高[25],因此这可能是与本地区抗菌药物使用情况、人群差异及地区差异有关,提示青霉素仍可作为本地区经验性用药的首选,也提示合理使用抗生素的重要性。另外在此次调查中,未发现头孢类抗生素、左氧氟沙星、利奈唑胺、亚胺培南、万古霉素以及奎奴普丁菌株,提示这些抗生素可以用于侵袭性肺炎链球菌治疗,但是由于左氧氟沙星对骨骼有影响,万古霉素的肾毒性、耳毒性副作用较大,临床上一般不常使用这两种药。
4 结 论
在不同时间段、不同地区,肺炎链球菌的耐药情况都是变化的,应加强对肺炎链球菌耐药性的监测,指导临床合理使用抗生素,这样更有利于控制肺炎链球菌感染和减缓耐药菌产生。另外,除了抗生素外,接种肺炎链球菌疫苗也是一种很好的控制肺炎链球菌感染的方式。

