原发性甲状腺淋巴瘤超声误诊分析
周春美,李 景,刘家开
(核工业四一六医院功能检查科,四川成都 610051)
原发性甲状腺淋巴瘤(primary thyroid lympho⁃ma,PTL)在临床中少见,恶性程度高,占所有甲状腺恶性肿瘤的0.6%~5%[1]。因原发性甲状腺淋巴瘤的发病率低,加之临床上对其认识不足,因此误诊率较高[2-3]。在超声检查中更少见,更容易误诊与漏诊,常易与慢性淋巴性甲状腺炎、甲状腺癌、结节性甲状腺肿等疾病混淆。因此在超声检查中提高对原发性甲状腺淋巴瘤的认识,对此病早期诊断有较大帮助。本文回顾性分析了我院近几年经手术及病理诊断为原发性甲状腺淋巴瘤12例,但这12例经检查仅1例诊断为该病,复习这12例超声图像,总结出该病的超声图像特征,以提高本病的诊断率,减少误诊。现报告如下。
第一作者简介:周春美,副主任医师。E-mail:15859497@qq.com
1 资料与方法
1.1 一般资料
回顾性分析2008年2月至2016年9月核工业四一六医院收诊的12例经病理结果证实的原发性甲状腺淋巴瘤(PTL),均具备完整的影像及临床资料。其中女性9例,男性3例,年龄42~82岁,中位年龄67.5岁。12例患者中多以颈前肿块近期迅速增大为主要症状前来就诊,部分患者合并有呼吸困难,声嘶及吞咽困难等临床症状。触诊肿块质地较硬、活动度差,病程最短一周,最长一年。
1.2 仪器与检查方法
采用超声飞利浦IU22、西门子Antares、飞利浦HD-6、飞利浦HD-7型等彩色超声诊断仪器,探头频率5~12 MHz。根据患者的自身情况,调节仪器的各参数、指标以获得最佳的超声图像质量。常规甲状腺二维超声多切面检查及彩色多普勒观察血流信号。观察甲状腺大小,实质回声、腺体内结节数量、位置,同时记录结节大小、回声水平、内部结构、形态、边界、纵横比(A/T)、有无钙化、后方回声、血供丰富程度、与相邻组织的关系,同时记录颈部淋巴结有无肿大,淋巴结皮质回声,皮髓质分界情况,淋巴结内有无钙化。
2 结 果
2.1 超声诊断结果与手术病理结果定位对照
超声定位诊断一共12例,正确率100%。本组12例原发性甲状腺淋巴瘤中,病灶位于左叶和峡部1例,右叶2例,右叶和峡部1例,左叶3例,整个甲状腺累及5例。
2.2 手术及病理结果
12例病例病理组织学均为B细胞来源的非霍奇金淋巴瘤,包括大B细胞淋巴瘤10例,黏膜相关淋巴组织结外边缘区B细胞淋巴瘤(MALT淋巴瘤)2例。合并桥本氏甲状腺炎8例。气管侵犯3例,颈部淋巴结转移3例。侵犯颈前肌群和右侧颈内静脉1例。
2.3 超声诊断结果
12例均为原发性甲状腺淋巴瘤,超声定性误诊为:甲状腺癌3例(27.3%);结节性甲状腺肿1例(9.1%);桥本氏甲状腺炎1例(9.1%);炎性改变1例(占9.1%)。甲状腺结节性质待定5例(45.4%)。只有1例诊断为甲状腺淋巴瘤。
2.4 原发性甲状腺淋巴瘤超声图像特征
12例PTL声像图特征表现,具体见表1,图1。

表1 甲状腺淋巴瘤超声图像特征
3 讨论
近年来,甲状腺结节检出率不断增高,超声检查已成为甲状腺检查的影像学首选检查方法。但在超声检查诊断中,因原发性甲状腺淋巴瘤非常罕见,报道总结较少,此病容易误诊。PTL的病因尚不清楚,但PTL合并桥本氏病或慢性淋巴细胞性甲状腺炎是肯定、常见的现象,发生率约为25%~93%[4]。有学者认为,自身免疫性疾病引发的慢性抗原刺激导致慢性淋巴组织增生,进而出现变异、克隆增值,最终发展为淋巴瘤,桥本氏甲状腺炎(hashimoto’s thy⁃roiditis,HT)为原发性甲状腺淋巴瘤的高危因素[5-8],患桥本氏甲状腺炎的患者患PTL的风险增高40~80倍,通常被初诊为桥本氏甲状腺炎20~30年后发展为PTL[9-11]。
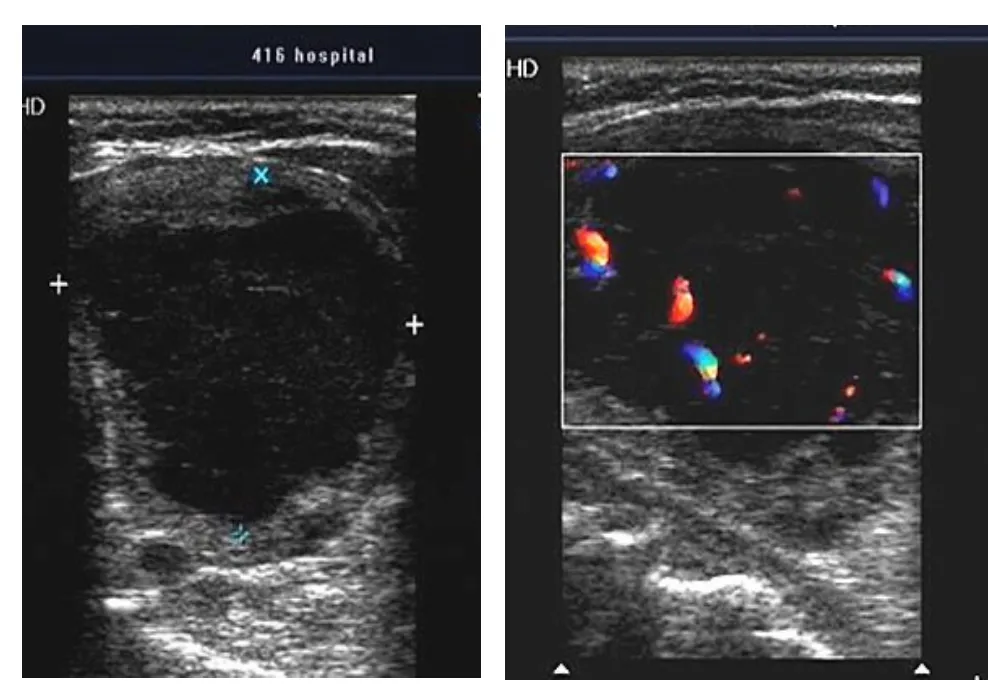
图1 PTL病例超声图像
尽管80%PTL患者患有桥本氏甲状腺炎,但只有0.6%的HT患者会发展为PTL[12]。本组病例中有8例患者合并有桥本氏病。12例病例中无一例合并甲状腺癌。与朱向兰等[13]病例报道相符。
根据2008年WHO淋巴瘤分类,PTL分为非霍奇金淋巴瘤(no hodgkin lymphoma,NHL)和霍奇金淋巴瘤(hodgkin disease,HD)两大类。免疫表型上提示非霍奇金淋巴瘤绝大多数为B细胞分化,占98%,以高度恶性的弥漫性大B细胞淋巴瘤多见,约占68%~83%,黏膜相关淋巴组织结外边缘区B细胞淋巴瘤(MALT淋巴瘤)约占第二位。本组中大B细胞淋巴瘤10例占83%(10/12),黏膜相关淋巴组织结外边缘区B细胞淋巴瘤(MALT淋巴瘤)2例,占17%(2/12),与报道相符合。
文献报道原发性甲状腺淋巴瘤可见于10~80岁[14],但发病高峰集中在50~70岁。女性多于男性,本组病例男女比例1∶3,与文献报道的1∶3~1∶8[15]相符合。中位年龄67.5岁,与文献报道平均年龄(59~65)岁相符合[16]。
参考国外学者Ota等[17]研究,将原发性甲状腺淋巴瘤的超声表现分型:分为结节型、弥漫型、混合型,其中结节型最常见,混合型少见。本组12例病例中,其中结节型8例,弥漫型2例,混合型2例。
结合本组12例PTL声像图表现,复习国内外相关文献,总结PTL的超声特征①以结节型为多见;②病变体积较大;③内部回声多呈极低回声;④边界较清楚;⑤形态不规则;⑥后方回声增强;⑦钙化的发生率低;⑧有多种血供表现;⑨部分可见颈部淋巴结转移,回声极低,或呈云雾状。值得一提的是PTL组中手术结果有3例淋巴结转移,超声检查也发现3例淋巴结肿大,结构异常,内部回声呈极低回声,1例呈云雾状,其后方回声增强。这可能是转移淋巴结与结节病理一致有关。
本组病例PTL病灶呈极低回声,后方回声增强(如图1)。PTL其病理组成淋巴细胞非常丰富,所以超声图像上表现为病灶回声极低,超声波容易穿过病灶而导致后方回声增强。Nam等[18]的研究也证实团块后方回声增强是甲状腺淋巴瘤常见的超声征象。
本组12例原发性甲状腺淋巴瘤中,仅1例超声诊断为此病,其余11例中,3例误诊为甲状腺癌,各有1例误诊为结节性甲状腺肿、桥本氏甲状腺炎、炎症,5例提示结节性质待定。分析误诊率高的原因之一主要是对于PTL的声像图表现认识不足,未对此病引起重视;原因之二PTL缺乏特征性的声像图改变,需要仔细地进行鉴别诊断。原发性甲状腺淋巴瘤的结节型需要与甲状腺癌和局灶性桥本氏甲状腺炎鉴别,结节都呈低回声,但PTL的结节后方回声增强,而多数甲状腺癌结节后方回声不增强甚至会衰减,另外PTL病变内钙化少见,而甲状腺癌微钙化发生率较高。局灶性桥本氏甲状腺炎可表现为局限性不均匀低回声,形态不规则,但实验室检查血清甲状腺过氧化物酶抗体(TPOAb)和血清甲状腺球蛋白抗体(TGAb)常明显升高。而大多数患者甲状腺功能正常[9,19]。
原发性甲状腺淋巴瘤的弥漫型需与慢性淋巴细胞性甲状腺炎鉴别,后者因滤泡不断被破坏而形成纤维结构,超声表现为网格状改变,前者淋巴瘤为大量淋巴细胞增生,声波穿透性比桥本氏甲状腺炎好,内部回声较低,后方回声明显增强,桥本氏甲状腺炎的后方回声改变不明显。但对于PTL合并桥本氏病则鉴别较困难,必要时需要行超声引导下穿刺活检以明确诊断。
原发性甲状腺淋巴瘤与亚急性甲状腺炎区别需要结合患者临床情况及实验室结果加以区分。亚甲炎临床症状比较明显,甲状腺常有肿胀和触痛,声像图也常随病程改变而改变,治疗后临床症状及超声声像图均能改善。原发性甲状腺淋巴瘤的混合型应与结节性甲状腺肿鉴别,结节性甲状腺肿的结节常出现坏死液化,而PTL液化不常见。
4 结论
对于中老年女性,颈部肿块迅速增大,超声表现为结节较大,以极低回声为主,团块形态不规则,与周围组织分界较清楚,后方回声增强;或整个甲状腺长大,回声极低,内部回声不均,有颈部淋巴结肿大;特别是在慢性淋巴细胞性甲状腺炎基础上的单发低回声结节应引起高度重视,想到本病的可能,超声可作倾向性诊断。必要时超声引导下穿刺活检以提高对本病的诊断率,减少误诊。

