益气养阴中药预防卒中相关性肺炎的临床研究
喦,,
脑卒中在我国具有极高的发病率、致残率及死亡率。我国脑卒中平均年龄标准化发病率男性为89/10万,女性为61/10万,存活的卒中病人600万人~700万人,其中3/4有不同程度的后遗症[1]。而急性缺血性卒中病人中10%~47%发生肺炎,是卒中最常见的并发症;死于肺炎者占卒中死亡病例的34%[2]。尽管目前西医治疗卒中相关性肺炎(SAP)已有规范的指南,但该病的控制在临床上仍不甚理想,究其原因,主要与病人本身机体功能障碍、混合感染、耐药菌产生、不合理应用抗生素等有较大关系,这也为中医药在该病的治疗上发挥优势提供了契机。本研究遵循“整体观念”和“辨证论治”的传统中医特色,以“未病先防”思想作为研究主线,以生脉Ⅱ号对急性脑梗死病人进行预防性干预,观察益气养阴法对卒中相关性肺炎的预防作用。
1 资料与方法
1.1 病例选择
1.1.1 入选标准 ①符合西医急性脑梗死诊断标准,发病在3 d以内;②美国国立卫生研究院卒中量表评分(NIHSS)≥7分;③年龄40岁~80岁;④符合气阴两虚辨证标准;⑤自愿签署知情同意书。
1.1.2 排除标准 ①对生脉Ⅱ号口服液主要成分过敏者;②妊娠、哺乳期和有妊娠计划者;③由脑肿瘤、脑外伤、脑寄生虫病、风湿性心脏病、冠心病及其他心脏病合并心房颤动而引起的脑栓塞者;④短暂性脑缺血发作者;⑤严重肝、肾功能障碍者;⑥近1个月参加其他临床研究者。
1.2 临床资料 全部入选病例80例,来自2014年1月—2017年5月中国中医科学院西苑医院脑病科病房及护国寺中医院的急性脑梗死病人。随机分为试验组与对照组,观察期间试验组脱落4例,对照组无脱落病例。试验组36例,其中男27例,女9例;年龄64.75岁±10.83岁。对照组40例,其中男30例,女10例;年龄65.63岁±10.00岁。两组病人在性别、年龄及入组前NIHSS评分、Barthel指数、体液免疫指标等方面比较,差异无统计学意义(P>0.05),具有可比性。 详见表1。
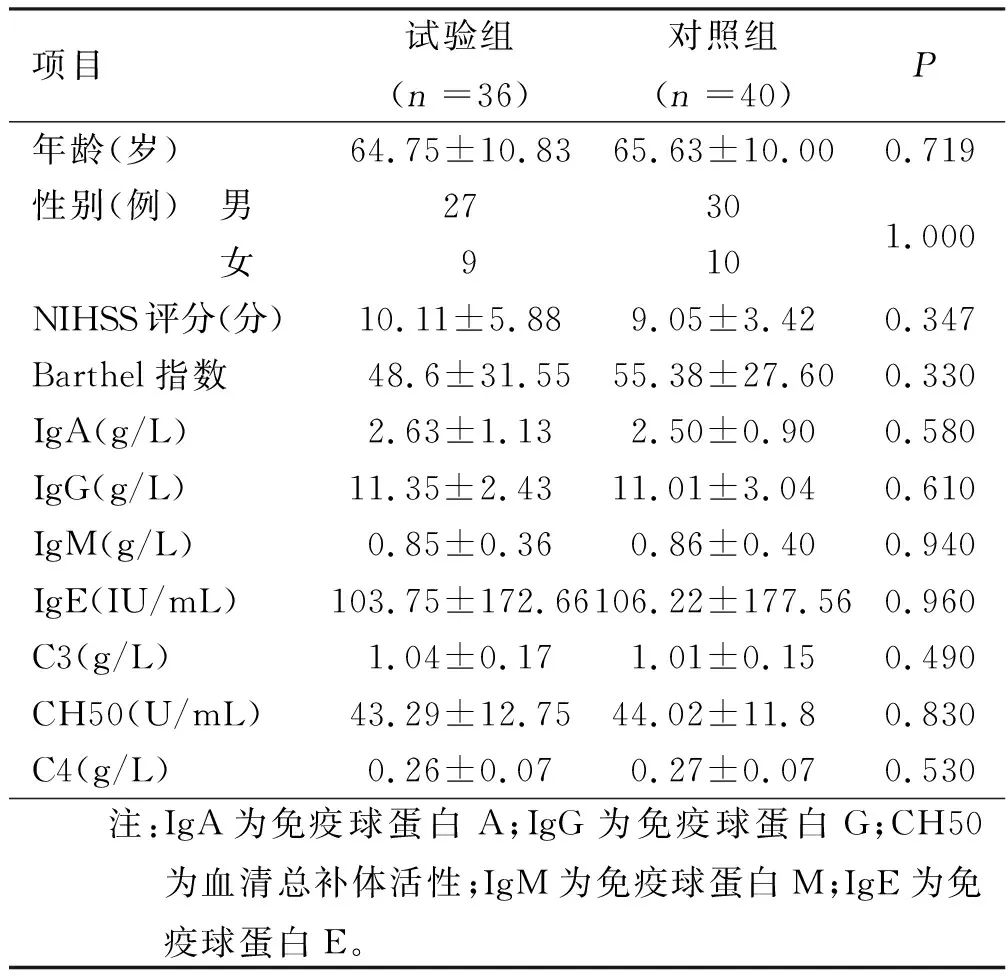
表1 两组一般资料比较
1.3 治疗方法 试验组在脑血管病常规治疗的基础上联合益气养阴中药。益气养阴中药选用生脉Ⅱ号口服液(中国中医科学院西苑医院生产,批准文号:京药制字 Z20063038,主要成分:党参、红参、五味子、麦冬等,规格:每1 mL含生药0.57 g)10 mL,每日3次。对照组采用西医脑血管病基础治疗联合模拟生脉Ⅱ号口服液(中国中医科学院西苑医院制剂室,规格同前)。试验用药由制剂室随机分为80例生脉Ⅱ号口服液及80例安慰剂并编盲,按入组次序发给病人,本次试验取前40例,试验药物及安慰剂均免费提供。研究周期为入组后14 d。
1.4 观察指标 治疗前、治疗后第7天、治疗后第14天检测两组NIHSS评分、Barthel指数、体液免疫指标水平。入组14 d后根据《卒中相关性肺炎中国专家指南》判断病人是否出现肺部感染,计算各组卒中相关性肺炎的发生率。

2 结 果
2.1 两组卒中相关性肺炎发生率比较 两组卒中相关性肺炎发生率比较,差异无统计学意义。详见表2。尚不能提示益气养阴法对卒中相关性肺炎有预防作用。

表2 两组卒中相关性肺炎发生率比较例(%)
2.2 两组治疗前后NIHSS评分、Barthel指数比较
2.2.1 NIHSS评分 经多组重复测量设计资料的方差分析,试验组与对照组病人不同时间NIHSS评分比较差异有统计学意义(F=50.503,P=0.000)。组间×时间的交互项,F=0.131,P=0.798,提示分组与时间的交互作用差异无统计学意义。组间效应方差分析结果F=0.629,P=0.430,提示试验组与对照组NIHSS评分的改善情况差异无统计学意义。详见表3、表4。
表3 两组NIHSS评分改善情况 (±s) 分
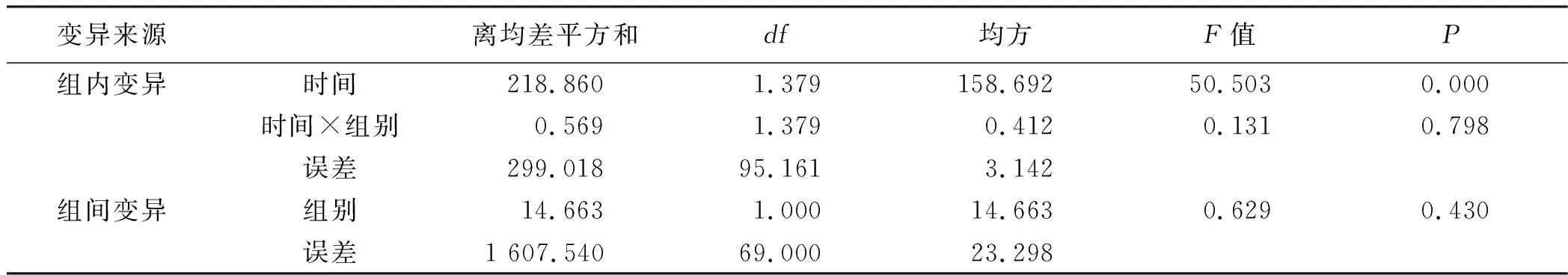
表4 NIHSS评分重复测量方差分析结果
2.2.2 Barthel指数评分 经多组重复测量设计资料的方差分析,试验组与对照组病人不同时间的Barthel指数评分比较差异有统计学意义(F=20.749,P=0.000)。时间×组别,F=0.305,P=0.631,提示分组与时间的交互作用差异无统计学意义。组间效应方差分析结果,F=0.651,P=0.422,提示试验组与对照组Barthel指数评分的改善情况差异无统计学意义。详见表5、表6。
表5 两组Barthel指数评分比较(±s) 分
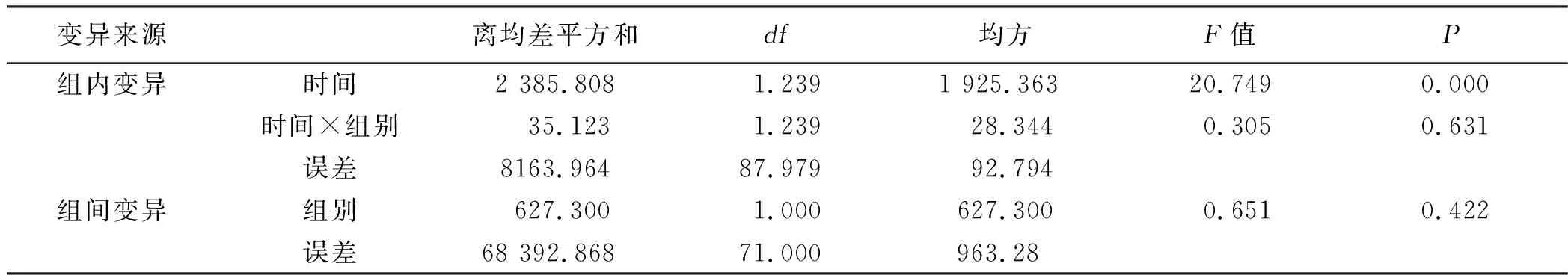
表6 Barthel指数重复测量方差分析结果
2.3 两组治疗前后体液免疫指标比较
2.3.1 IgA 经多组重复测量设计资料的方差分析,提示试验组与对照组病人不同时间的IgA变化差异无统计学意义F=1.793,P>0.05。时间×组别,F=1.899,P>0.05,提示分组与时间的交互作用差异无统计学意义。组间效应方差分析结果得F=0.189,P>0.05,提示试验组与对照组IgA的改善情况差异无统计学意义。详见表7、表8。
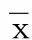
表7 两组IgA改善情况(±s) g/L
表8 IgA重复测量方差分析结果
2.3.2 IgG 经多组重复测量设计资料的方差分析,试验组与对照组病人不同时间的IgG变化差异无统计学意义(F=1.792,P>0.05)。时间×组别,F=0.609,P>0.05,提示分组与时间的交互作用差异无统计学意义。组间效应方差分析结果,F=3.624,P>0.05,提示试验组与对照组IgG的改善情况差异无统计学意义。详见表9、表10。
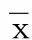
表9 两组IgG改善情况(±s) g/L

表10 IgG重复测量方差分析结果
2.3.3 IgM 经多组重复测量设计资料的方差分析,试验组与对照组病人不同时间的IgM变化差异无统计学意义(F=0.494,P>0.05)。时间×组别交互效应,F=0.629,P>0.05,提示分组与时间的交互作用差异无统计学意义。组间效应方差分析结果得F=1.381,P>0.05,提示试验组与对照组IgM的改善情况差异无统计学意义。详见表11、表12。
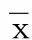
表11 两组IgM改善情况(±s) g/L
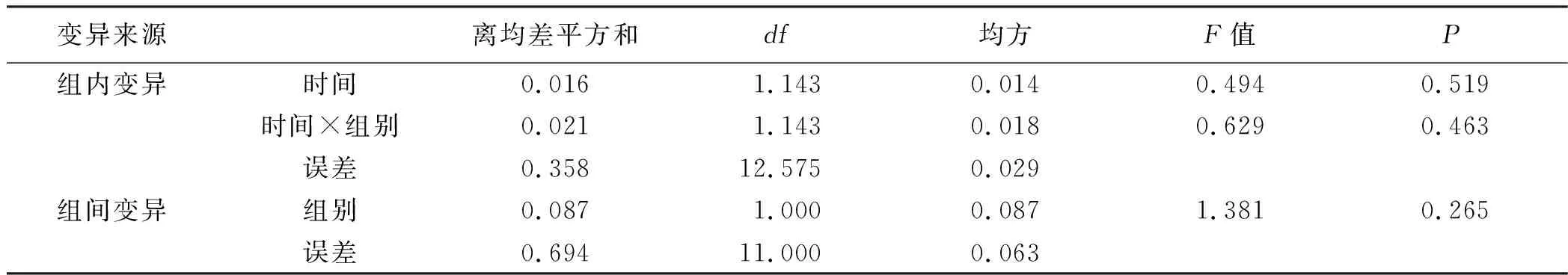
表12 IgM变化重复测量方差分析结果
2.3.4 IgE 经多组重复测量设计资料的方差分析,试验组与对照组病人不同时间的IgE变化差异无统计学意义(F=0.646,P>0.05)。时间×组别交互效应,F=0.890,P>0.05,提示分组与时间的交互作用差异无统计学意义。组间效应方差分析结果得F=0.462,P>0.05,提示试验组与对照组IgE的改善情况差异无统计学意义。详见表13、表14。
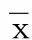
表13两组IgE改善情况(±s) IU/mL
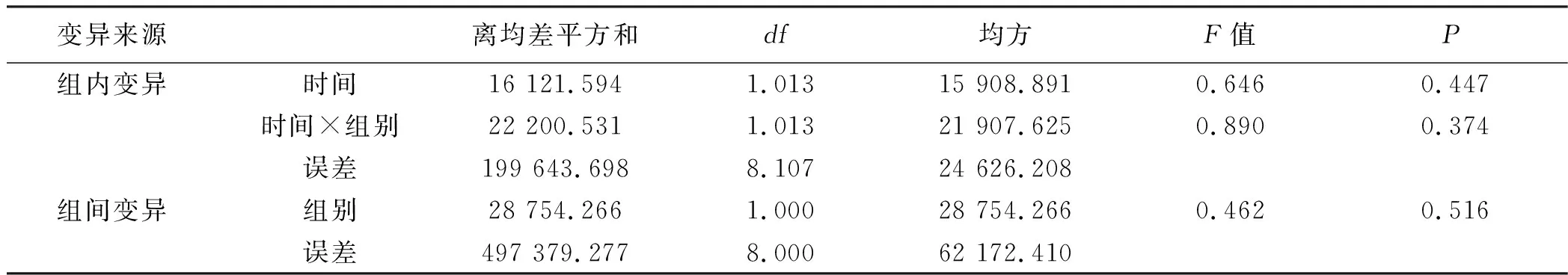
表14 IgE变化重复测量方差分析结果
2.3.5 补体C3 经多组重复测量设计资料的方差分析,试验组与对照组病人不同时间的补体C3变化差异有统计学意义(F=9.068,P<0.05)。时间×组别,F=0.237,P>0.05,提示分组与时间的交互作用差异无统计学意义。组间效应方差分析结果F=0.782,P>0.05,提示试验组与对照组补体C3的改善情况差异无统计学意义。详见表15、表16。
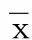
表15 两组补体C3改善情况(±s) g/L
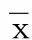
表16 补体C3变化重复测量方差分析结果(±s)
2.3.6 CH50 经多组重复测量设计资料的方差分析,试验组与对照组病人不同时间的CH50变化差异无统计学意义(F=3.606,P>0.05)。时间×组别,F=1.205,P>0.05,提示分组与时间的交互作用差异无统计学意义。组间效应方差分析结果,F=2.971,P>0.05,试验组与对照组CH50的改善情况差异无统计学意义。详见表17、表18。
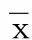
表17 两组CH50改善情况(±s) U/mL
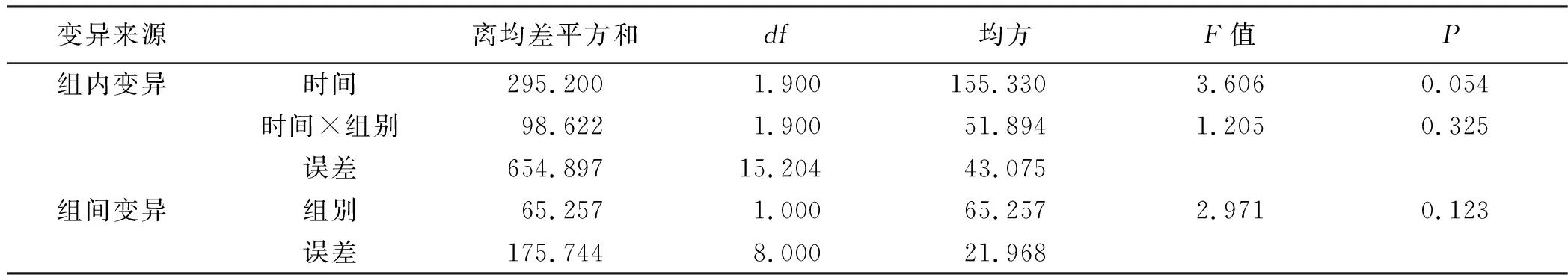
表18 CH50重复测量方差分析结果
2.3.7 补体C4 经多组重复测量设计资料的方差分析,试验组与对照组病人不同时间的补体C4变化差异有统计学意义(F=7.135,P<0.05)。时间×组别,F=1.756,P>0.05,提示分组与时间的交互作用差异无统计学意义。组间效应方差分析结果得F=0.006,P>0.05,提示试验组与对照组补体C4的改善情况差异无统计学意义。详见表19、表20。
表19 两组补体C4改善情况(±s) g/L
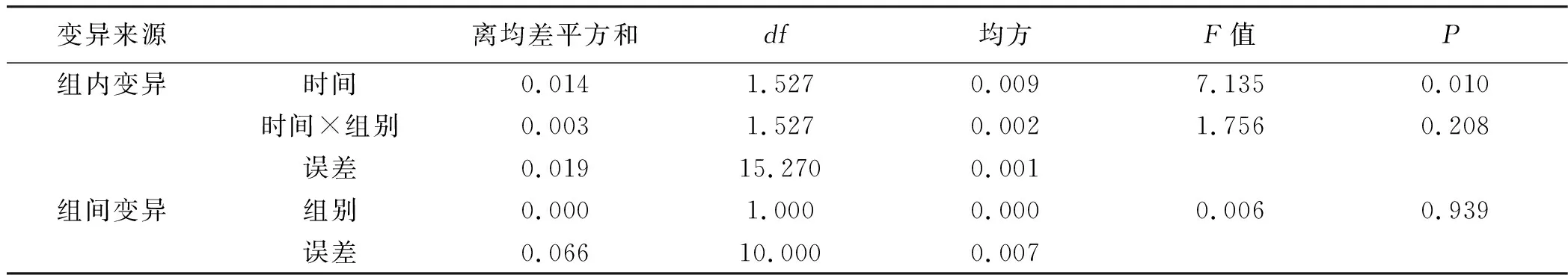
表20 补体C4重复测量方差分析结果
3 讨 论
1974年Howard等[3]通过研究发现脑卒中后病人的机体处于外周免疫抑制状态。2003年Prass等[4]提出了卒中诱导的免疫抑制综合征(SIDS)概念。2006年Prass等[5]在小鼠短暂性大脑中动脉闭塞(middle cerebral artery occlusion,MCAO)模型表明,鼻内吸入仅200个肺炎链球菌的集落形成单位(colony -forming umit,CFU)即可引起严重的肺炎和菌血症;而对于假手术组,吸入200 000个CFU才能引起相似程度的肺炎,但不能引起菌血症。提示脑卒中病人对细菌感染的易感性是由于免疫功能抑制造成的,脑卒中后感染可能是由于免疫抑制造成的。卒中对免疫功能的影响表现在各种方面,近年来,关于卒中相关性肺炎的研究多集中在细胞免疫层面,包括对单核细胞、淋巴细胞以及各种淋巴细胞因子的分泌表达的影响[6 -7]。Lundbergd[8]认为发生卒中后机体处于应激状态,由此导致神经 -内分泌免疫调节网络功能紊乱,糖皮质激素升高,交感神经兴奋,从而降低辅助细胞的功能而增强抑制T细胞的功能。而目前国内外卒中对于体液免疫的影响关注甚少。血液中免疫球蛋白的含量在一定程度上提示机体免疫功能的状态是衡量病人机体免疫水平的指标之一。补体系统广泛参与机体微生物防御反应以及免疫调节,也可介导免疫病理的损伤性反应,是体内具有重要生物学作用的效应系统和效应放大系统。补体在激活过程中释放的C3a、C5a、C567等对中性粒细胞和巨噬细胞有趋化作用,可吸引其向病原体存在的部位移行和集中,进行吞噬作用,同时也造成炎症反应。C3a、C5a能刺激肥大细胞和血小板释放胺等药理活性物质,从而引起平滑肌收缩、血管通透性增高等超敏反应。但补体系统若过度激活,不仅消耗大量补体成分,使机体抗感染能力下降;而且在激活过程中产生的大量生物活性物质,会使机体发生剧烈的炎症反应或造成组织损伤,引起病理变化。因此,可以推测体液免疫因子也参与了卒中后相关性肺炎的发生过程。本研究由于试验组4例病人主动退出,造成数据缺失,导致研究统计分析结果出现偏倚。本研究虽未能显示益气养阴法对卒中相关性肺炎有预防作用,但对于体液免疫的观察可作为当前研究的一种补充。
中医对于中风的研究经历从外风到内风的漫长的发展。《灵枢·刺节真邪》指出:“虚邪偏客于身半,其入深,内居营卫,营卫稍衰,则真气去,邪气独留,发为偏枯”,说明荣卫不足是中风偏枯的基础,而外邪入中是直接原因。而肺部感染作为脑卒中病人的常见并发症,其发生、发展与脑卒中的病情密不可分,病因病机也与脑卒中本身有密切关系。虽然中风相关文献中对肺部感染没有具体的记载,但肺炎所表现的症状体征与中医中咳嗽、发热、喘证等相似,肺为娇脏,外邪犯肺,肺气虚弱不能抵抗外邪,客气干之则呛而咳矣。中风发生之后气急逆乱,瘀血、痰浊阻络,影响五脏六腑,再因外感病邪侵袭,首先犯肺,导致宣发肃降失常,出现肺部感染相关症状。《素问·刺法篇》:“正气内存,邪不可干”。因此,通过益气扶正,增强病人抗病能力,可以减少卒中病人肺炎发生概率。罗家祺等[9]研究发现卒中相关性肺炎的发生可能与急性卒中病人CD4水平的下降有关,并且发现生脉注射液对降低卒中相关性肺炎的发生率有一定作用。卒中后相关性肺炎发生概率高,感染不易控制,临床上早期干预、加强对急性脑血管病人的免疫监控、早期恢复和增强脑卒中病人的免疫功能对预防感染的发生、降低死亡率及并发症极其重要。对于使用免疫增强剂能否提高机体免疫防御机制,减少感染发生率,改善愈后方面仍需要进一步深入研究。目前,预防卒中相关性肺炎的首选方案主张抗菌,但由于抗生素滥用造成的多重耐药、交叉耐药,而中药制剂多样性、毒副作用小,可广泛应用于提高全身体液免疫及特异性免疫[10],在此方面有很大的发展空间,中西医结合治疗将成为提高疗效的新方式。

