临床氧化应激指标与糖尿病周围神经病变的相关研究
武钰翔,顾洪斌,朱平,石鸿雁,宁丹,王爱红*
(解放军第306医院:1内分泌科,2血管外科,北京 100101)
糖尿病足是指糖尿病患者足部由于神经病变使下肢保护功能减退,大血管和微血管病变使动脉灌注不足致微循环障碍而发生溃疡和坏疽。糖尿病足是糖尿病一种严重的并发症,其中糖尿病神经病变是糖尿病足的重要危险因素之一,约63.6%糖尿病足溃疡是由神经性病变造成[1]。糖尿病周围神经病变(diabetic peripheral neuropathy,DPN)发病隐匿,30%~40%早期DPN患者无症状,而有症状的患者临床症状与病变程度往往不一致[2]。严重的DPN是导致患者疼痛、感觉异常、糖尿病足的主要病因,甚至会造成截肢的严重后果[3]。早期的诊断干预,可有效延缓病程进展。氧化应激是导致DPN的重要因素之一[4],目前国内外研究中多使用活性氧簇(reactive oxygen species,ROS)、活性氮簇(reactive nitrogen species,RNS)等体内高活性分子反映DPN氧化应激的情况。研究显示,临床上常见的生化指标,如血红蛋白(hemoglobin,Hb)、胆红素、尿酸(uric acid,UA)等[5],与体内氧化应激水平有着密切的联系,但临床研究中将上述指标作为氧化应激的指标、观察其与DPN关系的研究尚少。本研究回顾性调查了在我科住院的糖尿病患者212例,分析临床氧化应激指标与2型糖尿病(type 2 diadetes mellitus,T2DM)患者DPN之间的关系,旨在探讨DPN简单可靠的临床氧化应激指标,为临床及时地诊治糖尿病神经病变提供新思路,预防糖尿病足的发生。
1 对象与方法
1.1 研究对象
收集2016年10月至2017年5月解放军第306医院内分泌科住院的T2DM患者212例,均符合WHO在1999年制定的糖尿病诊断标准,其中男性147例,女性65例,年龄21~91(58.0±12.5)岁。DPN患者均符合糖尿病合并周围神经病变诊断标准[6]:(1)T2DM;(2)均为缓慢进展型糖尿病性周围神经病变,表现为肢体感觉异常,出现麻木、蚁行感、针刺感、疼痛、烧灼感或如踩棉花等不同程度的感觉障碍;(3)神经系统检查示膝、跟键反射减弱或消失,肢体深、浅感觉障碍,或出现“手套、袜套样”改变;(4)肌电图检查提示运动和感觉神经传导障碍,运动神经传导速度<45 m/s,感觉神经传导速度<40 m/s;(5)除外其他原因引起的周围神经病变;具备上述5项中 ≥2项者即可。排除其他原因所引起周围神经病变(如化学物质损害、药物中毒、营养障碍等引起的周围神经病变);排除血液疾病、恶性肿瘤等。
1.2 方法
统计212例患者病历资料,包括性别 (男/女,M/F)、年龄、糖尿病病程、糖化血红蛋白(glycosylated hemoglobin A1c,HbA1c)、空腹血糖(fasting blood glucose,FBG)、餐后2小时血糖(2-hour postprandial blood glucose,2hPBG)、总胆红素(total bilirubin,TBIL)、直接胆红素(direct bilirubin,DBIL)、间接胆红素(indirect bilirubin,IBIL)、总胆固醇(total cholesterol,TC)、甘油三酯(triglycerides,TG)、高密度脂蛋白胆固醇(high-density lipoprotein cholesterol,HDL-C)、低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)、UA、Hb、空腹胰岛素(fasting insulin,FINS)、空腹C肽(fasting C peptide,FCP)。根据DPN诊断标准[6]将患者分为DPN组97例和2型糖尿病非周围神经病变(non-diabetic peripheral neuro-pathy,NDPN)组115例。
1.3 统计学处理

2 结 果
2.1 2组患者基线特征比较
与NDPN组患者比较,DPN组患者年龄较大,病程较长,HbA1c与TC显著升高,而FCP显著降低(P<0.05)。2组患者的M/F、TG、HDL-C、LDL-C、FBG、2hPBG、FINS差异无统计学意义(表1)。
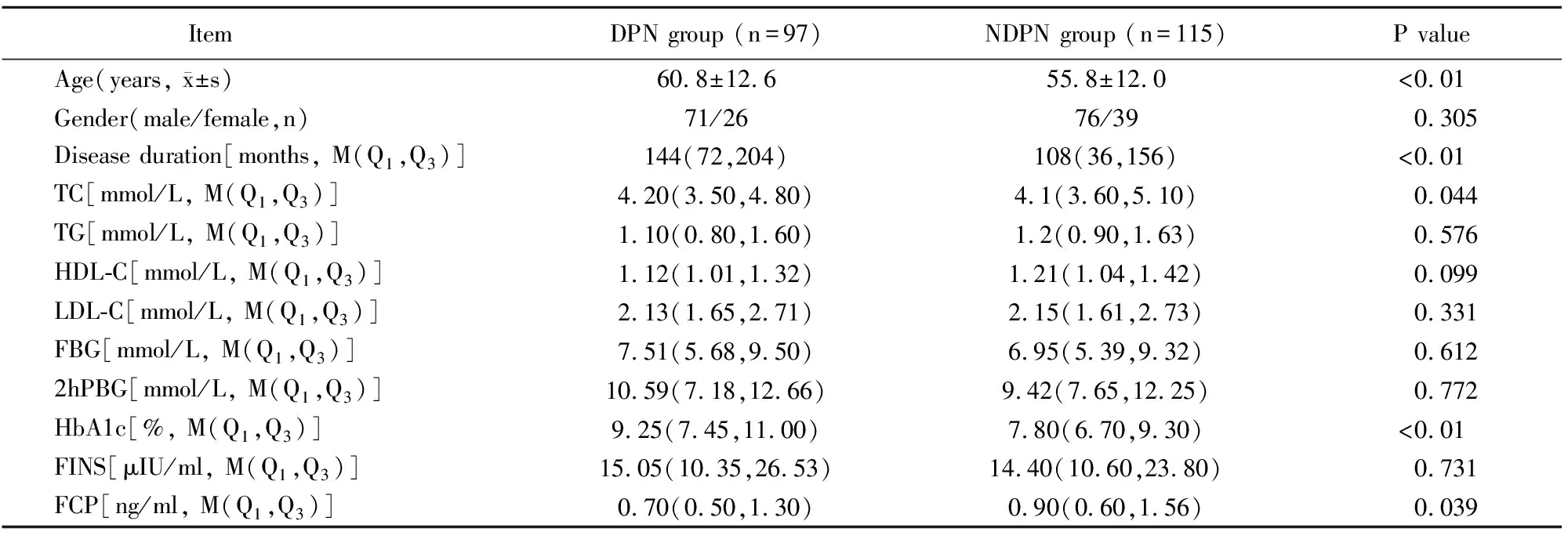
表1 2组患者基线资料比较
DPN: diabetic peripheral neuropathy; NDPN: non-diabetic peripheral neuropathy; TC: total cholesterol; TG: triglycerides; HDL-C: high-density lipoprotein cholesterol; LDL-C: low-density lipoprotein cholesterol; FBG: fasting blood glucose; 2hPBG: 2-hour postprandial blood glucose; HbA1c: glycosylated hemoglobin A1c; FINS: fasting insulin; FCP: fasting C peptide
2.2 2组患者临床氧化应激指标比较
DPN组患者的Hb、TBIL均低于NDPN组,差异有统计学意义(P<0.05)。2组患者间DBIL、IBIL、UA水平比较差异无统计学意义(表2)。
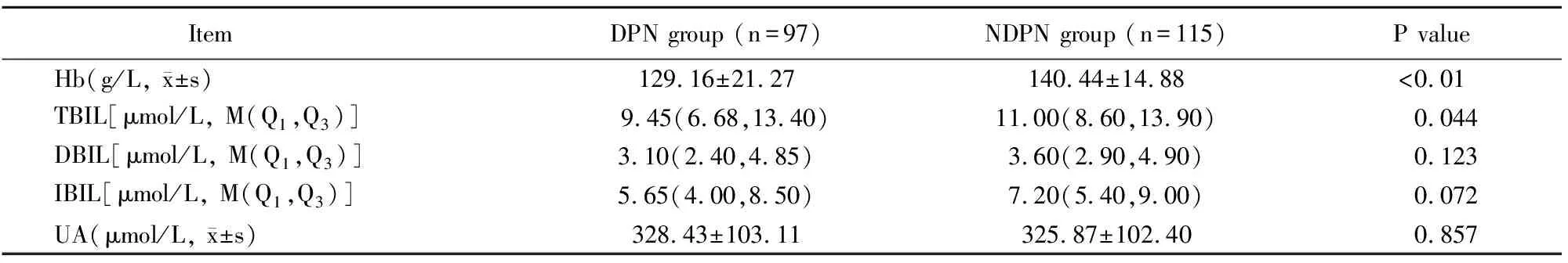
表2 2组患者临床氧化应激指标比较
DPN: diabetic peripheral neuropathy; NDPN: non-diabetic peripheral neuropathy; Hb: hemoglobin; TBIL: total bilirubin; DBIL: direct bilirubin; IBIL: indirect bilirubin; UA: uric acid
2.3 单因素logistic回归分析DPN危险因素
以是否伴发DPN为因变量,对年龄、性别、FBG、2hPBG、HbA1c等进行单因素logistic回归分析,发现年龄、病程、HbA1c、TBIL、Hb可能与DPN相关(表3)。
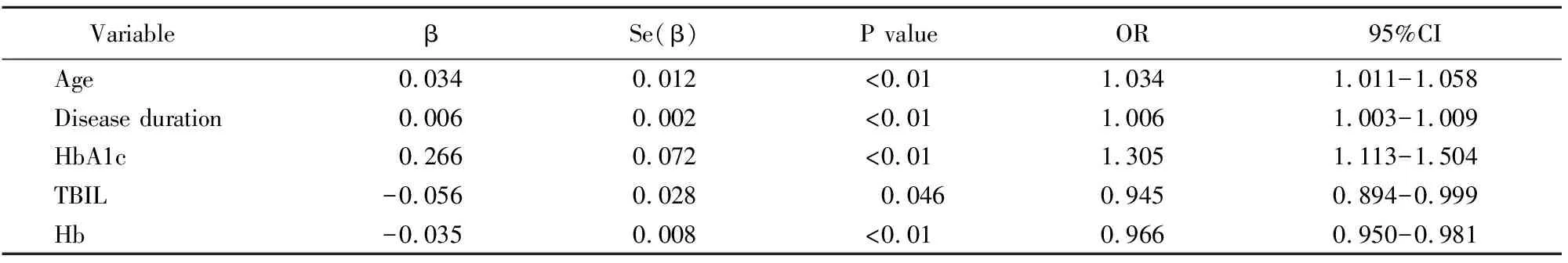
表3 DPN危险因素的单因素logistic回归分析
DPN: diabetic peripheral neuropathy; HbA1c: glycosylated hemoglobin A1c; TBIL: total bilirubin; Hb: hemoglobin
2.4 多因素logistic回归分析DPN危险因素
以是否伴发DPN为因变量,对单因素logistic回归分析认为可能与DPN发病有关的因素进一步做多因素logistic逐步回归分析,结果显示病程、HbA1c、Hb是DPN的独立危险因素(表4)。
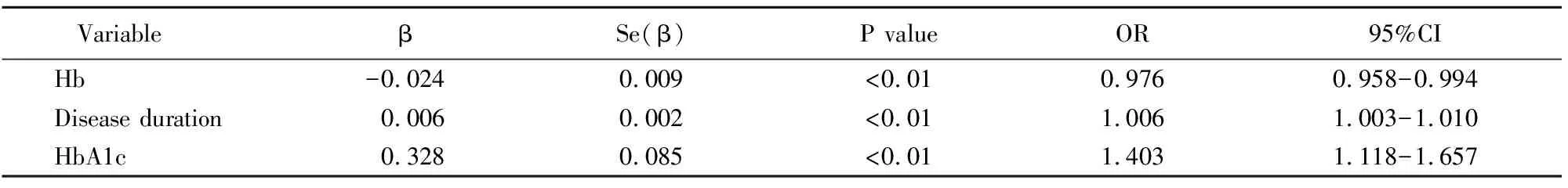
表4 DPN危险因素的多因素logistic回归分析
DPN: diabetic peripheral neuropathy; Hb: hemoglobin; HbA1c: glycosylated hemoglobin A1c
3 讨 论
DPN是T2DM患者最常见的慢性并发症之一,是糖尿病足发生发展的重要危险因素之一。Boyko等[7]研究发现,相比NDPN患者,DPN患者发生足病的风险增加了3.4倍。DPN不仅影响着足病发生,同时对足病的截肢及预后也有着不利的影响,由此可见DPN诊疗的重要性。目前DPN明确的危险因素包括年龄、 病程、HbA1c等[8]。本研究显示,高达45.75%(97/212)的T2DM患者合并DPN,与NDPN组患者比较,DPN组患者具有年龄大、糖尿病病程长、血糖控制不佳及胰岛功能差等特点,与既往研究中DPN的危险因素一致。
DPN的发病机制复杂,氧化应激在DPN过程中发挥着重要的作用。糖尿病患者长期的体内高血糖环境不仅直接对神经细胞造成伤害,同时通过激活多元醇等途径,产生大量的ROS,导致神经细胞产生氧化应激反应,激活神经细胞凋亡的程序,最终损伤神经系统,导致DPN的发生[9-11]。目前国内外研究多采用超氧化物歧化酶(superoxide dismutase,SOD)、丙二醛(malondialdehyde,MDA)、总抗氧化能力(total antioxidant capacity,T-AOC)等指标来反映体内氧化应激水平,但这些指标在临床工作中难以常规检测,本研究将具有抗氧化作用的Hb、胆红素、UA等生化指标作为氧化应激指标,探讨其与DPN的相关性。
本研究显示,DPN组患者的血红蛋白低于NDPN组,多因素logistic回归分析显示低Hb是DPN发病的独立危险因素,Hb与DPN的发生呈负相关性。Yang等[12]研究显示,随Hb水平的降低,DPN患病率升高2.4~8.8倍。低Hb导致DPN的可能机制如下。(1)Hb是红细胞重要组成部分,Hb含量的减低预示着红细胞数目的减少,而红细胞内含有SOD及谷胱甘肽过氧化物酶等高效抗氧化剂,随着红细胞数目的减少,机体氧化与抗氧化失衡,产生氧化应激反应,损伤神经细胞;(2)一氧化氮受体可有效阻止糖尿病所致的神经血流量减少和神经传导速度降低,一氧化氮主要依赖Hb发挥生理血管效应。所以当糖尿病患者体内Hb水平下降时,机体局部组织的一氧化氮缺乏会导致远端肢体神经纤维血流量的减少,从而导致神经纤维因缺氧使氧化应激水平升高,损伤神经细胞[13]。
胆红素为Hb分解形成的代谢产物,是一种天然抗氧化剂,维持体内的氧化与抗氧化平衡。糖尿病患者由于血清胆红素水平下降导致机体的氧化应激水平升高,破坏体内氧化与抗氧化平衡,诱导DPN发生与进展。国内外研究均显示,随着胆红素水平的降低,DPN发生率升高[14,15]。本研究发现DPN组患者的TBIL低于NDPN组,单因素分析显示与DPN相关,但多因素分析未显示血清TBIL是DPN的独立危险因素,分析原因可能与胆红素是Hb的最终产物有关。单因素分析显示,TBIL与Hb都与DPN发生相关,且低Hb和低TBIL都是DPN发生的危险因素,多因素logistic回归分析显示可能具有共线性。
UA是嘌呤的代谢产物,具有一定的抗氧化作用,能够保护神经细胞减少氧化应激损伤,但其升高到一定程度也会对神经细胞造成损伤。有研究显示,当UA>380 μmol/L时,可引起明显的氧化应激,高UA的糖尿病患者伴发神经病变率高于UA正常的糖尿病患者[16]。本次纳入研究的2组患者之间的UA无明显差异,未发现UA与DPN发生之间的关系,可能与本次研究2组患者的UA绝大多数在正常值范围内有关。
本研究为回顾性研究,具有一定的局限性。由于实际的临床工作中未进行SOD、MDA、T-AOC等经典指标检测,因此难以将临床具有抗氧化作用的Hb、TBIL与经典的氧化应激指标进行相关性分析。但作为临床工作中常见的生化检测指标,Hb和TBIL可以反映患者体内的氧化应激水平,为临床评估氧化应激水平提供参考,做到早发现、早干预、早防治,进而预防糖尿病足的发生。

