静脉输注氨甲环酸对初次单侧全膝关节置换术后隐性出血的影响
蓝芳,林伟龙,林勇
全膝关节置换术(TKA)是治疗终末期膝关节骨关节炎的终极解决方案[1]。由于术中软组织剥离、扩髓、截骨等操作,均可导致术后创面出血[2]。术后出血及贫血已成为TKA最常见的并发症之一[3]。文献报道TKA的总出血量为1 400~ 1 600 ml[4],术后出现的隐性失血越来越引起国内外学者的重视。氨甲环酸(TXA)通过竞争性结合赖氨酸位点来阻断纤溶酶与纤维蛋白结合,从而达到止血效果[5]。目前TXA的使用方法主要有静脉滴注和局部注射两类。较多文献报道论述TKA围手术期静脉应用氨甲环酸的作用,而对关节内局部应用TXA的作用鲜有阐述。本研究比较TXA不同使用方式对减少初次单侧TKA隐性出血的疗效差异。现报道如下。
1 资料与方法
1.1 一般资料 选取浙江省丽水市中医院2012年1月至2017年1月行初次单侧TKA患者240例。纳入标准:(1)患者年龄>60岁;(2)诊断为骨关节炎、创伤性关节炎和类风湿性关节炎。排除标准:(1)出血性血液病患者;(2)血红蛋白(Hb)< 90 g/L;(3)既往有血管栓塞史;(4)凝血功能异常;(5)正在服用抗凝药物。按照随机数字表法分为A组(静脉滴注)70例,B组(局部应用)92例,C组(0.9%氯化钠注射液)78例。3组一般资料差异均无统计学意义(均>0.05),见表 1。
1.2 方法 A组术前15 min予缓慢静脉滴注TXA。全部手术由同一组医生完成,均于止血带下完成。所有患者均采用膝关节正中切口,髌旁内侧入路,使用脉冲冲洗枪冲洗松质骨面,选择高黏度骨水泥,依次安装胫骨假体和股骨假体,修整髌骨,缝合关节囊,逐层关闭切口。弹性绷带加压包扎后松止血带,关节腔内放置引流管1根,B组使用2g/50 ml TXA注射液通过引流管向关节腔灌注,夹毕引流管3 h。C组在手术开始时予250 m10.9%氯化钠注射液静脉滴注。
1.3 术后处理 术后第1天拔除引流管。3组患者术后12 h后口服利伐沙班10 mg,qd,此后1次/d。术后第1天在开始膝关节屈伸活动训练,在患者可耐受的条件下扶助步器下地行走。术后1~3、5及7 d连续复查血常规,当Hb<70 g/L时予输入异体血纠正Hb至80g/L以上。Hb在70~100 g/L者,根据患者具体情况决定是否输血,分别记录两组输血患者数量及输血量。出院后继续口服利伐沙班10 mg/d,持续1个月。术后第3、7及14 d均行双下肢血管超声检查,如患者术后出现下肢明显疼痛、肿胀,则急诊行血管彩超检查排除血栓可能。肺栓塞的排查主要根据临床表现。
1.4 观察指标 显性失血量=术中出血量+术后引流量﹣40。根据Nadler[6]提出的方程式计算术前总血容量。隐性失血量根据Gross[7]方程计算:术后隐性失血量=失血总量﹣(显性失血量+异体血输注量);失血总量=术前血容量×(术前红细胞压积﹣术后红细胞压积);显性失血量=术中失血量+术后引流量。
1.5 统计方法 采用SPSS 17.0统计软件包进行统计学处理。计量资料以均数±标准差表示,组间比较采用单因素方差分析,两两比较 检验;计数资料采用2检验或秩和检验。<0.05为差异有统计学意义。
2 结果
3 讨论
研究表明,TKA患者术后血红蛋白的下降与临床观察到的出血量并不相符,造成这种现象的原因正是隐性失血[8]。目前隐性失血已被认为是TKA围手术期主要的失血途径。故控制围术期失血尤其是隐性失血仍是TKA亟待解决的问题之一。
现控制围术期失血量的方法包括术前纠正异常血压、术中微创技术及术后对伤口进行加压包扎,也包括使用止血药物如TXA等。TXA作用机制为通过与纤溶酶原结合位点结合,阻止纤溶酶原激活,从而阻止纤溶酶降解纤维蛋白,从而达到止血效果[9]。因此从作用机制分析TXA并不增加深静脉血栓风险。大量的临床研究也证明该观点[10]。然而目前关于TXA的研究并未涉及对隐性失血的影响,并且对TXA应的使用方法仍缺少统一标准。
国内外已有大量文献报道局部关节腔注射和静脉全身应用TXA,是使用较为广泛的两种减少术后出血量的治疗方案[11]。但越来越多的研究表明,相对于外周静脉给药途径,氨甲环酸的局部应用疗效更佳[12]。局部使用由于吸收、代谢慢,有效作用时间延长,因此可降低药物全身应用带来的风险,对凝血影响以及下肢深静脉形成血栓的风险更低。本研究结果显示3组术后深静脉血栓发生率相比无统计学意义(>0.05),考虑样本量较小可能,对结果造成一定的影响。
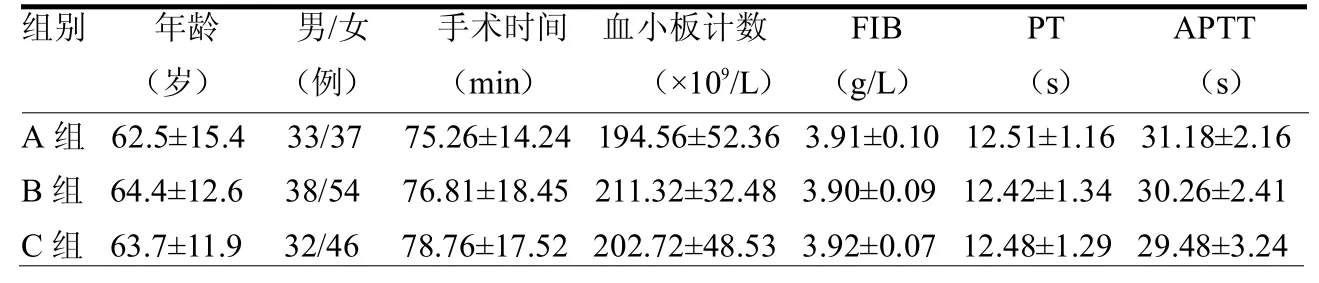
表1 3组一般资料比较
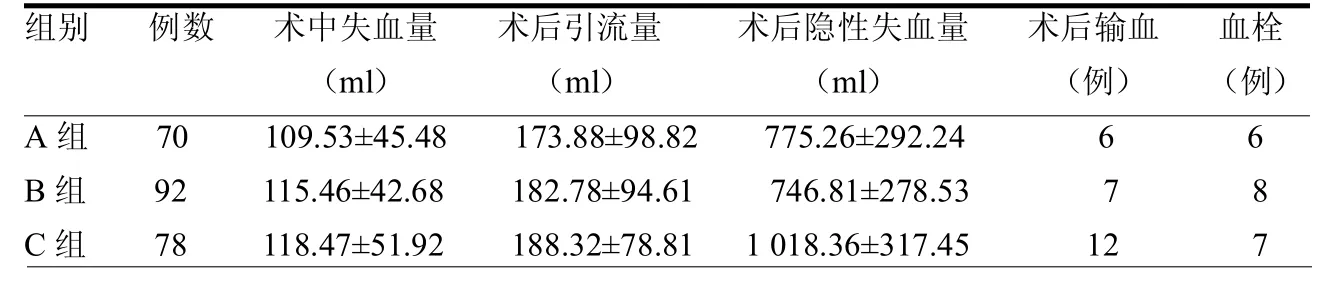
表2 3组术后一般情况比较
综上所述,本研究结果显示TXA关节腔局部应用与静脉应用相比,在不影响凝血功能的情况下,同对照组相比,可以显著减少隐性出血,降低输血率,局部应用与静脉滴注相比可以取得同样效果,并且不增加术后深静脉血栓发生率。

