低频超声生物显微镜在晶状体后囊观察中的临床价值及意义
文/刘蕊 武斌
外伤性白内障是眼外伤最常见的并发症,它由直接的晶状体损伤、眼挫伤或晶状体脱位导致,常合并角膜、虹膜和玻璃体损伤,白内障摘除术是最有效的治疗方式[1]。术前评估晶状体后囊的完整性,有助于确定手术方式,规避术中的不当操作,减少术中和术后的并发症。然而,外伤后,由于角膜裂伤、前房出血、晶状体皮质水肿和溢出、纤维蛋白形成等原因,术前裂隙灯显微镜很难观察到晶状体后囊[2]。而使用超声生物显微镜(ultrasound biomicroscophy,UBM)可对眼前节11 mm深度组织的结构进行扫描,清晰地显示晶状体全貌及后囊,不受屈光间质影响。本研究拟评价低频UBM在外伤性白内障术前晶状体后囊完整性检查中的临床应用价值。
1 资料与方法
1.1 一般资料
采用系列病例观察研究方法,于2014年1月~2017年3月在天津市眼科医院纳入拟行白内障摘除术,裂隙灯显微镜不能观察到晶状体后囊的外伤性白内障患者95例95眼,其中男77例77眼,女18例18眼;年龄7~69岁,平均(40.15±13.88)岁。眼球穿通伤85例85眼,各种异物崩伤35眼35例,铁丝扎伤34例34眼,剪刀扎伤10例10眼,铁钩扎伤2例2眼,铅笔扎伤2例2眼,竹签扎伤1例1眼,爆炸伤1例1眼。Ⅰ期行白内障摘除术33例33眼,15例15眼受伤日期不详,余18例18眼受伤日距手术日2~93天,平均(18.16±29.33)天。52例52眼Ⅰ期行眼球伤口缝合术,Ⅱ期行白内障摘除术,Ⅰ、Ⅱ期手术相隔2~93天,平均(13.72±22.06)天。钝挫伤10例10眼,钝物击伤7例7眼,拳击伤2例2眼,摔伤1例1眼。6例6眼受伤日期不详,1例1眼受伤10年,余3例3眼受伤日距手术日5~9天,平均(7.33±2.08)天。
1.2 方法
1.2.1 术前检查
对于入选患者,经本人同意并签署由伦理委员会批准的患者知情同意书后,采用低频UBM(MD-300W,MEDA,探测深度11mm,分辨率:横向100μm,纵向50μm,增益5~105 dB)检查。所有患者于术前一天,确认伤口已闭合,在室内同样亮度环境下由同一名医师进行检查。以盐酸丙美卡因滴眼液点眼行患眼表面麻醉,结膜囊内置入眼杯,以生理盐水作为介质。嘱咐患者双眼直视前方(若患者斜视,可用对侧眼作为注视引导,以调整术眼的注视方向及位置),启动后将探头浸润于眼杯溶液介质中,依据图像清晰度、完整性适当调整增益及探测深度,呈现晶状体全貌,沿各个子午线旋转探头对全周晶状体后囊进行检查。
1.2.2 后囊形态的评价
参照文献[2]的判断方法进行评价。低频UBM下检查若可清晰观察到赤道后晶状体边缘回声规则、连续,则认为该晶状体后囊完整。若可见有贯穿晶状体的高回声通道,或赤道后晶状体回声欠规则,且不连续,则认为该晶状体后囊破裂。
1.2.3 术中晶状体后囊的观察
由同一名医师在白内障手术中观察晶状体后囊情况。(1)若晶状体为局限性皮质混浊,以粘弹剂分离混浊皮质与后囊,吸除混浊皮质后,观察后囊情况。(2)若为全皮质混浊,吸出皮质时若有皮质掉入玻璃体腔,则确定有后囊的破裂,待皮质吸除完毕后,观察后囊破损情况。综合以上两步共同确定晶状体后囊情况。
1.3 统计学方法
采用SPSS 17.0统计学软件进行统计分析。采用同一组研究对象重复接受两种检查方法,且手术诊断结果为金标准的研究设计,低频UBM检查后囊破裂与手术探查结果的一致性分析采用Kappa一致性检验,Kappa系数<0.40为一致性较弱,0.40≤Kappa系数<0.70者为中等一致,Kappa系数≥0.75为一致性好。两种检查方法显示的后囊异常的眼数分布差异比较采用McNemar χ2检验。P<0.05为差异有统计学意义。计算UBM检查的敏感性、特异性、精确度。敏感性计算为真阳性/真阳性+假阴性。计算特异性为真阴性/真阴性+假阳性。精确度为真阳性+真阴性/总例数。
2 结果
所有眼球穿通伤85眼,33眼行白内障超声乳化+人工晶体植入术,17眼行白内障囊外摘除+人工晶体植入术,12眼行白内障囊外摘除+前部玻璃体切除术,8眼行白内障超声乳化+前部玻璃体切除术,3眼行白内障超声乳化+人工晶体植入+前部玻璃体切除术,12眼行白内障囊外摘除术。眼球钝挫伤10眼中,6眼行白内障超声乳化+人工晶体植入术,1眼行白内障超声乳化+囊袋张力环植入+人工晶体植入术,1眼行白内障囊外摘除+人工晶体植入术,1眼行白内障超声乳化+人工晶体植入+前部玻璃体切除术,1眼行白内障囊外摘除术。
2.1 低频UBM显示的晶状体后囊情况
低频UBM检查95只患眼中,晶状体后囊破裂45眼(图1),全部为穿通伤晶状体后囊完整50眼(图2),穿通伤40眼,钝挫伤10眼。
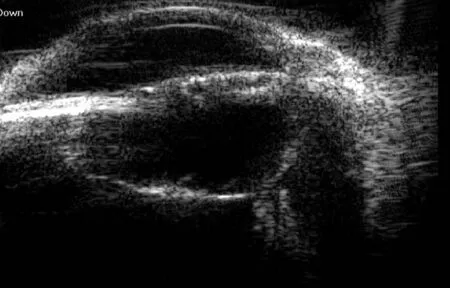
图1 晶状体后囊破裂低频UBM图像 高回声穿通道贯通晶状体至玻璃体,后囊于破裂处欠光滑,呈不均匀回声,凸向玻璃体
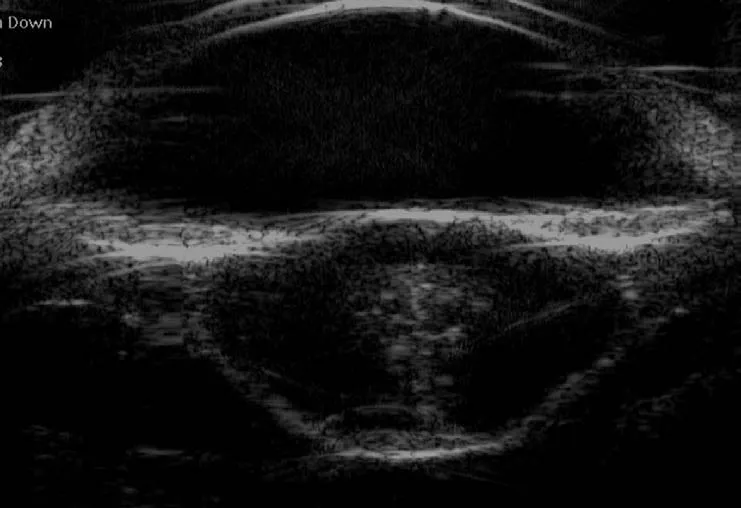
图2 晶状体后囊完整低频UBM图像 晶状体形态欠规则,中央可见团状高回声,后囊回声光滑、连续,前部玻璃体点状弥漫高回声
2.2 低频UBM观察晶状体悬韧带情况的准确性
低频UBM检查与术中所见显示晶状体后囊情况见表1,两种检查方法间的一致性好(Kappa系数=0.767),差异无统计学意义(P=0.549)。敏感性90.47%、特异性86.79%、精确度88.42%。
真阳性38眼,全部为眼球穿通伤。真阴性46眼中,39眼为眼球穿通伤,7眼为眼球钝挫伤。11眼与手术结果不符合,假阴性4眼中,1眼球穿通伤,3眼眼球钝挫伤。假阳性7眼中,全部为眼球穿通伤。
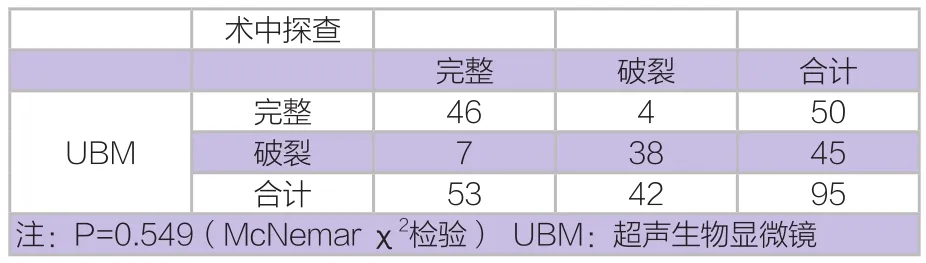
表1 低频UBM检查与术中所见显示晶状体后囊异常眼数(n)
3 讨论
晶状体后囊的完整性对于外伤性白内障手术的方式及能否合并人工晶体的植入及植入位置起关键性作用,术前后囊完整性的评估是术前的必要工作。高频超声在眼前段组织探测中有着重要临床意义,基于超声频率越高、分辨率越高、穿透力越差,超声频率越低、分辨率越低、穿透力越好的这一基本超声物理特性。UBM高达50~100 MHz的频率使眼前节组织得以清晰显示,但也是因为较高的频率,限制了其探查深度(≤5mm),无法观察晶状体全貌及后囊[3]。本研究中使用UBM的低频端,较普通UBM的频率低,增加了探查深度,可以观察到晶状体全貌与后囊。本研究中低频UBM术前检查与术中所见晶状体后囊完整性无统计学差异,其检查的精确度为88.42%,说明低频UBM可以用于术前晶状体后囊完整性的评估。本研究中假阴性4眼,晶状体回声均匀,后囊回声光滑、连续,破裂处未见晶状体皮质溢出和玻璃体混浊。假阳性7眼中,3眼晶状体前囊裂口较大,较多皮质溢出至前房,晶状体混浊较重,呈高回声,后囊张力减小,失去原有弧形回声,呈波浪形。4眼晶状体内板层穿通道导致局部混浊至后囊,误认为穿通道贯通全层晶状体,后囊破裂。本研究认为外伤性白内障当破口小而浅,伤后破口可很快闭合,形成局限性混浊[4],或伤口处后囊与皮质紧贴,此时低频UBM很难观察到后囊破裂处。当眼球穿通伤晶状体受伤程度重,皮质溢出多,晶状体形态变形,晶状体后囊失去圆滑规则回声,或穿通道混浊的皮质回声产生尾影至后囊,形成后囊局部高回声影,这两种情况均易导致后囊破裂假象。
本研究发现,UBM检查可以在术前清楚地观察到外伤性白内障的患者晶状体后囊情况,对手术有指导作用,降低手术风险。但对检查医生技术和患者配合程度有一定要求,同时严格注意检查禁忌症,避免眼内感染十分重要。❏

