系统脱敏疗法对脑卒中Pusher综合征患者平衡功能和日常生活能力的影响
蒋敏,罗伦,苏文渊,张燕
作者单位成都市第二人民医院康复科(成都博爱康复中心)四川成都610011
Pusher综合征是指一些脑卒中患者的一种独特的异常行为方式,在国内被译为“倾斜综合征”、“倾倒综合征”。患者在所有体位都不自主向偏瘫侧倾斜,并且抵抗使身体重心向健侧方向转移。1985年Davies首先描述并提出Pusher综合征[1]。Pusher综合征在住院脑卒中患者中发生率为10%~40%[2],严重影响患者的平衡功能和日常生活质量[3]。Santospontelli等[4]认为,即使轻度偏瘫患者合并Pusher综合征,也会造成严重功能障碍。Pusher综合征给治疗师的治疗也带来许多困难和挑战。脑卒中患者在康复期跌倒的发生率为14%~39%[5],跌倒不仅引起各种生理、病理的改变,也会使患者心理损伤,其中害怕跌倒的恐惧与焦虑心理普遍存在[6]。而Pusher综合征本身就是一种脑卒中后较严重的体位控制障碍,跌倒风险更高,跌倒恐惧与焦虑严重影响患者进行平衡训练。系统脱敏疗法[7]是最早应用的行为治疗技术之一,是由沃尔帕最先发明及应用的。系统脱敏是诱导被治疗者暴露在引起恐惧或焦虑的情境,通过放松心理状态达到消除恐惧或焦虑的目的。本文通过系统脱敏疗法消除患者在平衡训练过程中跌倒恐惧与焦虑,使患者更好的参与平衡训练,提高患者平衡功能和日常生活能力。
1 资料与方法
1.1 一般资料
选取2014年6月至2016年6月成都市第二人民医院康复科住院治疗的脑卒中Pusher综合征患者40例。纳入标准:①符合1995年全国第四届脑血管病学术会议修订的脑卒中诊断标准[8],均经头颅CT或MRI检查确诊。②符合Pusher综合征的诊断标准[9]:Burke倾斜量表(Burke lateropulsion scale,BLS)评分>2分。排除标准:病情不稳定,视觉功能障碍,失语,沟通障碍,认知及理解功能障碍(简易智力状况检查量表评分<20分)[10],精神及心理障碍,病情恶化,不主动配合治疗的患者。根据患者入院先后顺序随机将40例患者分为常规组和系统脱敏组各20例。2组患者一般资料比较差异无统计学意义(P>0.05),具有可比性,见表1。
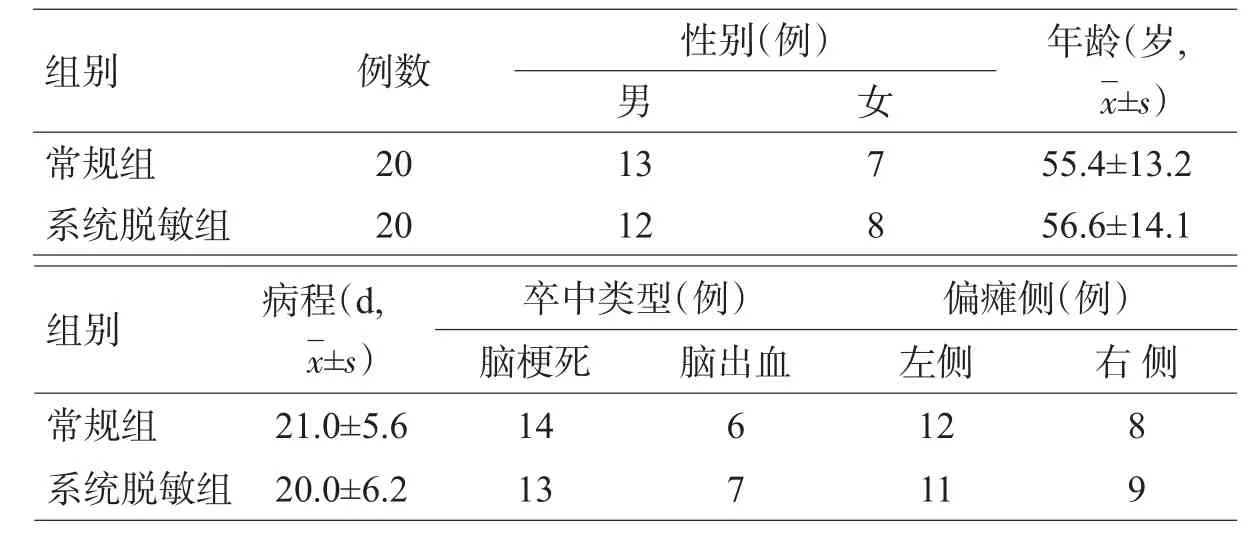
表1 2组患者一般情况及病情比较
1.2 方法
1.2.1 常规治疗 2组患者在常规药物治疗基础上,每天接受以Bobath技术、Brunnstrom技术、Rood技术等神经肌肉促进技术为主的偏瘫肢体综合训练、运动疗法、作业治疗、针灸和理疗等常规康复治疗项目,治疗顺序不分先后,1次/d,5次/周,4周1个疗程。
1.2.2 系统脱敏法 系统脱敏组患者行坐位或站立平衡训练过程中,列出能引起恐惧与焦虑且与平衡训练相关的环境,根据程度由弱到强设定1~7个等级环境,设定“平衡训练时引起恐惧与焦虑环境量表”,见表2。
制定主观不适评定小组,将上述7级等级环境引起患者恐惧与焦虑不适体验的程度,由低到高按5分制进行评定:0分是心情平静,无任何不适;1分是微小不适;2分是轻度不适;3分是中度不适;4分是重度不适;5分是极度不适,无法承受。

表2平衡训练时引起恐惧与焦虑环境量表
放松疗法:选择安静环境。治疗前,由专门治疗师给患者讲解放松治疗的步骤、方法及注意事项。然后由治疗师给患者行放松治疗,包括呼吸放松法、渐进肌肉放松法和引导想象放松法。首先是呼吸放松法:先评估患者呼吸模式是否为腹式呼吸,如果不是则纠正患者呼吸模式,然后引导患者进行缓慢而深层的腹式呼吸,即先缓慢深吸一口气,保持一段时间,然后慢慢深呼气,如此重复10~15次。随后是肌肉放松训练:通常从优势臂开始,待患者通过肱二头肌紧张-放松方法[11]理解放松和紧张后,患者从手臂、颜面部、躯干、下肢至双足等顺序进行放松训练,反复训练直到全身肌肉放松,1次/d,每次20~30 min。当肌肉放松后,治疗师引导患者想象自己处在一个很恬静的环境(患者想象的环境应能使患者放松),可以是大草原、绿油油的麦田,或者是海边等等,在美好的自然风光里放松全身。
环境脱敏疗法:患者从1级环境开始系统脱敏,脱敏前先评估患者对环境恐惧与焦虑评分。如患者在1级环境中存在恐惧与焦虑,则从1级环境开始脱敏疗法;如患者在当级环境无不适,依次进入下一级环境。例如:当患者健侧上肢和躯干侧面贴墙,询问患者感觉如何,患者诉有轻度不适。此时引导患者进行放松疗法,几分钟后患者诉有微小不适,则反复进行,直到患者不适消失,心情平静后再次重复1次放松疗法,然后进入下一等级环境训练,每次训练40 min,1次/d,5次/周,4周1个疗程。
1.2.3 评定指标 2组患者治疗前后均采用Berg平衡量表(Berg balance scale,BBS)[12,13]和改良 Barthel指数(modified Barthel index,MBI)进行评分,评定过程由专人负责,每次评分采用一次性评分。
1.3 统计学处理
用SPSS19.0统计学软件分析数据,计数资料用(±s)表示,组内及组间数据比较采用t检验,P<0.05为差异有统计学意义。
2 结果
2组患者治疗前BBS评分和MBI评分比较,差异无统计学意义(P=0.977,P=0.972),治疗4周后,2组患者BBS评分和MBI评分均较治疗前明显提高(P=0.014,P=0.000),并且系统脱敏组较常规组均明显提高(P<0.05),见表3。
3 讨论
目前我国脑卒中的发病率为246.8/10万人年,每年约有240万人新发脑卒中[14],如此庞大的人群给社会和家庭带来严重的经济负担。脑卒中患者治疗后会遗留或多或少的后遗症,其中平衡功能障碍是常见后遗症,严重影响患者的日常生活质量。如何提高脑卒中患者平衡功能,一直是脑卒中康复的重要任务和难点。Pusher综合征本身就是脑卒中患者的一种典型平衡障碍[15],Karnath等[16]研究发现,人体的重力定向和直立姿势控制与视觉、知觉定向是分离的,伴有Pusher综合征的脑卒中患者感觉其身体直立时,其主观姿势垂直(subjective postural vertical,SPV)向大脑损害侧倾斜约18o,其主观视觉垂直(subjective visual vertical,SVV)无偏斜。由于Pusher综合征患者的SPV和SVV的不一致,导致Pusher综合征患者的平衡训练难度更大,训练策略也不能按照一般脑卒中患者平衡功能训练方法来训练,有研究表明Pusher综合征患者和非Pusher综合征患者恢复至相同功能水平,要多增加4周时间[17]。现阶段针对Pusher综合征患者的平衡功能治疗方法不多,主要以躯干强化训练为主[2,18],还包括注意力训练[19]、交互式计算机视觉反馈训练[20]及平衡功能强化训练[21]等。如何快速有效改善Pusher综合征患者的平衡能力一直是困扰治疗师的一个难题。
Watanabe(2005)发现33例脑卒中患者中有16例在所有时间都有跌倒恐惧,其中29例患者在出院后12个月内有一定程度的跌倒恐惧症。对有过跌倒病史或平衡功能较差的患者,跌倒恐惧程度更高[22]。跌倒恐惧的存在极大限制了日常生活,也严重阻碍脑卒中患者的肢体功能康复[23,24]。心理康复治疗可唤起患者积极情绪,正确发挥防御机制,有效降低恢复期脑卒中患者的跌倒恐惧[25]。有许多研究表明心理治疗在脑卒中平衡功能训练中具有很好作用[26]。笔者通过临床发现脑卒中患者在平衡训练中都会存在一定的跌倒恐惧与焦虑,而脑卒中Pusher综合征患者由于身体重心向患侧倾倒,跌倒风险更高,跌倒恐惧较一般脑卒中患者更明显。脑卒中Pusher综合征患者进行平衡训练时由于害怕跌倒,往往拒接进行平衡训练,严重影响患者的平衡功能及日常生活能力的恢复。能不能找到一种方法通过消除患者跌倒恐惧与焦虑来治疗患者平衡功能障碍和日常生活能力,是笔者此研究出发点。
系统脱敏疗法是一种治疗恐惧和焦虑的常用心理治疗方法,应用“抗条件作用”原理以解除患者与恐惧和焦虑有联系的神经症等行为问题。系统脱敏疗法的基本原则是交互抑制,即在引发恐惧和焦虑的刺激物出现的同时让患者放松,这种反应就会被削弱,最终消除恐惧与焦虑。
表3 2组患者治疗前后BBS评分和MBI评分比较(分,±s)
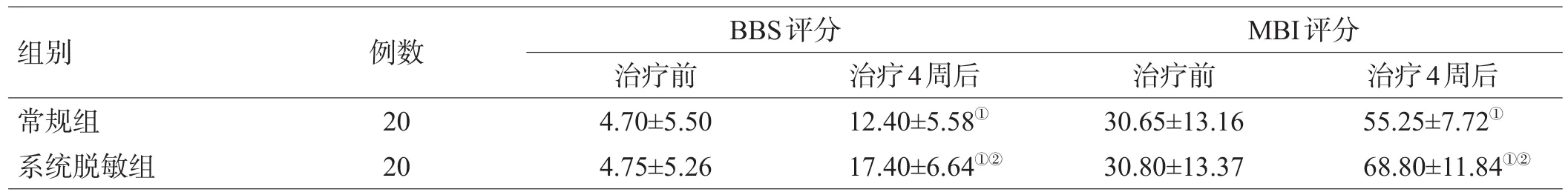
表3 2组患者治疗前后BBS评分和MBI评分比较(分,±s)
注:与治疗前比较,①P<0.05;与常规组比较,②P<0.05
组别常规组系统脱敏组治疗4周后55.25±7.72①68.80±11.84①②BBS评分例数20 20治疗前4.70±5.50 4.75±5.26治疗4周后12.40±5.58①17.40±6.64①②MBI评分治疗前30.65±13.16 30.80±13.37
本研究系统脱敏组通过建立与平衡训练相关引起跌倒恐惧与焦虑环境量表,列出等级环境引起患者恐惧与焦虑不适体验的程度,在平衡训练过程中循序渐进的消除患者对平衡训练的恐惧与焦虑,让患者在一个放松舒适环境中进行平衡训练,提高患者的平衡功能和日常生活能力。
本研究表明在脑卒中Pusher综合征患者常规康复治疗过程中,除了考虑躯体功能的恢复,也不能忽视心理因素对躯体功能恢复的影响。常规康复治疗结合系统脱敏疗法较常规治疗能更好改善脑卒中Pusher综合征患者的平衡功能和日常生活能力。但是,基于本研究样本数量较少,加之国内外关于Pusher综合征患者的心理调查及干预的相关文献不足,关于Pusher综合征患者患者平衡功能与跌倒恐惧程度的相关性及干预,有待进一步研究。

