上海同济医院神经内科重症患者IAD预防流程的应用效果评价
朱 煜
失禁相关性皮炎(incontinence-associated dermatitis,IAD)是由于皮肤暴露于尿液和粪便中而引起的一种皮肤炎性反应,是大小便失禁引起的常见并发症之一[1]。IAD会给患者带来不适及疼痛感,增加压疮、皮肤感染、导管相关尿路感染等并发症的发生风险,延长其住院时间,增加患者经济负担,也增加了护理工作的难度[2]。神经内科重症患者失禁发生率高(29.4%~50.0%),是IAD的高发人群之一[3,4]。采用科学有效的护理干预措施降低该类患者IAD的发生率具有重要意义。目前,对IAD的预防方法及护理措施尚无统一的临床规范,现有的预防护理措施主要基于护理工作者的临床经验和专家建议推荐[5]。鉴于此,本研究探讨应用神经内科重症患者IAD预防流程干预对减少IAD发生的效果,为临床护理人员选择合适的预防方法减少该类患者IAD发生提供参考。
1 对象与方法
1.1 对象 选取2017-05至2017-12上海同济医院神经内科重症病房各种原因引起的失禁患者为研究对象。按照入院先后顺序将研究对象分为对照组和干预组,其中以2017-05至2017-08入院的患者作为对照组(n=32),2017-09至2017-12入院的患者作为干预组(n=30)。本研究由伦理委员会讨论通过,且所有患者均被告知研究内容并签署知情同意书。
1.2 纳入与排除标准 纳入标准:(1)大小便失禁、伴意识不清者;(2)年龄≥18岁;(3)入院时肛周皮肤完好;(4)住院时间>24 h;(5)治疗前取得患者及家属的知情同意。排除标准:(1)伴有影响观察的皮肤疾病;(2)骶尾部发生压疮或入院时已发生IAD者;(3)住院不足3 d转诊或死亡者;(4)知情同意未通过者。
1.3 方法
1.3.1 对照组 按照常规护理,即每天温水清洗局部皮肤,尿液、粪便污染及时清洗,护士根据个人经验判断是否使用皮肤护理用具,如皮肤保护膜等。
1.3.2 干预组 采用IAD预防流程给予预防护理干预,具体如下。(1)IAD预防流程制定:成立重症监护室(intensive care unit,ICU)IAD管理小组,成员包括住院总医师1人、护士长3人、伤口造口专科护士1人、责任组长5人。小组通过查阅国内外文献[1-3],依据相关循证指南,结合医院的压疮/伤口造口/失禁性皮炎管理制度和前期调研结果,构建风险预案框架,在4名专家(皮肤科副主任医师1名、ICU主治医师1名、国际造口治疗师2名)两轮讨论后修改完成,内容包括IAD风险评估、与压疮的鉴别、严重程度诊断、干预及处理4部分。(2)IAD预防流程实施:按照制定的IAD预防流程开展综合护理。①评估前准备,组织全体护理人员参加IAD知识培训,培训内容包括IAD的概念、分度、评估表的正确使用方法等,培训结束后由科内统一考核。②评估方法,所有失禁患者入院2 h内由责任护士采用IAD风险评估量表[6]进行评估,住院期间根据患者病情与评估分值决定再次评估时间。总分4~6分属于低危险组,每周评估2次;总分7~12 分属于高危险组,每天评估;患者病危、病重、突发意识改变时及时评估。③评估后针对不同风险人群制定不同的护理方案。轻度患者:保持会阴部清洁干燥,局部皮肤清洁(推荐使用非离子型pH值接近正常皮肤的免冲洗皮肤清洗剂),清洗后均匀喷洒造口粉,并在距离皮肤20 cm处喷3 M皮肤保护膜。在皮肤褶皱处撑开喷洒,待干后予以复原。中度患者:除上述轻度患者的护理以外,还需将皮肤破损处用0.9%氯化钠清洗干净,待干后予以水胶体敷料覆盖。重度患者:渗出较多患者,用消毒好的吸水性好的旧棉布(可用旧纯棉秋衣或棉布床单剪成小块)隔在腹股沟、两大腿内侧、臀裂沟处和会阴处,防止皮肤紧挨,保持皮肤良好的透气性,定时协助患者更换合适体位。对患者创面内层予以藻酸盐敷料,外层予以超薄水胶体敷料,以促进创面愈合及肉芽组织的快速生长。对于已发生真菌感染者,选用抗真菌的乳霜或粉末对念珠菌进行局部治疗,可结合护肤剂一同使用。
1.4 评价方法 每次皮肤护理时记录两组患者会阴部、臀部、生殖器、大腿内侧、生殖器和大腿之间皮肤褶皱处有无新生红斑、红疹、皮肤缺失等,是否发生IAD、严重程度及发生时间,并统计程度最重的一次记录。采用Borchert等[7]编制的IAD严重程度评估表(incontinence-associated dermatitis and its severity instrument,IADS)评价IAD的严重程度,该量表的Cronbach's α系数为0.839,具有较好信效度,将IAD病变部位分为13个区域,将每个区域的严重程度分为5个等级并赋值。其中0分为未发生,1分为皮肤粉红色,2分为皮肤红斑,3分为红疹(包括真菌感染),4分为皮肤缺损。将所有区域总得分相加得到IAD 严重程度总分,总分0~52 分,得分越高说明IAD越严重。同时,在住院结束时由每位患者的家属和其责任护士填写护理满意度问卷,问卷由护士站自行设计,内容包括“非常满意”“满意”“一般”“不满意”“非常不满意”5个选项,比较干预组和对照组的满意度差异。
1.5 观察指标 观察指标包括:(1)IAD的发生率=IAD的观察对象例数/总例数×100%;(2)IAD严重程度,即IADS得分;(3)IAD的发生时间,即患者自出现失禁至发生IAD的时间[2,8];(4)患者家属和责任护士的主观满意度评价。
1.6 统计学处理 采用Epidata 3.1软件进行数据录入和SPSS 23.0软件进行统计分析。计数资料以频数和率描述,组间比较采用Pearson χ2检验;计量资料符合正态分布的以x ±s表示,组间比较采用独立样本t检验;等级资料组间比较采用Mann-Whiitney U秩和检验。以双侧P<0.05为差异有统计学意义。
2 结 果
2.1 一般资料 两组患者在性别、年龄、急性生理与慢性健康评分-Ⅱ(acute physiology and chronic health evaluation Ⅱ,APACHE Ⅱ)、血清蛋白方面比较,差异均无统计学意义(P>0.05),具有可比性,见表1。
2.2 两组重症患者IAD发生情况比较 干预组患者IAD的发生率13.33%(4/30)和IAD的严重程度(34.65±6.24)分均低于对照组[37.50%(12/32);(44.32±7.56)分],且差异均具有统计学意义(χ2=4.504,P=0.034;t=5.472,P<0.001)。干预组患者的IAD平均发生时间(13.01±2.44)d晚于对照组(7.56±1.62)d,差异具有统计学意义(t=10.423,P<0.001)。
2.3 两组重症患者家属和护士满意度比较 根据家属和护士在护理后的满意度主观评价结果显示,干预组家属和护士满意度均高于对照组,差异具有统计学意义(P<0.05,表2)。
3 讨 论
IAD是一项全球性重大健康挑战,也是公认的导致压疮的风险因素之一,影响危重症患者救治过程的护理结局[5]。朱文等[9]在我国开展的多中心研究显示,不同科室IAD发生率有差异,其中IAD发生率最高的科室为ICU和神经内科,分别占调查人群的31.43%和12.38%。Gray等[10]在美国开展的一项大型横断面研究调查显示,IAD的发生率为21.30%,在失禁患者中IAD发生率高达45.70%。本研究的对象为神经内科重症患者,该人群发生IAD的风险较高,制定有效的预防措施具有重要意义。对于IAD,无论采用何种预防措施,主要目的都是预防胜于治疗的理念[11]。目前,国际上推荐的IAD预防和护理包括3个核心步骤:温和的皮肤清洁、润肤及使用皮肤保护剂[12]。本研究通过成立神经重症患者IAD管理小组,构建了包括IAD风险评估、与压疮的鉴别、严重程度诊断、干预及处理风险等内容在内的IAD预防流程;并通过对护士进行IAD预防知识与技能的培训,采用国际认可的IAD风险评估量表对患者及时进行IAD风险评估,并分成不同风险级别给予相应针对性干预措施。这些措施的实施,最大程度地阻断了失禁刺激物对患者的皮肤损害,提高了失禁患者的皮肤屏障能力,从而降低了IAD的发生率,起到了良好的干预效果。
本研究中,常规护理组IAD发生率为37.50%,低于Gray等[10]的调查中失禁患者IAD发生率(45.70%),高于一般患者IAD发生率(21.30%)。ICU患者病情危重,免疫力低下,营养状况差,极易遭到细菌的侵袭,且长期卧床,大小便失去控制,这些原因导致其发生IAD的危险性大大增加。并且神经内科患者大多意识不清,缺乏自理能力,不能及时移除粪便或尿液,加重了对皮肤的刺激,导致IAD发生风险增加[9]。本研究结果显示,在实施IAD预防流程综合干预措施后,干预组的IAD发生率低于对照组,该结果与文献[13-18]结果一致。干预组的IAD的严重程度较轻,且IAD的发生时间更晚,与王燕[15]的研究结果一致。同时,干预组的患者家属满意度和护士满意度均高于对照组,且组间差异均有统计学意义。证明在本研究中干预组
表1 两组重症失禁患者一般资料比较(±s)
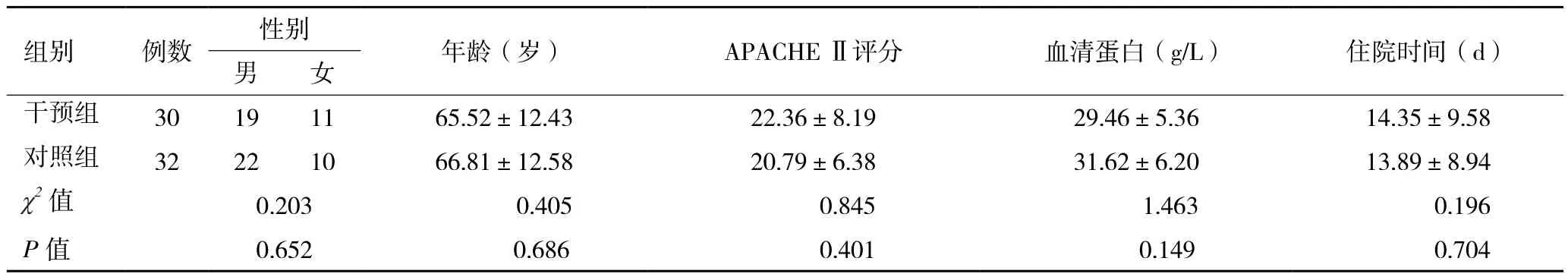
表1 两组重症失禁患者一般资料比较(±s)
注:干预组采用IAD预防流程护理;对照组采用常规护理;APACHE Ⅱ评分,急性生理与慢性健康评分-Ⅱ
组别 例数 性别 年龄(岁) APACHE Ⅱ评分 血清蛋白(g/L) 住院时间(d)男 女干预组 30 19 11 65.52±12.43 22.36±8.19 29.46±5.36 14.35±9.58对照组 32 22 10 66.81±12.58 20.79±6.38 31.62±6.20 13.89±8.94 χ2值 0.203 0.405 0.845 1.463 0.196 P值 0.652 0.686 0.401 0.149 0.704

表2 两组重症患者护理后家属和护士满意度比较[n(%)]
[1]Holroyd S. Incontinence-associated dermatitis:identification, prevention and care [J]. Br J Nurs, 2015, 24(9): S37-S43. DOI: 10.12968/bjon.2015.24.Sup9.S37.
[2]张 娜, 吴 娟. 失禁相关性皮炎的护理研究进展[J]. 中华护理杂志, 2012, 47(11): 1046-1049. DOI:10.3761/j.issn.0254-1769.2012.11.032.
[3]Bliss D Z, Savik K, Thorson M A, et al.Incontinenceassociated dermatitis in critically ill adults: time to development, severity, and risk factors [J]. J Wound Ostomy Continence Nurs, 2011, 38(4): 433-445. DOI: 10.1097/WON.0b013e318220b703.
[4]Hall K D, Clark R C. A prospective, descriptive, quality improvement study to decrease incontinence-associated dermatitis and hospital-acquired pressure ulcers [J].Ostomy Wound Manage, 2015, 61(7): 26-30.
[5]Beele H, Smet S, Van Damme N, et al. Incontinenceassociated dermatitis: Pathogenesis, contributing factors,prevention and management options [J]. Drugs Aging,2017, 35 (1): 1-10. DOI: 10.1007/s40266-017-0507-1.
[6]Bliss D Z, Savik M S, Zehrer C, et al. Incontinence dermatitis in nursing home residents [J]. J Wound Ostomy Contience Nurs, 2006, 38(6): 24-28.
[7]Borchert K, Bliss D Z, Savik K, et al. The Incontinence associated dermatitis and its severity instrument:development and validation [J]. J Wound Ostomy Continence Nurs, 2010, 37(5): 527-535. DOI: 10. 1097/ WON.0b013e3181edac3e.
[8]陈亚梅, 石利平.预防失禁相关性皮炎护理流程在危重症患者的应用[J]. 护理学杂志, 2015, 30(1): 30-32. DOI: 10.3870/hlxzz.2015.01.030.
[9]朱 文, 蒋琪霞, 郭艳侠, 等. 失禁相关性皮炎患病基于IAD风险评估的结果,将风险分成不同级别,进而给予针对性的干预措施,可使护理措施更个体化、更有效。
总之,对神经内科重症患者应用IAD预防流程干预,可降低IAD的发生率及严重程度,延迟其发生时间,具有一定推广应用价值,可作为神经重症患者IAD的预防措施之一。由于条件限制,本研究尚存在不足之处,例如样本量较少,满意度调查的对象在认知等方面存在一定差异等对本研究造成的影响尚不明确,还有待进一步细致深入的研究。
【参考文献】现况及预防现状的多中心研究[J]. 医学研究生学报,2016, 29(6): 633-638. DOI: 10.16571/j.cnki.1008-8199.2016.06.015.
[10]Gray M, Giuliano K K. Incontinence-associated dermatitis,characteristics and relationship to pressure injury: A multisite epidemiologic analysis [J]. J Wound Ostomy Continence Nurs, 2018, 45(1): 63-67. DOI: 10.1097/WON.0000000000000390.
[11]Campbell J L, Coyer F M, Osborne S R. Incontinenceassociated dermatitis: a cross-sectional prevalence study in the Australian acute care hospital setting [J]. Int Wound J,2016, 13(3): 403-411. DOI: 10.1111/iwj.12322.
[12]Bliss D Z, Funk T, Jacobson M, et al. Incidence and characteristics of incontinence-associated dermatitis in community-dwelling persons with fecal incontinence [J].J Wound Ostomy Continence Nurs, 2015, 42(2): 525-530. DOI: 10.1097/WON.0000000000000159.
[13]冯洁惠, 徐建宁, 俞 超, 等. ICU失禁相关性皮炎防控指引的制订及临床应用[J]. 中华护理杂志, 2014, 49(12): 1483-1486. DOI: 10.3761/j.issn.0254-1769.2014.12.016.
[14]蒋学娟, 刘夕珍, 徐建珍. 4种方法预防危重患者失禁相关性皮炎效果比较[J]. 护理学杂志, 2016, 31(17):57-58.DOI: 10.3870/j.issn.1001-4152.2016.17.057.
[15]王 燕. 前瞻性护理干预在防治ICU失禁患者失禁相关性皮炎中的应用[J]. 齐鲁护理杂志, 2016, 22(12):52-54. DOI: 10.3969/j.issn.1006-7256.2016.12.025.
[16]García C B, Binks R, Luca E D, et al. Prevalence,management and clinical challenges associated with acute faecal incontinence in the ICU and critical care settings:the FIRST cross-sectional descriptive survey [J]. Intensive Crit Care Nurs, 2012, 28 (4): 242-250. DOI: 10.1016/j.iccn.2012.01.005.
[17]Coyer F, Gardner A, Doubrovsky A . An interventional skin care protocol (InSPiRE) to reduce incontinence-associated dermatitis in critically ill patients in the intensive care unit:A before and after study [J]. Nurs Crit Care, 2017(40):1-10. DOI: 10.1016/j.iccn.2016.12.001.
[18]王雪妹, 宋 娟, 侯建红. 预见性护理在ICU失禁患者相关性皮炎预防中的应用[J]. 实用临床医药杂志 ,2015, 19(14):135-136. DOI: 10.7619/jcmp.201514044.

