预见性护理对重型颅脑损伤术后下肢深静脉血栓的影响
曾惠莉 曾志生 曾 静
下肢深静脉血栓(Lower Extremity Deep Venous Thrombosis,LEDVT)是因下肢深静脉血液不正常凝滞致使静脉腔阻塞的静脉回流功能性疾病。由于原发脑损伤导致的高凝状态、长期卧床及局部运动功能障碍,重型颅脑损伤(TBI)患者的LEDVT发生风险高,未采用预防措施的TBI患者深静脉血栓发生率可高达54%[1]。LEDVT急性期血栓一旦脱落,可致使肺栓塞,死亡率极高。因此LEDVT的预防在重型颅脑损伤术后具有重大意义。研究表明,给予重型颅脑损伤患者预见性护理有利于预防并发LEDVT。现将预见性护理对重型TBI术后患者下肢深静脉血栓的影响报道如下。
1 资料与方法
1.1 资料
本研究选取2015年7月—2017年7月我院神经外科住院颅脑外伤合并脑出血病例43例,为观察组。其中男性22例,女性21例,年龄为28~70岁,平均(49.66±3.87)岁;受伤原因:18例交通意外伤,9例高处坠落伤,9例打击伤,7例其他。经CT和手术证实:14例脑挫裂伤合并颅内血肿,13例脑挫裂伤合并硬膜下血肿,8例蛛网膜下腔出血,8例硬膜外血肿。采用回顾性研究选取2013年1月—2015年1月我院神经外科住院颅脑外伤合并脑出血并行外科手术的病例43例,为对照组。其中男性23例,女性20例,年龄为26~71岁,平均(48.54±3.79)岁;受伤原因:16例交通意外伤,8例高处坠落伤,11例打击伤,8例其他。经CT和手术证实:15例脑挫裂伤合并颅内血肿,12例脑挫裂伤合并硬膜下血肿,6例蛛网膜下腔出血,10例硬膜外血肿。
1.2 方法
1.2.1 纳入标准 ①经头颅CT和(或)MRI检查,确诊为颅脑外伤(颅内出血),并符合重型颅脑损伤诊断标准;②否认使用抗凝药及非甾体类抗炎药;③接受经手术后护理干预措施;④入组前无下肢病变;⑤无严重并发症及精神异常;⑥无心肾功能障碍等严重疾病者;⑦患者及其家属知情同意并有良好治疗依从性。
1.2.2 排除标准 ①凝血功能障碍或发病前正在服用抗凝药及非甾体类抗炎药者(凝血酶原时间>15 s;②某些疾病诱发脑出血(如血液病诱发脑血肿),血液循环系统极不稳定,合并多器官功能衰竭;③入组前经彩超检查发现已患下肢深静脉血栓、下肢病变、血栓静脉炎或肺栓塞者;④下肢局部红肿热痛,无法实施护理干预;⑤合并下肢皮肤缺损坏死、骨折,最近下肢需行手术者;⑥患缺血性血管病或下肢畸形者;⑦癫痫反复发作,装有心脏起搏器,严重心律失常,全身炎症反应,对电极或导电胶有过敏反应者。
1.2.3 分组方法 本研究采用回顾性研究将符合纳入标准病例作为对照组,采用随机抽样法选取符合纳入标准患者为观察组,每组43例。两组在年龄、性别、受伤原因、受伤类型、文化差异、既往病史等一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.3 干预措施
1.3.1 对照组 予以常规护理,包括日常护理、饮食护理、心理护理、健康教育等。根据患者恢复情况对其进行康复训练。
1.3.2 观察组 在对照组的基础上给予预见性护理。预见性护理措施包括:①加强入院评估:高龄、吸烟、凝血障碍、糖尿病、既往DVT史等是DVT发生的危险因素[2]。入院时,对患者病情及其身体情况进行评估,列出患者相关危险因素,预估患者发生LEDVT概率,针对患者相关危险因素制定相对应的护理计划。②针对性的健康宣教:入院时,根据患者情况对患者进行针对性健康宣教,内容包括LEDVT的危险因素、发生率、风险、临床表现以及预防措施,提高患者及其家属对LEDVT的重视度,提高患者依从性。③饮食护理:主责护士指导患者进食低脂、高纤维食物,多饮水,培养定期排便习惯,保持排便通畅,以防止因排便困难引起腹内压升高而影响下肢静脉回流。④静脉输液护理:尽量选择患者健侧上肢静脉进行静脉输液,避免同一位置反复穿刺。输液期间,定时巡视,并嘱患者注意防止低温造成下肢静脉回流障碍,导致LEDVT的发生。⑤术后体位护理:术后嘱患者以仰卧位、健侧位为主。以软枕垫高患者脚后跟25 cm,悬空小腿,避免腓肠肌受压迫引起下肢静脉回流障碍。定时巡视,观察患者下肢末梢循环情况,每2 h换1次体位。⑥踝泵运动:即经踝关节的活动,使肌肉进行缩短及舒张,肌肉泵可促进下肢血液循坏和淋巴回流。踝泵运动对手术后下肢肿胀起预防及减退作用,促进术后下肢血液循环和淋巴回流功能恢复,对下肢静脉血栓的发生具有预防作用[3]。术后麻醉消退后主责护士指导患者尽最大力度向上勾脚,在最大位置停留3 s后,尽最大力度向下踩脚,然后在最大位置停留3 s,循环进行。嘱患者进行踝泵运动,每日3次,每次5~6 min,每次约50~60组,连续14 d。⑦医用循序减压弹力袜:医用弹力袜又称医用循序减压弹力袜,可使血液循环加速,下肢肌力增强,下肢深静脉血栓发生下降。弹力袜的作用机制: 使下肢静脉扩张水平下降,预防下肢血管内膜发生病变,预防下肢深静脉血栓形成;祛除淤滞,促进下肢血液循环;减缓下肢炎性组织因子释放。医用弹力袜的使用可使下肢承受一定的压力,从而缩小下肢横截面积,促进静脉血液回流,预防下肢深静脉血栓的发生[4]。术后主责护士指导患者穿着宽松衣服以及Ⅱ级高压弹力袜,每日穿着弹力袜时间10 h以上,连续14 d。期间护士定时巡视,避免患者弹力袜脱落、褶皱,以致弹力袜未起其预防作用或患者下肢肌肉受压迫。⑧间歇性充气加压疗法(IPC):IPC简便易操作,可加快下肢静脉回流速度,可作为大手术后DVT的预防及后续康复治疗的手段[5]。与无任何预防措施的患者对比,IPC可使深静脉血栓的发生率降低约60%[6]。IPC装置加压可致一种较强的静脉血流搏动,并能间歇性排空静脉,不但排空主流静脉和静脉窦的滞留血液,同时排空静脉瓣后无效腔部位的残留血流。在顺序充气加压和放气减压作用下,小腿所受压力高于大腿部所受压力,下肢血液循环加快,阻止凝血因子的堆积及对血管内膜的黏附,血流速度加快,对下肢静脉血栓形成起预防作用[7]。术后对患者采用同一型号气压仪行气压治疗,每日2次,上下午各一次,每次30 min,治疗压力予60 mmHg,连续14 d,使用期间注意与患者相合适的筒套配套使用。⑨电刺激:采用电刺激激活患者小腿肌肉泵,加快血流速度,增加血流容量[8]。电刺激疗法是利用低频脉冲电流刺激神经及肌肉使其收缩运动,以达到治疗疾病以及恢复机体功能的目的,有促进局部的血液循环及受损肌肉恢复作用[9]。术后在患者使用间歇性充气加压疗法后,对其采用同一电刺激治疗仪行电刺激治疗。经培训的护士粘贴电极片于患者双下肢足三里、太冲、承筋和地机四组穴位上,连接电极,进行疏密波电刺激,频率为30/100 Hz,强度为20~30 mA,每日2次,每次30 min,连续14 d。使用期间以引起患者身体相应部位发生轻微肌肉颤动为准,注意避免电刺激强度过小未起其预防效果,强度过大引起患者不适以及肌肉痉挛其负作用效果。⑩社会支持及护理:主责护士注意倾听患者诉求,及时对患者进行心理疏导,帮助患者树立良好积极的心理状态,并指导患者家属参与其康复训练,早期为患者进行相应的肢体肌肉按摩,鼓励患者在病情稳定后及早下床活动。
1.4 观察指标
①凝血指标:统计入病房时及第15 d活化部分凝血活酶时间(APTT);②纤维蛋白(原)降解产物:统计入病房时及第15 d纤维蛋白(原)降解产物浓度(FDP);③下肢深静脉血栓发生率:术后第15 d对患者双侧下肢进行彩色多普勒血管超声检查,若有疑似发生LEDVT,则进一步进行下肢足部静脉造影确诊,并记录LEDVT发生情况。
1.5 统计学处理
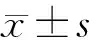
2 结果
2.1 研究对象凝血指标的比较
护理干预前2组APTT相较差异无统计学意义(P>0.05);护理干预后对照组APTT较护理干预前时间有所延长,观察组APTT较护理干预前时间明显延长,差异有统计学意义(P<0.05),见表1。

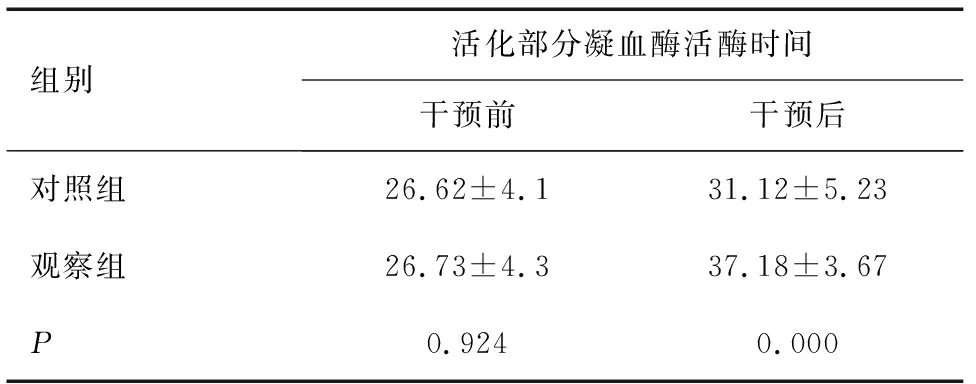
组别活化部分凝血酶活酶时间干预前干预后对照组26.62±4.131.12±5.23观察组26.73±4.337.18±3.67P0.9240.000
2.2 研究对象纤维蛋白(原)降解物的比较
护理干预前2组FDP相较差异无统计学意义(P>0.05);护理干预后对照组FDP较护理干预前浓度有所降低,观察组FDP较护理干预前浓度明显降低,差异有统计学意义(P<0.05),见表2。

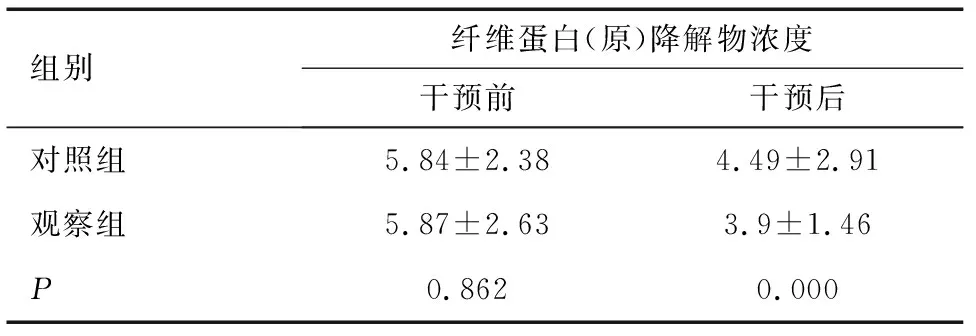
组别纤维蛋白(原)降解物浓度干预前干预后对照组5.84±2.384.49±2.91观察组5.87±2.633.9±1.46P0.8620.000
2.3 研究对象下肢深静脉血栓发生率的比较

2.4 两组之间住院指标的比较
两组住院时间及住院费用相比,观察组住院时间与住院费用均少(低)于对照组,差异有统计学意义(P<0.05),见表3。


组别住院时间/d住院费用/元观察组25.68±5.8813 965.43±137对照组30.25±6.4715 683.25±525P0.0000.000
3 讨论
3.1 预见性护理对凝血指标的影响
凝血指标可以反映血液是否处于高凝状态,进而判断凝集血栓形成风险。颅脑外伤患者因为创伤应激、手术等激活体内的内外源性凝血系统,加之使用高渗、止血的药物,造成体内的高凝状态。因此,通过对凝血指标的测定,可以评估深静脉血栓预防措施的效果。活化部分凝血活酶时间(APTT)是内源性凝血系统较为敏感和常用的筛选试验,能反映血浆凝血因子的水平。本研究结果发现,两组治疗前后活化部分凝血活酶时间(APTT)相比具有显著性差异,且采取护理干预措施后,观察组较对照组,患者的高凝状态改善更明显。
3.2 预见性护理对纤维蛋白(原)降解物的影响
纤维蛋白(原)溶解,是体现体内高凝状态和继发纤溶亢进的指标之一。在血栓前状态可见纤维蛋白(原)降解物含量升高,有血栓形成时明显升高,阴性值可排除血栓发生的诊断。预见性护理采取机械刺激(如IPC)的措施,能刺激内皮细胞释放纤溶酶原,从而增强局部和全身的纤溶作用,对抗机体的高凝状态。气压泵通过周期循环性压力作用产生波动性血流,降低血液的粘度,阻止凝血因子在血管内膜的聚集,同时增加了系统纤维蛋白溶解活性,从而预防血栓形成。
3.3 预见性护理对下肢深静脉血栓发生率的影响
本研究的结果发现,实施预见性护理干预后,观察组的下肢深静脉血栓的发生率明显低于对照组。由Virchow提出,至今公认的DVT形成的三大病因:血液高凝、血液淤滞及管壁损坏。预见性护理干预措施针对其中的血流速度缓慢和血液高凝状态作了很好的预防[10]。如IPC通过刺激肌泵收缩来促进下肢的血液循环,加速血液流动;同时因能促进下肢静脉血液循环,降低了血液的粘度,阻止凝血因子在血管内膜的聚集,并刺激内皮细胞释放纤溶酶原,从而增强局部和全身的纤溶作用,对抗机体的高凝状态。另外,作为机械性预防的护理干预措施,保护了血管内皮细胞,避免了静脉药物预防对血管壁的损伤。目前,临床较常用低分子肝素等药物来预防及治疗深静脉血栓,其作用原理是通过影响凝血系统进行间接抑制。循证医学实验已经证实抗凝药物对骨科等外科术后深静脉血栓的预防及治疗作用[11-13]。但抗凝药物用于颅脑外伤患者以预防DVT,常受患者自身情况限制使用。另外,抗凝药物的使用有可能增加颅脑外伤患者颅脑出血风险。对患者实施预见性护理措施则不受这些问题限制。
3.4 预见性护理对患者病情及经济负担的影响
本研究的结果发现,实施预防性护理干预的TBI患者住院天数以及住院费用均少(低)于未进行预防性护理的患者。这与实施预防性护理干预,以致患者病情恢复平稳,并发症率降低有关。颅脑外伤术后,患者焦虑的发生率为30.04%,抑郁的发生率为32.32%,与其经济条件呈负相关[14]。缩短患者住院天数,降低其经济损失,有助于减少颅脑外伤术后患者不良心理状态的发生。
本研究实施预见性护理措施过程中患者依从性良好。研究表明, 预防性护理对重型TBI术后患者LEDVT的形成有积极预防作用,并可降低其发生率。针对性的预防性护理对患者病情、经济负担及其心理有积极作用,有助于护患关系的改善以及住院期间的满意度提高,值得临床护理进一步推广和应用。
——弹力袜

