老年GardenⅠ Ⅱ型股骨颈骨折内固定预后分析与术式选择
杨荣博 蔡攀 杨雷 吴宗艺⋆
老年股骨颈骨折发病率高,据统计全球范围内每年有450万人因髋部骨折发生残疾[1],其中股骨颈骨折患者每年约170万人[2],此类骨折较少采用保守治疗,手术治疗主要为空心螺钉内固定、人工股骨头置换、全髋关节置换三种方法,对移位型股骨颈骨折(GardenⅢ、Ⅳ骨折),骨科医师更倾向选择关节置换。在英国,登记在册的46%移位股骨颈骨折患者中,有92%实施关节置换治疗[3]。有研究显示,应用内固定方式治疗股骨颈骨折,再手术率>10%[4-6]。本文探讨老年GardenⅠ、Ⅱ型股骨颈骨折内固定手术治疗失败的相关危险因素,为进一步优化术式选择提供参考。
1 临床资料
1.1 一般资料 回顾性分析2012年1月至2017年12月90例>70岁GardenⅠ、Ⅱ型股骨颈骨折患者的临床资料。男39例,女51例;年龄70~91岁,平均(79.7±4.9)岁。GardenⅠ型25例、Ⅱ型65例。受伤至手术时间1~18d,平均3.1d。90例患者均采用空心螺钉(美国史塞克公司)内固定技术。随访时间6个月~2年,平均1年4个月。
1.2 方法 (1)术前准备:手术前详细询问病史和体格检查,判断肢体神经和血管及软组织损伤情况,完善术前常规检查。对于术前合并高血压、糖尿病、冠心病、贫血、慢性肾脏病等内科并发症者积极控制基础疾病,对于合并其他部位骨折或其他外科并发症如:血气胸、泌尿系统出血、颅脑损伤、腹腔脏器损伤者,视病情轻重缓急予积极处理。对术前手术野有感染者或软组织条件欠佳者,予抗生素或换药处理。所有患者均通过双能X线吸收法行对侧髋部骨密度(BMD)(GE Lunar Prodigy)测定。(2)手术方法:麻醉成功后,置患者于牵引床上,仰卧位常规消毒铺巾。C型臂X线机荧屏监视下,在大腿外侧皮肤做一长约2~3cm切口,钻入3枚导针,透视显示导针位置满意后,沿导针拧入合适长度的直径7.3mm空心加压螺钉固定。透视位置满意后退出导针,缝合皮肤。(3)术后处理:所有患者根据术前、术中及术后情况,行止痛、抗炎处理,预防术后早期并发症,定期复查,根据复查结果,调整康复锻炼计划。
1.3 观察指标 并发症:骨折不愈合、股骨头缺血性坏死、顽固性髋关节疼痛、深部感染、粗隆下应力性骨折、螺钉切出。出现上述并发症归入治疗失败组。分析成功组与失败组患者年龄、性别、骨密度、GardenⅠ、Ⅱ型比例、既往对侧髋部骨折或关节炎病史、受伤至手术时间是否>2周等危险因素。
1.4 统计学方法 采用SPSS18.0统计软件。计量资料用(x±s)表示,采用t检验,计数资料用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 治疗失败组并发症构成 21例患者出现并发症,骨折不愈合5例、股骨头缺血性坏死6例、顽固性髋关节疼痛4例、深部感染1例、螺钉切出4例、粗隆下应力性骨折1例。见图1。
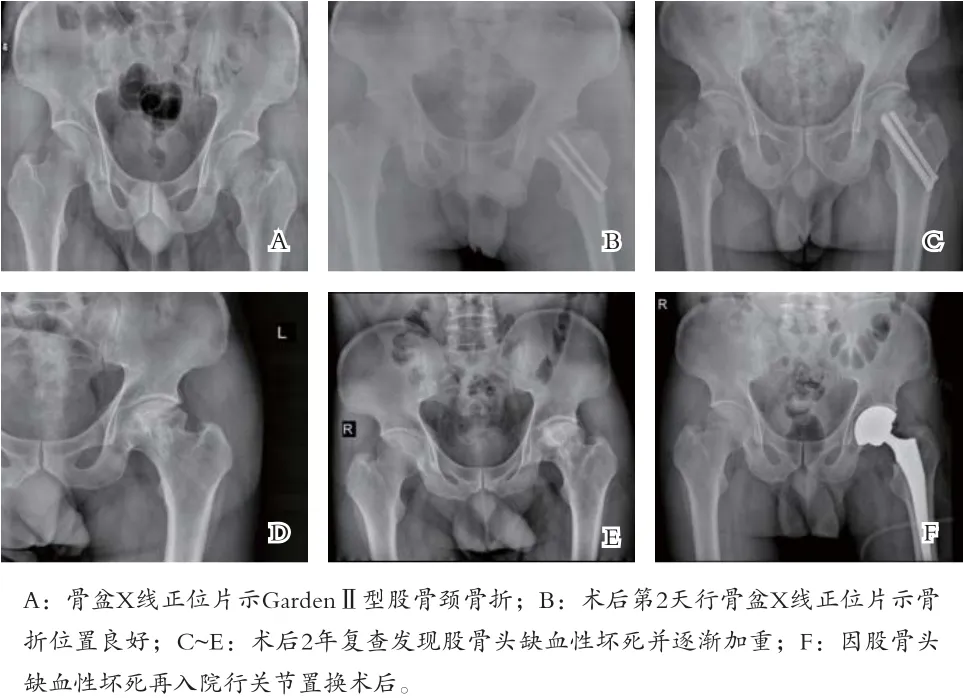
图1 GardenⅡ型股骨颈骨折治疗前后X线片
2.2 成功组与失败组危险因素分析 见表2。

表2 成功组与失败组危险因素分析(x±s)
3 讨论
Garden分型由RS Garden教授提出[7-8],距今已有半个多世纪,尽管对Garden分型仍有争论,但至今仍是应用最广泛的分型。其主要分为四型,Ⅰ型有两种情况一种是不完全骨折;另一种常见的是外展嵌插型骨折同时可伴有股骨头一定程度后倾。Ⅱ型为完全性骨折,但未发生移位。Ⅲ型为骨折部分移位,股骨头外展,股骨颈轻度上移并外旋。Ⅳ型为骨折完全移位,股骨颈明显上移外旋。由此可知,Ⅲ型和Ⅳ型骨折均伴有移位,且目前临床上对此类股骨颈骨折的诊治认识较为统一。对于Ⅰ型和Ⅱ型骨折,尽管存在基础疾病及麻醉、手术相关并发症的风险,但采用内固定手术可以避免长时间制动及骨折再移位风险,因此越来越多的骨科医师针对非移位的GardenⅠ型和Ⅱ型股骨颈骨折采用空心螺钉内固定。但临床实践证明,空心螺钉内固定仍存在一定失败率。Conn等研究375例采用内固定治疗的非移位股骨颈骨折患者的预后,发现有6.4%的不愈合率和4.0%的股骨头坏死率,且有7.7%的患者行二次手术并接受关节置换治疗[9]。本资料结果表明,GardenⅡ型在失败组中的比例明显高于成功组,且两组差异有统计学意义(P=0.033)。因此,GardenⅡ型的治疗可能更倾向于采用非空心螺钉内固定的关节置换。有研究表明,全髋关节置换术与空心螺钉固定患者的病死率无明显差异[10],而Harris功能评分明显高于空心螺钉治疗组[11]。BMD(T值)同样影响空心螺钉内固定手术的成功,在本资料中失败组BMD(T值)均值明显低于成功组,且差异有统计学意义。因此,建议当患者BMD(T值)<-3.0时,在不考虑其他因素的前提下,首选关节置换。这也表明老年患者治疗应更加重视骨密度的意义,且骨密度的测量对于术后抗骨质疏松的治疗也有指导意义,也更加符合中国骨质疏松性骨折诊疗指南的要求[12]。老年患者发生再骨折风险高,因此既往对侧髋部骨折或关节炎病史同样不可忽视,本资料中失败组此类患者比例明显高于成功组,且差异有统计学意义。对于此类患者,若选择空心螺钉内固定治疗,长时间制动或一旦手术失败,加上本来受限的对侧髋关节功能,将明显降低患者的生活质量,因此关节置换是更合适的选择,这也与Su等提出的观点相仿[13]。另外受伤至手术时间>2周者,其手术成功率也降低,当有其他基础疾病或并发伤时,在病情允许的情况下,应尽早行股骨颈骨折手术治疗。一旦预计2周内无法行手术治疗时,应更加注重贫血、糖尿病、高血压等疾病的管理,降低患者行关节置换术的风险。上述统计结果表明年龄和性别在影响空心螺钉内固定手术成功率上无明显影响。总之,对于无移位股骨颈骨折患者,若为GardenⅡ型,BMD(T值)表明严重骨质疏松状态,既往对侧髋部骨折或关节炎病史,受伤至手术时间>2周,以上情况存在时,空心螺钉内固定手术失败的风险将增高,髋关节置换可能是有效降低手术失败率的一种选择。

