益生菌对重症急性胰腺炎患者感染发生率的影响
王杨周,高艳芳,成亚东,王爱文,董鹏刚
(1.长治市人民医院重症医学科,山西 长治 046000;2.长治市人民医院普外科,山西 长治 046000)
重症急性胰腺炎(SAP)是一种急腹症,其起病急,并发症多,病情重,死亡率高。临床常见的致死原因为肠道菌群易位、内毒素血症及感染的“二次打击”[1-2]。大量研究证实肠内营养(EN)可以通过维护肠黏膜屏障的完整性,防止细菌易位,从而减少感染及胰腺坏死发生率[3-4]。益生菌制剂可以抑制肠道内致病菌生长,促进肠道蠕动,促进肠道内稳态的恢复[5]。本研究就肠内营养联合益生菌治疗对重症急性胰腺炎患者感染发生率的影响做进一步探讨。
1 资料与方法
1.1临床资料选取2013年11月~2017年11月在长治市人民医院重症医学科及普外科就诊的SAP病例共62例为研究对象,按照随机数据表法随机分为研究组(使用益生菌制剂)及对照组(未使用益生菌制剂),每组各31例,试验过程中剔除5例患者,其中3例放弃治疗,2例生存时间小于7 d。最终研究组共纳入病例28例,对照组29例。
1.2纳入标准诊断标准为2012年亚特兰大标准,急性胰腺炎的诊断需符合以下三个特征中的两个:①腹痛符合急性胰腺炎特征(急性持续、严重的上腹部疼痛常向背部放射);②血清脂肪酶活性(或淀粉酶活性)至少大于正常值上限3倍;③增强CT(CECT)、MRI(相对较少使用)或腹部超声发现有急性胰腺炎的特征性改变。分型符合重症急性胰腺炎标准:持续存在的(>48 h)器官衰竭和/或死亡。患者同意并签署知情同意书。
1.3方法入院后两组均给予补充血容量、纠正电解质酸碱紊乱、抑酸、抑制胰酶分泌、抗感染治疗等综合治疗,两组患者开始肠内营养时间均为入院24~72 h内,采用鼻胃管营养泵匀速泵入,初始泵注速度为20~30 ml/h,3~5 d后过渡至90~120 ml/h。研究组患者在肠内营养基础上同时胃管注入益生菌(双歧三联活菌胶囊,0.63 g/次,3次/d,贝飞达,国药准字69390S591),持续14 d。
1.4观察指标记录患者一般资料,APACHEⅡ评分,RANSON评分;记录感染发生率(肺部感染、血行感染、胰周感染、腹腔感染)、感染发生时间、体温正常时间、ICU住院日、住院病死率等临床指标。
1.5统计学方法使用SPSS 19.0软件进行统计学处理,计数资料以百分数和例数表示,组间比较采用χ2检验;计量资料采用“x±s”表示,组间比较采用t检验;以P<0.05为差异有统计学意义。
2 结果
2.1两组基础资料比较两组的年龄、性别比、APACHEⅡ评分、RANSON评分等比较差异无统计学意义,见表1。

表1 两组基础资料比较Table 1 Comparison of two groups of basic data
2.2两组感染指标的比较研究组感染发生率(χ2=5.62;P<0.05)明显小于对照组,体温正常时间(3.51±2.37)d明显小于对照组(12.93±6.21)d,差异有统计学意义(P<0.05)。其中研究组肺部感染3例、血行感染3例、胰周脓肿1例、腹腔感染1例,对照组肺部感染7例、血行感染5例、胰周脓肿3例、腹腔感染5例,比较其差异均无统计学意义。感染发生时间、ICU住院日、住院病死率差异均无统计学意义。死亡原因为感染、消化道出血、多器官功能障碍综合征,见表2。
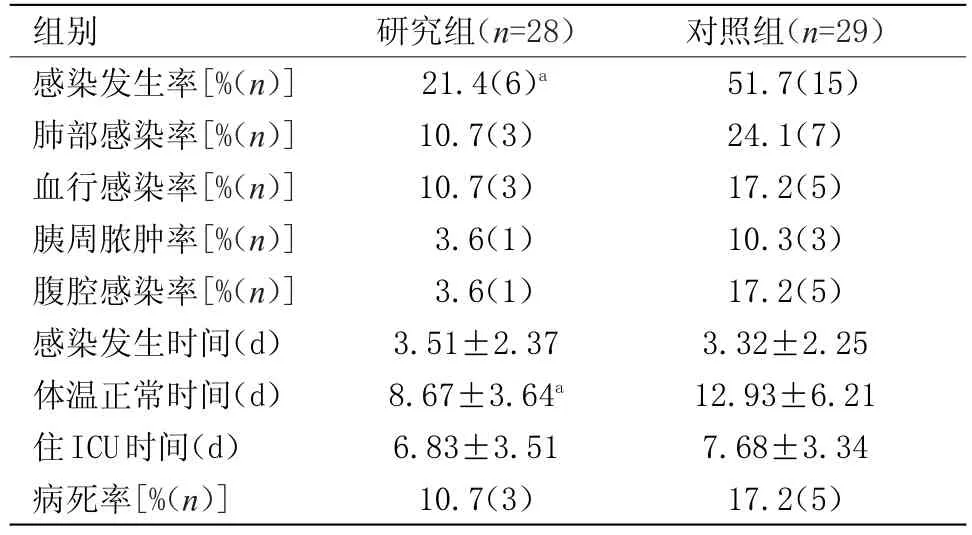
表2 两组感染指标比较Table 2 Comparison of two groups of infection indicators
3 讨论
胃肠道是人体最大的免疫器官,肠黏膜淋巴组织及肠道内浆细胞分泌型抗体SIgA对毒素、病毒有中和作用,同时可以直接作用于细菌,以及通过C3旁路途径激活补体系统,起到协同抗菌的作用[6]。人体的消化道菌群是由多种细菌、酵母菌、病毒和寄生虫组成的复杂的、微生物与消化道黏膜之间相互制约,相互依存,构成的一个巨大而复杂的微生态系统[7],当这个生态系统处于平衡时,这些微生物与宿主形成共生关系,参与宿主的能量代谢、免疫反应以及胃肠道屏障形成。这种平衡容易受到如饮食、气候、年龄、药物应用、疾病和生活方式等多方面的影响[8]。
SAP的全身炎症反应及免疫抑制常早期即引起胃肠功能衰竭[9],导致机体免疫平衡紊乱。抗生素的使用更进一步加重菌群失衡,之后肠道细菌易位的机率大大增加,容易引发全身性感染[10],早期肠内营养(EN)可维护肠道黏膜屏障的完整性,利于胃肠道功能恢复,减少感染的发生[11]。同时,有研究表明[12-13],益生菌作为微生态制剂可通过调节肠道黏膜表面微生物或酶的平衡,改善患者胃肠功能,促进机体免疫机能的恢复,降低肠黏膜通透性,减少感染发生[14-17]。本研究中,研究组感染发生率明显小于对照组(21.4 vs 51.7%;χ2=5.62;P<0.05),体温恢复正常时间明显小于对照组[(3.51±2.37)d vs(12.93±6.21)d],差异有统计学意义(P<0.05)。提示SAP患者早期肠内营养联合益生菌治疗可以减少感染的发生率,与以上研究结果一致。本研究中死亡病例共8例,其死亡原因的主要为感染(4例),其次为消化道出血(1例)、多器官功能障碍综合征(2例)、其他(1例)。局部感染率、住ICU时间及住院病死率研究组均较对照组降低,但差异无统计学意义,可能由于样本量较少导致,后续研究中继续扩大样本量,收集更多相关指标作比较或许可得出更具说服力的结果。
综上所述,SAP患者的常规综合治疗基础上,加用肠内营养联合益生菌制剂,可明显降低感染发生率,同时未见明显不良并发症增加。鉴于感染仍为SAP患者死亡的重要原因,益生菌作为一种低成本、易操作、副作用少的辅助治疗,应引起临床工作者的进一步重视。

