宫腔镜电切术与刮宫术对子宫内膜息肉患者月经期及经量的影响
刘 芸
(陕西省西安市东方医院 妇产科, 陕西 西安, 710043)
子宫内膜息肉是临床妇科中较为常见的一类良性病变,患者多会出现不同程度的经期前后阴道无规则出血、经期异常等症状[1], 且各类症状不具备特异性,因而出现误诊的可能性较大[2], 若治疗不及时还有癌变的潜在风险[3]。随着微创技术的发展,宫腔镜电切术已成为子宫内膜息肉的一线治疗手段。本研究对收治的100例患者进行分组研究,现报告如下。
1 资料与方法
1.1 一般资料
选取2015年3月—2017年7月本院收治的100例子宫内膜息肉患者,均排除阴道及其他宫颈疾病患者,无手术禁忌证。根据患者入院单双日的顺序将其分为观察组50例,年龄24~45岁,平均年龄(32.9±3.1)岁; 包括单发性息肉33例,多发性息肉17例; 对照组50例,年龄26~47岁,平均年龄(33.7±3.5)岁; 本研究经医院伦理会批准,患者均同意参与研究。2组基本指标无显著差异(P>0.05)。
1.2 方法
2组患者均于术前接受阴道分泌物、凝血功能、肝肾功能及血尿常规检查,并于月经干净后3~7 d内进行手术,月经量过多的患者可在术前给予相应的止血及抗感染治疗[4]。
对照组采用常规刮宫术治疗,根据被探测的宫腔深度,实施宫颈扩张及膨宫,借助宫腔镜使用刮匙取出息肉,并负压吸净宫腔。观察组患者采用宫腔镜电切术治疗: 术前24 h指导患者使用软化宫颈的药物[5-6], 并严格执行术前6 h禁食、禁饮,患者入室后将体位调整至膀胱截石位并对患者的外阴部位行常规消毒处理; 其次,探测患者的宫腔深度及方向,实施宫颈扩张,完成上述操作后将宫腔镜置入,于宫腔镜直视状态下对息肉基底部进行定位,对于无生育需求的患者,分别电切息肉及内膜功能层、肌层和基底层,对于有生育需求或年龄较小的患者只切至功能层; 完成各项操作过后对创面进行常规电凝止血处理,如果患者存在子宫收缩的情况,可给予缩宫素滴注治疗[7]。
1.3 评价指标
① 比较2组患者的手术时间及术中失血量。② 比较2组患者的治疗效果及3个月复发率。治愈: 患者接受治疗后,超声检测结果提示宫腔无异常回声,子宫内膜恢复正常且各类临床症状消失; 有效: 患者接受治疗后,超声结果提示宫腔无异常回声,子宫内膜及临床症状得到明显改善; 无效: 未达到上述2项标准。③ 比较2组患者治疗后的月经期及月经量。
1.4 统计学处理

2 结 果
观察组患者的手术时间及术中失血量均显著低于对照组(P<0.05), 见表1。治疗后,观察组总有效率为98.00%, 显著高于对照组的82.00%(P<0.05); 术后3个月复诊,观察组复发率4.00%, 显著低于对照组的14.00%(P<0.05), 见表2。随访资料显示,观察组患者的经期及月经量均显著低于对照组(P<0.05), 见表3。

表1 2组患者的手术相关指标比较
与对照组比较, *P<0.05。
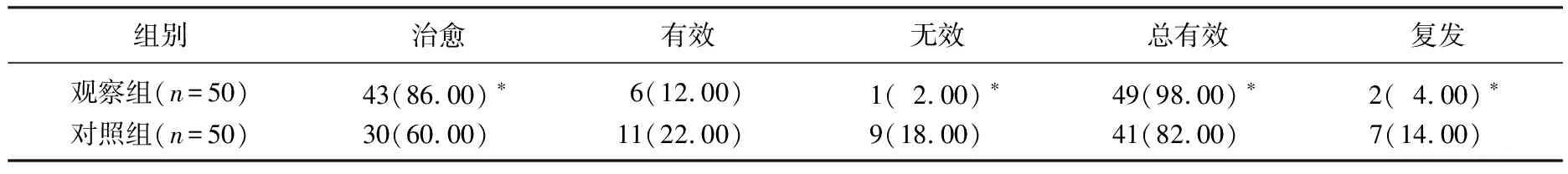
表2 2组患者的治疗有效率及复发率比较[n(%)]
与对照组比较, *P<0.05。

表3 2组患者的经期及月经量比较
与对照组比较, *P<0.05。
3 讨 论
子宫内膜息肉是临床上常见的一类妇科疾病,疾病的发生与激素和炎症因素有关,据权威数据[8]显示,在所有妇科疾病中子宫内膜息肉的发生率在25%左右,不仅会对患者的正常生活造成巨大影响,且有癌变的潜在可能。
从临床治疗的角度来看,随着腔镜技术的发展,宫腔镜现已成为子宫内膜息肉治疗的一线方法,借助宫腔镜能够帮助医师更为准确的掌握患者子宫内膜息肉的数量、形态及大小[9]; 宫腔镜下电切术和刮宫术均是临床上使用率较高的两种手术方式; 宫腔镜下刮宫术虽然具备微创手术的各类优点,但是手术操作要求相对较高,患者在手术后出现各类并发症的潜在风险性较大[10],如果在操作中存在刮宫不彻底的问题还会直接影响治疗效果,很容易造成疾病复发,从研究结果来看,对照组患者的疾病复发率为4.00%,显著高于观察组的4.00%(P<0.05),也从侧面反映了该手术方式的不足。
观察组患者所应用的宫腔镜电切术,借助宫腔镜能够对患者的宫腔进行彻底的观察,能够帮助医师发现实际病变情况,及时检出子宫内膜息肉,保证了手术操作的全面化[11]; 与对照组应用的宫腔镜刮宫术相比,宫腔镜电切术的手术方式更为简单,能够最大程度地减少各类不良事件的发生,同时也有利于控制手术时间和术中失血量,在推动患者术后康复方面也具有一定的优势,此外,宫腔镜电切术在切除病灶后不会影响患者的生育功能[12], 而且对患者的手术耐受性要求较低[13], 方便适用于各个年龄阶层的患者。本研究结果提示,观察组患者的手术时间为(11.89±2.57) min, 显著短于对照组的(18.75±3.39) min, 观察组术中失血量为(19.78±1.03) mL, 显著低于对照组的(30.12±2.71) mL (P<0.05), 反映了宫腔镜电切术较之宫腔镜刮宫术在操作及加快患者康复方面的优势。
由于经期延长及月经量增加是子宫内膜息肉患者的主要症状,同时也是影响患者正常生活的主要因素,因而研究结果还对两组患者治疗后的经期及月经量进行了对比。结果提示,观察组患者的月经周期低于对照组, 2组患者的月经量基本达到正常水平,但观察组在控制不规则阴道流血方面的成效更为彻底。

