基于损害控制的分期手术方案对多发伤合并不稳定骨盆骨折的疗效分析
陈福洪,廖 华,朱 静,何海山,李 晖,陈雪洁
不稳定骨盆骨折多发生于剧烈暴力损伤,常伴有颅脑、腰椎等合并伤,预后较差。近年来,随着外科急救技术的进步,不稳定骨盆骨折存活率得到显著改善,但仍未达到满意程度[1]。损害控制理念综合应用多学科方法,在控制病情进展基础上,进行手术或其他干预。既往研究显示损害控制理念用于肝脏和腹部创伤手术,能显著提高救治生存率[2-3],遂宁市中医院创伤骨科自2015年将损害控制理念用于临床以来,在改善不稳定骨盆骨折预后中获得一定效果。
临床资料
1 一般资料
回顾性分析2012年6月—2017年6月遂宁市中医院创伤骨科收治的80例不稳定性骨盆骨折患者,其中2012年6月—2014年12月42例为常规手术组,男性27例,女性15例;年龄34~53岁,平均45.1岁;Tile分型:B型29例,C型13例;致伤原因:道路交通伤25例,高处坠落伤11例,重物砸伤6例;ISS(23.1±8.2)分;合并伤:四肢骨折18例次,胸腰椎骨折11例次,颅脑损伤10例次,胸部损伤9例次,直肠会阴损伤6例次;合并2项及以上损伤者12例。2015年1月—2017年6月38例为分期手术组,男性26例,女性12例;年龄35~55岁,平均46.1岁;Tile分型:B型28例,C型10例;致伤原因:道路交通伤21例,高处坠落伤10例,重物砸伤7例;ISS(22.6±7.6)分;合并伤:四肢骨折16例次,胸腰椎骨折13例次,颅脑损伤10例次,胸部损伤7例次,直肠会阴损伤5例次,合并2项及以上损伤者13例。排除病例资料缺失者,两组患者性别、年龄、骨折分型、致伤原因、ISS评分及合并伤情况差异无统计学意义(P>0.05)。
2 治疗方法
2.1分期手术组 (1)抢救:入院后尽快建立静脉通道,保持呼吸道通畅,吸氧,积极抗感染和抗休克治疗。给予少量格林乳酸钠后进行止血,随后给予充足液体复苏,以平均动脉压≥60mmHg为复苏目标。联系相关科室处理合并伤,行Ⅰ期手术。开放性四肢骨折行早期清创、牵引并进行外固定,胸腰椎骨折行简单椎板减压内固定术,盆腔出血行髂内动脉结扎或填塞止血,颅脑损伤行开颅术,直肠尿道损伤给予造瘘或留置导尿管。(2)ICU治疗:积极纠正酸中毒和低体温,防止凝血功能紊乱。①加盖衣被,减少暴露,采用压缩空气热交换毯等保温设备,并使输液液体温度维持在38℃;②监测患者血液状态和凝血功能,根据血小板、红细胞悬液及血沉检测数据,调整输液制剂和输血计划;③动态监测患者呼吸频率,根据血气分析和血乳酸指数进行抗酸治疗。(3)确定性手术:待患者生命体征稳定后,34例行择期Ⅱ期切开复位内固定术,4例行外固定架持续固定。
2.2常规手术组 建立静脉通道,吸氧,进行对症处理,患者脱离生命危险后随即进行内固定术,需要急诊处理的合并伤一并手术,39例行切开复位内固定术,3例行外固定架持续固定。
3 观察指标
记录两组治疗期间并发症和病死率发生情况,两组入院时和确定性手术前PCT、T及pH变化情况。比较两组复位质量、PCT、体温、pH值,另观察手术相关指标,如入院至确定性手术时间、术中输血量、手术时间、住院时间、住院费用。手术时间和术中出血量均以急救Ⅰ期手术和确定性手术之和计算,出院时评估恢复效果,复位质量影像学评价按照Matta标准执
行[4]:优:X线片显示最大分离移位距离<4mm;良:≥4mm及<10mm;可:≥10mm及<20mm;差:≥20mm。
4 统计学分析
结 果
1 两组临床预后比较
治疗期间分期手术组发生并发症8例,发生率21.05%;死亡2例,1例因ARDS抢救无效死亡,1例肺部感染诱发DIC死亡。常规手术组并发症19例,发生率为45.24%;死亡7例,其中2例因ARDS抢救无效死亡,3例因深部感染诱发DIC死亡,另2例因伤势过重死于失血性休克。两组患者并发症发生率差异有统计学意义(P<0.05),病死率差异无统计学意义(P>0.05)。见表1。
2 两组术后恢复情况比较
分期手术组患者出院时恢复优良率显著高于常规手术组(P<0.05)。见表2。
3 两组凝血功能、体温及酸碱水平指标比较
确定性手术前两组患者PCT、体温及pH水平较入院时均得到显著改善(P<0.05),分期手术组较常规手术组改善效果更为显著(P<0.05)。见表3。
4 两组手术和住院情况比较
分期手术组患者入院至确定性手术时间显著长于常规手术组(P<0.05),手术时间和术中输血量显著低于常规手术组(P<0.05)。两组住院时间和住院费用差异无统计学意义(P>0.05)。见表4。
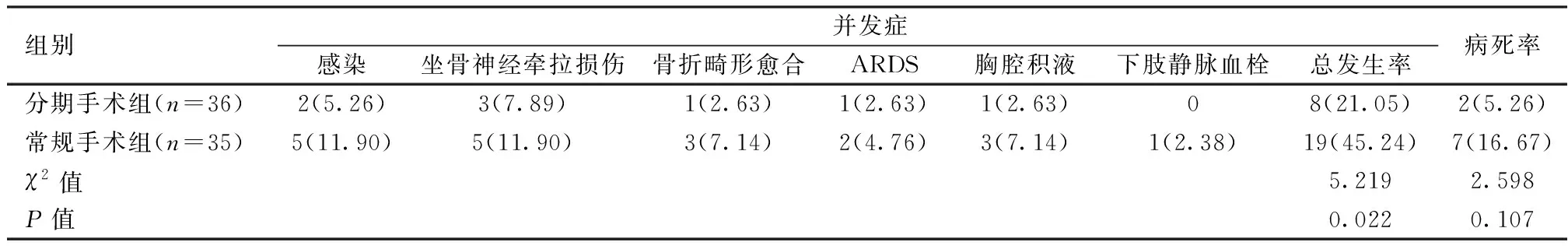
表1 两组临床预后比较[n(%)]

表2 两组术后骨折恢复情况比较[n(%)]

表3 两组凝血功能、体温及酸碱水平指标比较
与入院时比较:*P<0.05

表4 两组手术和住院情况比较
讨 论
损害控制理论主张对于剧烈暴力引起的损伤应注重尽早控制出血,避免继发感染,同时积极处理合并伤[5],防止多功能脏器衰竭和DIC,提高抢救成功率的同时,为二次处理创造条件。有学者明确指出[6]病死率与救治时间呈正相关性。本研究中纳入对象均为不稳定骨盆骨折,且均合并各种合并伤。根据损害控制理论,在手术第一阶段以控制大出血和处理合并伤为主,避免失血性休克和多功能脏器衰竭等不良预后。研究结果也显示,分期手术组出血量较常规手术组显著降低,且病死率低于常规手术组,但两组差异无统计学意义,可能与样本量少有关。另外,低体温、代谢性酸中毒及凝血功能障碍是导致不稳定骨盆骨折不良预后的“致死三联征”,纠正酸中毒和凝血功能障碍对改善预后具有重要价值[7]。损害控制理论抢救成功后注重纠正“致死三联征”,为患者接受Ⅱ期手术提供稳定的内环境。肖虹等[8]也认为遵循损害控制原则,对合并伤进行早期处理,并纠正酸中毒能减轻致命性脑损伤,减少Ⅱ期手术对机体造成的二次打击,与本文结论相似。
PCT是降钙素的前肽物质,在发生组织损伤和微循环障碍后,PCT分泌增加,既往研究还发现PCT与凝血功能呈显著相关性,能作为预测DIC的独立危险因子[9]。本研究显示确定性手术前分期手术组PCT、体温及pH水平显著优于常规手术组和入院时,提示损害控制原则的应用能改善患者手术时全身情况,这为Ⅱ期手术提供了有利条件。伤后24h是不稳定骨盆骨折后死亡的高发期[10-11],本研究在抢救成功后,在第二阶段以纠正酸中毒和凝血功能紊乱为主,虽然延迟了解剖复位时间,可能对骨折复位质量产生一定影响,但在损害控制理论指导下,充足的ICU治疗为患者Ⅱ期手术提供了稳定的内环境,这对减少术后并发症具有重要意义,不仅不影响骨折愈合,还有助于改善复位质量。研究结果也显示,分期手术组术后并发症显著低于常规手术组,且术后患者恢复优良率显著优于常规手术组,提示损害控制理念的应用对提高手术疗效具有一定应用价值。
本研究进一步分析两组手术和住院情况,发现分期手术组输血量和手术时间均低于常规手术组,这可能与损害控制
理念的应用改善患者全身情况、减小手术操作难度有关。另外,两组患者住院时间和费用差异无统计学意义,提示虽然损害控制理念延长术前准备时间,但并不显著增加总体治疗时间,提示损害控制理念并不增加患者经济负担,这可能是因术后患者并发症少、恢复快,缩短了术后住院时间所致。
综上,基于损害控制理念的分期手术方案较传统常规手术方案在提高患者生存率、减少并发症方面更具优势,有助于术后早期康复。
参考文献:
[1] 刘莹松,张劲松,刘家国,等.骶髂螺钉治疗不稳定型骨盆骨折的疗效分析[J].创伤外科杂志,2013,15(2):119-122.
[2] 储文军,马大喜,朱建华,等.损伤控制性手术在严重肝脏外伤中的应用价值[J].肝胆胰外科杂志,2012,24(4):275-277.
[3] 尤建权,钱海鑫,戴佳文,等.损伤控制外科在严重腹部创伤中的应用[J].中华急诊医学杂志,2014,23(4):443-445.
[4] 韦新宁,吴福燚,罗佳龙,等.不稳定骨盆骨折的手术内固定治疗[J].现代中西医结合杂志,2012,21(7):723-725.
[5] 宫晨,林阳,李昆朋,等.损伤控制性手术在边界型严重多发性骨折治疗中的应用[J].中华创伤杂志,2012,28(11):1022-1025.
[6] 刘磊,陈伟,孙家元,等.损伤控制骨科在不稳定骨盆骨折治疗中的应用[J].中华创伤杂志,2013,29(1):6-9.
[7] 黄强,杨洋,魏安卿,等.损伤控制性复苏对创伤性凝血障碍的影响[J].中国急救医学,2013,33(10):901-903.
[8] 肖虹,黄警锐,胡唏,等.损伤控制性手术在178例以重型颅脑损伤为主的多发伤中的应用[J].第三军医大学学报,2012,34(19):2012-2015.
[9] 曲远青,刘涛,刘媛,等.不同病程的细菌性炎症患者中降钙素原与凝血功能指标的相关性分析[J].免疫学杂志,2015,16(5):417-420.
[10] Heetveld MJ,Harris I,Schlaphoff G,et al.Guidelines for the management of haemodynamically unstable pelvic fracture patients[J].Ann J Surg,2015,74(7):520-529.
[11] 应凯,迟晓飞,王文辉.骨盆前外固定术在不稳定性骨盆骨折治疗中的应用效果观察[J].山东医药,2015,22(6):89-90.

