模拟与临床相结合的喉罩置入通气的教学体会
王丽君
维持气道,保证患者麻醉手术中的正常通气是麻醉医生的重要职责,根据需要,其手段包括面罩吸氧、插入口咽通气导管、气管插管等措施。喉罩通气作为一种新的通气模式,因具有使用简单、刺激及损伤小、误插管发生率低、避免声带损伤、可用于紧急气道的处理等优点,其技术在临床应用已取得了很大的进展,应用范围越来越广[1-3]。目前认为,喉罩是应用于全麻手术中,建立安全气道的有效手段。喉罩的使用过程包括:不同型号的选择、置入、通气效果的评判、固定防止移位等关键步骤和技术要点[4-7],因此,培养规培医生掌握喉罩置入通气这项技术对他们临床麻醉技能的提高具有重要意义,同时也是提高病房医生抢救时迅速建立气道能力的有效手段。本研究对模拟与临床相结合的喉罩置入通气带教进行了探讨,现介绍如下。
1 资料与方法
1.1 培训对象
随机选择2016年1月—2017年12月在我院麻醉科参加住院医师规范化培训的医生40名,分为两组,模拟组和非模拟组,每组20例。所有规培医生掌握喉镜下气管插管,但均未接受过喉罩置入通气的相关培训。
1.2 培训方法
非模拟组采用临床常规的培训方法,即首先由带教老师一边讲解一边在患者身上演示喉罩置入通气,经过两次示教以后,规培医生在带教老师指导下实施临床操作;模拟组,首先在与正常人几乎等大的上呼吸道矢状面解剖图上对喉罩置入通气过程讲解,并在该矢状面解剖图上多次模拟喉罩置入通气过程,然后再继续予以非模拟组采用的临床常规的培训方法。上呼吸道矢状面解剖图如图1和图2所示。
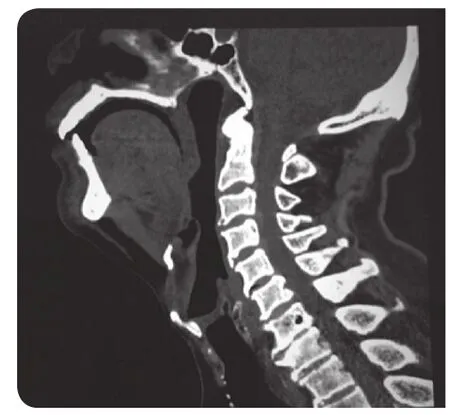
图1 上呼吸道矢状面解剖图
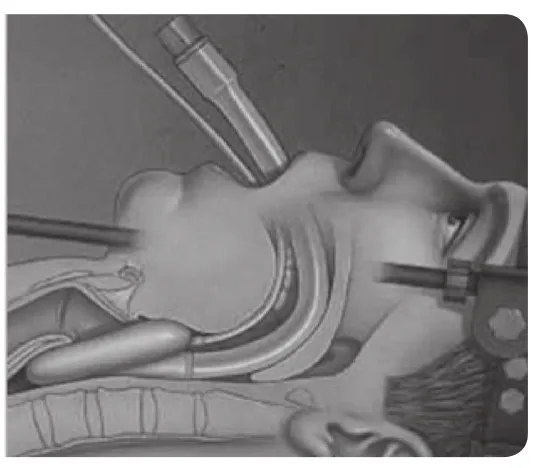
图2 喉罩置入示意图
1.3 临床喉罩置入通气实践过程
选择张口度>3 cm、Mallampati分级Ⅰ级或Ⅱ级患者,排除标准:喉部解剖结构异常,颈部过度肥胖,有困难插管史者。其中男性患者选择 ID 4号或5号喉罩,女性患者选择 ID 3号或4号喉罩。患者去枕平卧,麻醉诱导前充分润滑喉罩,均采用盲插法,将喉罩顶向硬颚方向,同时将喉罩向下滑入至咽下部,推送遇到阻力后固定导管外端,套囊注气(<60 cmH2O),可见导管自动向外退出约1.5 cm,最后胶带固定导管。记录喉罩置入开始时间和结束时间,以及置入成功率。置管两次不成功即算不成功,改为带教老师亲自完成喉罩置入。
1.4 统计学分析
采用SPSS17.0统计软件行统计学分析,计量资料以(均数±标准差)表示,组间比较采用t检验。计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
模拟组喉罩置入时间短于非模拟组(P<0.05),且喉罩置入成功率高于非模拟组(P<0.05),见表1所示。
表1 两组患者插管时间(±s)、插管成功率(%)的比较

表1 两组患者插管时间(±s)、插管成功率(%)的比较
注:与非模拟组相比,aP<0.05
模拟组 20 21.3±7.5a 80a非模拟组 20 28.8±9.3 45 P值 - 0.001 0.022
3 讨论
临床技能的培训,既往大部分内容都是在上级医生或带教老师的指导下在患者身上进行,显然,其带教方式和教学手段往往受限于伦理的要求准则,对于带教老师和接受培训的年轻医生来说其效果往往不甚理想。
临床模拟训练是目前医学生理想的临床技能培训方式之一,其内容包括:利用模拟技术制造出与患者解剖和生理结构基本一致的模拟道具以及临床场景的模拟,以代替临床患者进行医学临床教学和技术操作的教学方法[8]。许多麻醉技能与患者生命安全密切相关,因此,从临床麻醉技能的教学和带教需求来说,为了达到培训者熟练掌握,这些技能需要反复操作和练习,显然,临床技能模拟训练可以提供这样的需求,不仅可以使学生熟悉临床技能操作的流程和要领,还可以纠正学生在操作中出现的错误以降低今后在实际操作时发生错误的几率,为实际操作打下坚实的基础[9-11]。本研究显示,与非模拟组相比,模拟组培训者喉罩置入的成功率较高,时间较短,其结果表明,模拟组的带教效果好于非模拟组。
喉罩是安置于上呼吸道的一种人工气道。喉罩的气囊可封闭喉腔,气体通过喉腔进入气管内,目前临床应用该技术的目的是为建立人工呼吸道增添另一条呼吸道控制的途径[6,7,12]。模拟喉罩置入通气的前提是需要准备与患者解剖结构和大小近似的患者上呼吸道矢状面解剖图,应用体会:(1)临床资料收集,本研究组已经收集了数百个患者的矢状面解剖图;(2)若患者已具有头颈部检查的CT资料,则予以三维重建(重建参数为,层厚1.25 mm,重建间隔1.25 mm;扫描范围包含鼻咽顶部至第5颈椎这一区域; 3D-CT重建处理采用容积重建(volume rendering,VR)技术以切牙孔和寰椎前结节连线为基准线对上呼吸道进行矢状面重建),获得的矢状面解剖图像按照人体实际尺寸以1∶1的比例打印。本院所有患者资料的来源均由美国通用电气公司的16排螺旋 CT LIGHT speed pro16h或宝石 CT Discovery CT 750 HD 进行头颈部CT平扫获得。此外,本研究认为,该项技术的理解和熟练掌握还取决于带教者和下级医生对正常人体咽喉部解剖结构的熟悉和理解程度。为此,本次研究设计带教流程分为四步骤:(1)咽喉部结构的解剖图的认真解读;(2)带教者亲自模拟操作示教;(3)下级医生实际模拟操作;(4)根据操作体验进行讨论。
综上所述,麻醉专业具有其特殊性,其中许多临床操作都关系到患者的安全,其带教方式和教学手段往往受限于伦理的要求准则。为提高带教效果,临床模拟训练是很好的选择。利用患者上呼吸道矢状面解剖图进行喉罩置入通气的模拟训练,让带教者和培训者在上临床前即可进行反复操作和练习,对熟练掌握该项临床技能和操作效果理想。
[1]于布为,吴新民,左明章,等. 困难气道管理指南[J]. 临床麻醉学杂志,2013,29(1):93-98.
[2]郑俊奕,王可佳,罗艳霞,等. 从事困难气道管理培训7年体会[J]. 卫生职业教育,2016,34(17):139-140.
[3]左明章,闫春伶. 困难气道管理新进展[J]. 北京医学,2016,38(6):499-500.
[4]杨冬,邓晓明,郅娟,等. 三种插管型喉罩在预测重度困难气道管理中的应用 [J]. 临床麻醉学杂志,2015,31(1):42-46.
[5]Banerjee G,Jain D,Bala I,et al. Comparison of the proseal laryngeal mask airway with the I-Gel™ in the different head-andneck positions in anaesthetised paralysed children:A randomised controlled trial[J]. Indian J Anaesth,2018,62(2):103-108.
[6]Tan LZ,Tan DJ,Seet E. Laryngeal mask airway protector™ :Advanced uses for laparoscopic cholecystectomies[J]. Indian J Anaesth,2017,61(8):673-675.
[7]Ruetzler K,Guzzella SE,Tscholl DW,et al. Blind Intubation through Self-pressurized,Disposable Supraglottic Airway Laryngeal Intubation Masks:An International,Multicenter,Prospective Cohort Study[J]. Anesthesiology,2017,127(2):307-316.
[8]张毅,余永胜,王洁玲,等. 医学本科生腰椎穿刺模拟训练学习曲线研究 [J]. 中华全科医学,2016,14(1):140-143.
[9]Green R,Curry N. Simulation training improves clinical knowledge of major haemorrhage management in foundation year doctors[J].Transfus Med,2014,24(6):379-384.
[10]Vuk J,Anders ME,Mercado CC,et al. Impact of simulation training on self-efficacy of outpatient health care providers to use electronic health records[J]. Int J Med Inform,2015,84(6):423-429.
[11]王玺,张凯,刘华,等. 医学生腔镜模拟训练的时效研究与影响因素分析 [J]. 中国高等医学教育,2016(12):87-88.
[12]Hesameddin Modir,Esmail Moshiri,M.D,Bijan Yazdi,et al. Comparing the efficacy and safety of laryngeal mask airway,streamlined liner of the pharyngeal airway and I-gel following tracheal extubation[J]. Med Gas Res,2018,7(4):241-246.

