乳腺癌腋窝淋巴结转移的超声声像特点及诊断分析
孔繁云,何勇
(海南省海口市第三人民医院 1.超声科 2.外科, 海南 海口571100)
乳腺癌是临床常见的恶性肿瘤,以乳房肿块、乳头溢乳、淋巴结肿大为主要临床病症,且易发生淋巴结转移,最常侵犯的地方为腋窝淋巴结[1]。手术是治疗该疾病的重要措施,腋窝淋巴结清扫术作为常规术式,能够彻底清扫淋巴结,切除病灶区域,但术前诊断患者腋窝淋巴结是否存在转移对患者病情的评估具有重要作用。 病理检查是诊断乳腺癌是否发生腋窝淋巴结转移的金标准,但该方式属于有创性,不适合所有患者。随着医学科技的不断发展,超声作为一种无创检查方式已应用在临床诊断中,能够检查出浅到2 mm、深到5 mm的淋巴结,具有较高的敏感性与特异性,对术前乳腺癌是否出现淋巴结转移具有良好的诊断价值[2]。本研究对我院167例行乳腺癌根治术的乳腺癌患者均在术前行B超检查,并以术后病理结果为诊断金标准,分析乳腺癌腋窝淋巴结转移的超声声像特征及诊断价值,报道如下。
1 资料与方法
1.1 一般资料
选取我院拟实施乳腺癌根治手术的167例乳腺癌患者作为研究对象,收治时间2014年1月—2016年12月,年龄35~67岁,平均(53.5±9.2)岁。术后病理学类型:浸润性导管癌130例,导管原位癌28例,浸润性小叶癌9例;组织学分级[3]:I级43例,II级69例,III级55例;原发肿瘤分期:Tis期23例,T1期57例,T2期55例,T3期32例;确诊乳腺癌腋窝淋巴结转移的患者有82例。
1.2 纳入排除标准
1.2.1 纳入标准 ⑴ 乳腺癌的诊断参考《外科学》人民卫生出版社第八版中的标准[4];⑵ 患者术前在本院接受手术治疗,术前接受超声、乳腺钼靶或MRI检测;⑶ 在本院接受乳腺癌根治手术;⑷ 患者的影像学资料完整。
1.2.2 排除标准 ⑴ 未经病理学证实的乳腺癌患者;⑵ 复发转移性乳腺癌;⑶ 合并重症感染性疾病;⑷ 伴有血液系统疾病。
1.3 超声检查方法
所有患者保持平卧位,患侧手臂上举,充分暴露腋窝,使用Phillips HDI 5000彩色多普勒超声成像仪,设置探头频率为8~9 MHZ,采用直接扫查法,仔细检查腋窝淋巴结是否肿大,淋巴结大小、形状、边界、内部回声、血流信号等特征。
1.4 手术及病理学检查
所有患者保持仰卧位,常规气管插管全麻,将已配制脂肪肿胀液分多点多层次注入腋窝,约20 min后在两乳头连线与患侧腋中线交叉处行8 mm切口,设置10 mm trocar,常规建立气腹,维持压力为8~10 mmHg(1 mmHg=0.133 kPa),在侧乳晕外缘、背阔肌前缘行4mm切口,设置5 mm torcar,分离皮下、胸壁组织至胸大肌与胸小肌外侧缘,明确腋静脉,将其细小属支与淋巴管分支均切断,充分暴露肋间臂神经、胸背神经、胸长神经,彻底清除其淋巴脂肪组织,进行淋巴结清扫。术后对已转移淋巴结与正常淋巴结进行常规HE染色,在光镜对比观察其组织结构变化与血管分布状况,并对乳腺癌患者行改良根治术。
1.5 统计学处理
统计软件采用SPSS 16.0,采用均数±标准差(±s)进行统计描述,组间比较采用t检验,计数资料组间比较采用χ2检验;P<0.05表示差异具有统计学意义。
2 结 果
2.1 乳腺癌患者发生腋窝淋巴结转移的超声声像特征
发生腋窝淋巴结转移的有82例患者,其边界不清、内部回声不均匀、淋巴结内血流信号丰富、具有微小钙化灶、纵横径之比<1.5的检出率均显著的高于未发生腋窝淋巴结转移的乳腺癌患者,差异均具有统计学意义(P<0.01) (表1)(图1)。
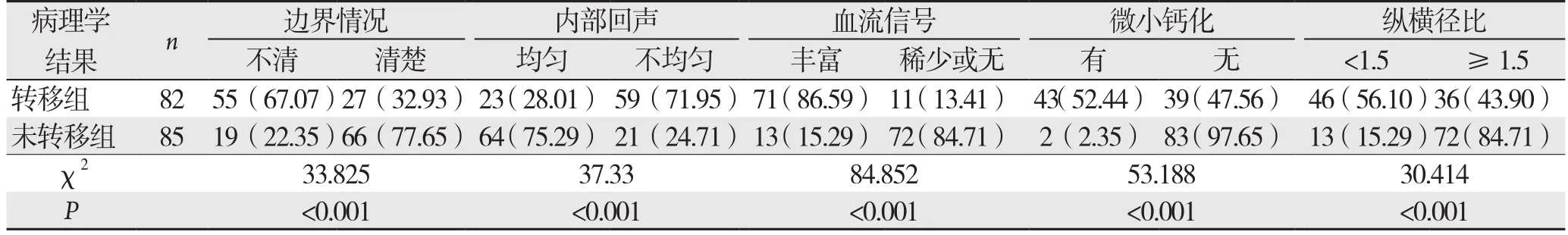
表1 乳腺癌患者发生腋窝淋巴结转移的超声声像特征[n(%)]
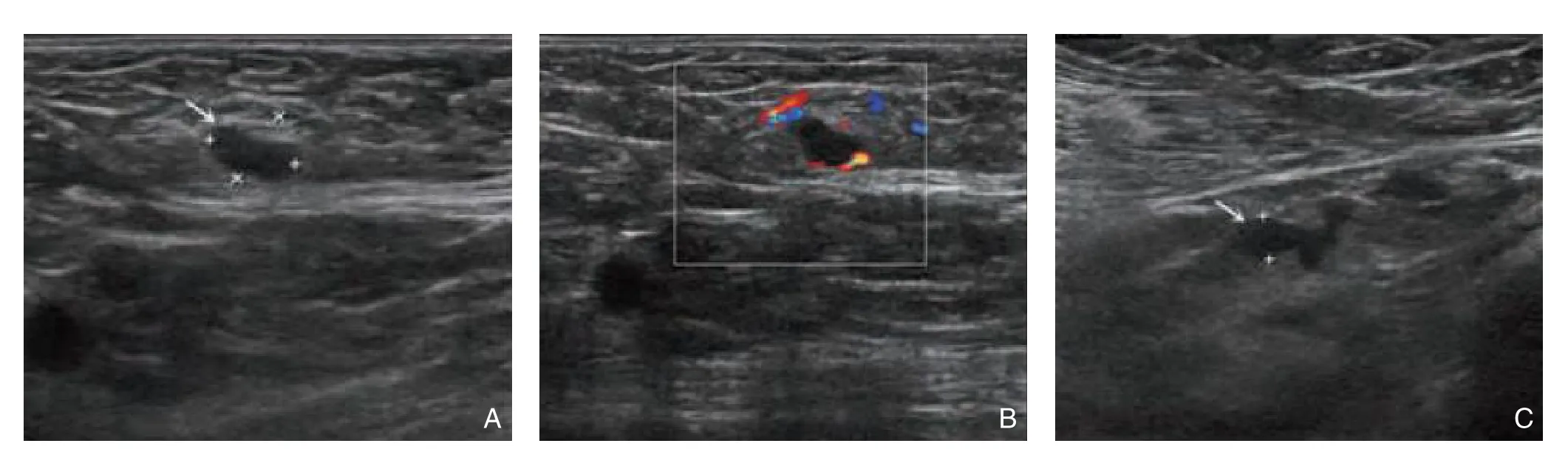
图1 患者超声影像图 A:发生腋窝淋巴结转移阳性,纵横径比较<1.5;B:转移淋巴结血流信号较丰富,呈周围型分布;C:腋窝转移淋巴结,呈不规则外形,边界不清
2.2 乳腺癌患者发生腋窝淋巴结转移的血流阻力指数
发生腋窝淋巴结转移患者的血流阻力指数显著的低于未发生腋窝淋巴结转移的患者(P<0.05)(表2)。
2.3 超声诊断乳腺癌患者发生腋窝淋巴结转移的临床价值
超声诊断发生腋窝淋巴结转移患者的敏感性为74.39%、特异性为88.24%、漏诊率为25.61%、误诊率为11.76%(表3)。
表2 乳腺癌患者发生腋窝淋巴结转移的血流阻力指数(±s)

表2 乳腺癌患者发生腋窝淋巴结转移的血流阻力指数(±s)
病理学结果 n 阻力指数 t P转移组 82 0.59±0.09 12.85 <0.001未转移组 85 0.75±0.07
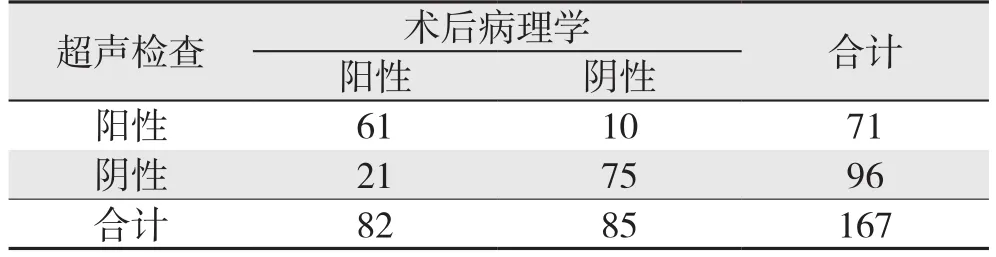
表3 超声诊断乳腺癌患者发生腋窝淋巴结转移的临床价值
3 讨 论
乳腺癌作为女性常见恶性肿瘤,发病率约为7%~10%,对患者的生活质量造成严重威胁。乳腺癌后期常发生淋巴结转移,腋窝是首发转移部位[5]。外科手术是治疗乳腺癌的常规方式,但患者出现淋巴结转移,对临床分期、手术方案的选择、淋巴结清扫范围、治疗效果均产生显著影响[6]。腋窝淋巴结清扫术是乳腺癌的标准治疗,能够彻底清扫淋巴结,控制淋巴结转移状况,但腋窝无淋巴结转移者术后易于诱发淋巴结水肿、切口感染、血肿等并发症,对改善预后无效果[7]。因此,早期诊断乳腺癌腋窝是否发生淋巴结转移,并及时切除病灶对改善患者预后具有重要作用。病理学检查是判断腋窝淋巴结转移的金标准,但该方式为有创性,患者接受程度不高;病灶触诊虽然为常规方式,但检查的误诊率、漏诊率较高,准确性较低[8-9]。因此,寻找一种简单易行的检查方式,已成为乳腺癌腋窝淋巴结转移治疗的关键。
随着影像学技术的不断发展,B超具有操作简单、无创、经济、三维立体显示、低辐射、检出率高等特征,已广泛应用在淋巴结诊断中,为淋巴结是否转移提供了全面的诊断信息[10-11]。超声作为一种辅助医疗检查方式,在术前能够判断乳腺癌患者是否发生腋窝淋巴结转移,对手术方式的选择、术中清扫淋巴结范围、治疗效果均具有重要作用[12-13]。本研究中发生腋窝淋巴结转移的有82例患者,其边界不清、内部回声不均匀、淋巴结内血流信号丰富、具有微小钙化灶、纵横径之比<1.5的检出率均显著的高于未发生腋窝淋巴结转移的乳腺癌患者,差异均具有统计学意义(P<0.05),这佐证了上述分析,同时也提示超声检查具有特异性超声征象,利用超声声像图参数预测淋巴结,判断肿块的良恶性,利于鉴别腋窝淋巴结是否发生转移。
B超是判断淋巴结转移的重要方式,利用人体对超声波的反射,经计算机图像化处理,能够观察淋巴结数量、大小、形态、回声、血流状况,能够准确判断患者腋窝淋巴结转移状态,对腋窝淋巴结进行准确分期[14-15]。本研究发现,发生腋窝淋巴结转移患者的血流阻力指数显著的低于未发生腋窝淋巴结转移的患者(P<0.05),其原因为癌细胞的广泛浸润所致腋窝淋巴结转移,形成大量新生血管,增大毛细血管的血流信号强度。
为进一步明确超声在乳腺癌中的诊断价值,本研究分析其检测指标,结果显示,超声诊断发生腋窝淋巴结转移患者的敏感性为74.39%、特异性为88.24%、漏诊率为25.61%、误诊率为11.76%,这说明B超具有较高的敏感性、特异性与准确率,可以为临床诊断乳腺癌腋窝淋巴结转移提供可靠、有效的影像学依据。
本研究的创新性在于突破传统的创伤性病理学检查,采用超声影像学,通过腋窝淋巴结转移超声声像特征、血流阻力指数等多方面的检测数据,证实B超在乳腺癌腋窝淋巴结转移中的显著诊断价值。但因样本量有限,研究结果存在局限性,有待于加大样本深入探究。
综上所述,乳腺癌腋窝淋巴结转移阳性的超声声像特征与阴性淋巴结具有显著的差异,利用超声作为早期诊断手段具有较高的临床实用价值,值得临床应用与发展。
[1]Xiao M,Yang S,Meng F,et al.LAPTM4B Predicts Axillary Lymph Node Metastasis in Breast Cancer and Promotes Breast Cancer Cell Aggressiveness in Vitro[J].Cell Physiol Biochem,2017,41(3):1072–1082.doi: 10.1159/000464115.
[2]余丽惠,罗葆明.超声诊断乳腺癌腋窝淋巴结转移研究进展[J].中国医学影像技术,2015,31(5):793–796.Yu LH,Luo BM.Progresses of ultrasound diagnosis of axillary lymph node metastasis in patients with breast cancer[J].Chinese Journal of Medical Imaging Technology,2015,31(5):793–796.
[3]谭艳娟,包凌云,黄安茜,等.乳腺恶性肿瘤冠状面汇聚征与临床病理学相关因素分析[J].中国超声医学杂志,2015,31(7):587–589.Tan YJ,Bao LY,Huang AQ,et al.The Relationship between the Retraction Phenomenon on Coronal Plane and Clinical Pathological Characteristics in Breast Carcinoma Patients[J].Chinese Journal of Ultrasound in Medicine,2015,31(7):587–589.
[4]邓淼,刘江波,张婷,等.乳腺癌腋窝淋巴结状态与分子病理特征的关系及临床意义[J].实用医学杂志,2016,32(12):1962–1965.doi:10.3969/j.issn.1006–5725.2016.12.020.Deng M,Liu JB,Zhang T,et al.Relation of axillary lymph node status and molecular indexes in breast cancer and its significance[J].The Journal of Practical Medicine,2016,32(12):1962–1965.doi:10.3969/j.issn.1006–5725.2016.12.020.
[5]江涛,周爱云,徐盼.超声弹性成像对乳腺癌患者腋窝淋巴结良恶性诊断的Meta分析[J].中国介入影像与治疗学,2016,13(11):697–700.Jiang T,Zhou AY,Xu P.Elastography for differentiation of benign and malignant axillary lymph nodes in breast cancer patients:Meta-analysis[J].Chinese Journal of Interventional Imaging and Therapy,2016,13(11):697–700.
[6]Zhang J.Progress in the Research on the Relationship between Infection with Human Papillomavirus and Tumorigenesis[J].Infection International:Electronic Edition,2016,5(4):99–104.doi:10.1515/ii-2017–0138.
[7]毕世玥,张群霞,冉海涛.超声诊断乳腺癌腋淋巴结转移研究进展[J].中国医学影像技术,2015,31(9):1430–1433.Bi SY,Zhang QX,Ran HT.Advances of ultrasound techniques in diagnosing metastatic axillary lymph nodes of breast cancer[J].Chinese Journal of Medical Imaging Technology,2015,31(9):1430–1433.
[8]郭凤娟,陈翠京,范雪,等.常规超声与弹性成像在乳腺癌腋窝淋巴结鉴别诊断中的价值[J].中国现代医学杂志,2017,27(14):75–79.doi:10.3969/j.issn.1005–8982.2017.14.016.Guo FJ,Chen CJ,Fan X,et al.Value of conventional ultrasonography and elastography in diagnosis of axillary lymph nodes in breast cancer patients[J].China Journal of Modern Medicine,2017,27(14):75–79.doi:10.3969/j.issn.1005–8982.2017.14.016.
[9]时兆婷,乐坚,陈雅玲,等.浸润性乳腺癌超声征象与腋下淋巴结转移的相关性研究[J].中华超声影像学杂志,2017,26(5):424–429.doi:10.3760/cma.j.issn.1004–4477.2017.05.012.Shi ZT,Le J,Chen YL,et al.The correlation study between greyscale ultrasonography of invasive breast cancer and axillary lymph node involvement[J].Chinese Journal of Ultrasonography,2017,26(5):424–429.doi:10.3760/cma.j.issn.1004–4477.2017.05.012.
[10]常振宇,白玲,唐英,等.早期乳腺癌无创腋窝淋巴结分期的临床初步观察[J].军事医学,2016,40(9):759–763.doi:10.7644/j.issn.1674–9960.2016.09.016.Chang ZN,Bai L,Tang Y,et al.Noninvasive axillary lymph node staging for early-stage breast cancer by ultrasound examination:a preliminary clinical study[J].Military Medical Sciences,2016,40(9):759–763.doi:10.7644/j.issn.1674–9960.2016.09.016.
[11]纪岩磊,韩真,马恒敏,等.超声弹性成像对乳腺癌腋窝淋巴结诊断价值的探讨[J].中华肿瘤防治杂志,2016,23(16):1081–1084.doi:10.3969/j.issn.1673–5269.2016.16.007.Ji YL,Han Z,Ma HM,et al.Conventional ultrasound combined ultrasound elastography in differentiating reactive and metastatic axillary lymph nodes in breast cancer[J].Chinese Journal of Cancer Prevention and Treatment,2016,23(16):1081–1084.doi:10.3969/j.issn.1673–5269.2016.16.007.
[12]霍雷军,吴坤河,张宴,等.超声引导下细针抽吸细胞学在诊断乳腺癌腋窝淋巴结转移中的应用[J].广东医学,2016,37(z2):110–113.Huo LJ,Wu KH,Zhang Y,et al.Application of ultrasound-guidedfine needle aspiration histology in diagnosis of axillary lymph node metastasis of breast cancer[J].Guangdong Medical Journal,2016,37(z2):110–113.
[13]乐坚,柳光宇,陈敏,等.专项超声对早期乳腺癌腋下淋巴结的评估价值[J].中华超声影像学杂志,2015,24(1):60–63.doi:10.3760/cma.j.issn.1004–4477.2015.01.015.Le J,Liu GY,Chen M,et al.Diagnosis performance of post biopsy ultrasound for axillary lymph node of clinically node negative breast cancer[J].Chinese Journal of Ultrasonography,2015,24(1):60–63.doi:10.3760/cma.j.issn.1004–4477.2015.01.015.
[14]赵一博,白玲,唐英,等.超声引导腋窝淋巴结穿刺活检在诊断乳腺癌腋窝淋巴结转移中的临床价值研究[J].军事医学,2015,39(7):541–545.doi:10.7644/j.issn.1674–9960.2015.07.012.Zhao YB,Bai L,Tang Y,et al.Clinical value of ultrasound-guided core needle biopsy for detecting axillary lymph node metastasis in breast cancer[J].Military Medical Sciences,2015,39(7):541–545.doi:10.7644/j.issn.1674–9960.2015.07.012.
[15]孔祥崇,程文,郭存丽,等.乳腺癌腋窝淋巴结声像图联合免疫组织化学与淋巴结转移的相关性研究[J].中国癌症杂志,2016,26(2):155–160.doi:10.3969/j.issn.1007–3969.2016.02.007.Kong XC,Cheng W,Guo CL,et al.Correlation between axillary lymph node metastases and ultrasonographic characteristics of axillary lymph node combined with immunohistochemistry in breast cancer patients[J].China Oncology,2016,26(2):155–160.doi:10.3969/j.issn.1007–3969.2016.02.007.

