青年脑出血患者135例的临床及预后分析*
朱莹莹,汪青松,管叶明(安徽医科大学解放军临床学院/解放军第一〇五医院神经内科,安徽合肥230000)
脑出血是指非创伤性原发性的脑实质内出血,其具有发病率高、病死率高、致残率高及复发率高等特点,已成为危害人类生命健康的疾病之一。随着疾病的年轻化,青年脑出血的发病率逐渐升高[1],虽不及老年人的发病率,但其已成为青年人致残、死亡及抑郁的重要原因之一。本研究对135例青年脑出血患者的临床资料进行分析,现报道如下。
1 资料与方法
1.1 一般资料 选取2011年1月至2016年5月在本院神经内科住院、年龄为45岁以下的脑出血患者135例,其中男 90例(66.7%),女 45例(33.3%),平均年龄(40.23±5.36)岁。所有患者的诊断标准均符合第4届全国脑血管病会议制订的脑出血诊断标准[2],经头颅计算机断层扫描(CT)和(或)磁共振成像(MRI)证实为脑出血。排除标准:创伤性脑出血、脑梗死后出血转化和单纯性蛛网膜下腔出血、凝血功能障碍引起的出血性疾病。
1.2 方法 对135例青年脑出血患者的既往史、危险因素、临床表现、影像学资料、治疗方法及预后等方面进行回顾性分析,并探讨所得的资料。危险因素的定义标准:吸烟史(平均每天吸烟5支或以上且烟龄超过5年以上者);饮酒史(每天饮白酒50 g或以上且持续5年以上者)。高血压的诊断标准:既往有高血压病史,或病情稳定后血压3次以上不同日测量收缩压大于或等于140 mm Hg(1 mm Hg=0.133 kPa),和(或)舒张压大于或等于90 mm Hg。糖尿病的诊断标准:既往有糖尿病病史或急性期后2次以上空腹血糖为7.0 mmol/L及以上或餐后2小时血糖为11.1 mmol/L及以上。高脂血症诊断标准:既往有高脂血症病史或三酰甘油(TG)为1.7 mmol/L及以上,和(或)总胆固醇(TC)为5.7 mmol/L及以上;低密度脂蛋白胆固醇(LDL-C)为3.34 mmol/L及以上。治疗方面:患者均行脱水降颅内压、止血、预防应激性溃疡、补液、脑保护、调节血压等对症处理。转归方面:患者入院24 h内均行格拉斯哥昏迷评分(GCS),GCS评分在3~7分赋值为1,>7分赋值为0。根据患者卒中出院后进行改良Rankin量表(mRS)评分,分为好转组和不良转归组,其中,mRS评分为0~3分为好转组(90例),>3~7分为不良转归组(45例)。对两组入院时GCS评分、出血量是否大于30 mL、是否破入脑室与患者的预后关系进行分析。
1.3 统计学处理 采用SPSS16.0统计软件进行分析,计量资料以±s表示,组间比较采用t检验。计数资料以例数或率表示,组间比较采用χ2检验、Fisher确切概率法。P<0.05为差异有统计学意义。
2 结 果
2.1 危险因素的分布 135例青年脑出血中各危险因素分布为:高血压88例(65.2%),高三酰甘油血症43例(31.9%),高胆固醇血症 6例(4.4%),糖尿病 8例(5.9%),吸烟史 29例(21.5%),饮酒史 26例(19.3%),LDL-C过高5例(3.7%),反复卒中史13例(9.6%)。
2.2 临床表现 首发症状为头痛伴或不伴恶心呕吐55例,单侧肢体无力42例,意识不清40例,言语不清25例,单侧肢体活动不灵21例,头晕17例,单侧肢体麻木5例,视物模糊4例,小便失禁1例,反应迟钝1例。
2.3 出血部位 135例患者均行头颅CT检查,其中基底节出血但未破入脑室者69例,占51.1%;基底节出血且破入脑室29例(基底节区破入脑室19例、额叶1例、颞叶1例、颞顶枕1例、丘脑7例),占21.5%;脑叶出血15例(颞顶叶4例、枕叶4例、颞叶2例、额颞叶2例、额叶1例、额颞顶1例、颞顶枕1例),占11.1%;脑室出血13例,占9.6%;脑干出血5例,占3.7%;丘脑出血2例,占1.5%;外囊出血1例;小脑出血1例。
2.4 不同年龄组中的出血部位比较 15~35岁组出血部位主要集中在脑叶,>35~45岁组出血部位主要位于基底节区,两组出血部位比较,差异有统计学意义(P<0.05)。见表1。

表1 不同年龄段患者出血部位比较(n)
2.5 数字减影血管造影(DSA)或计算机断层扫描血管造影(CTA)检查结果 135例患者中,45例患者行头颈DSA或CTA检查,其中20例正常,6例动静脉畸形,3例动脉瘤,12例提示烟雾病,10例提示颅内血管均有不同程度狭窄或闭塞。
2.6 发病原因 135例脑出血患者的病因按从高到低出现的频率依次为:高血压88例,烟雾病12例,动静脉畸形6例,动脉瘤3例,原因不明26例,其中15~35岁组患者中4例高血压患者,动静脉畸形4例,>35~45岁组有84例高血压患者,动静脉畸形2例。
2.7 治疗结果与临床转归
2.7.1 治疗结果 45例患者行颅内血肿微创清除术或经单侧额角穿刺脑室出血钻孔引流术,21例患者并行脑脊液置换术。
2.7.2 临床转归 患者入院时GCS评分、出血量与预后差异有统计学意义(P<0.05),而是否破入脑室与预后差异无统计学意义(P>0.05)。见表2。本研究中14例患者死亡,其中基底节区出血5例、破入脑室4例、脑干出血2例、脑叶出血2例、脑室出血1例。14例患者中累积出血量大于30 mL者10例,再出血5例、合并多部位出血4例;前交通动脉瘤1例。
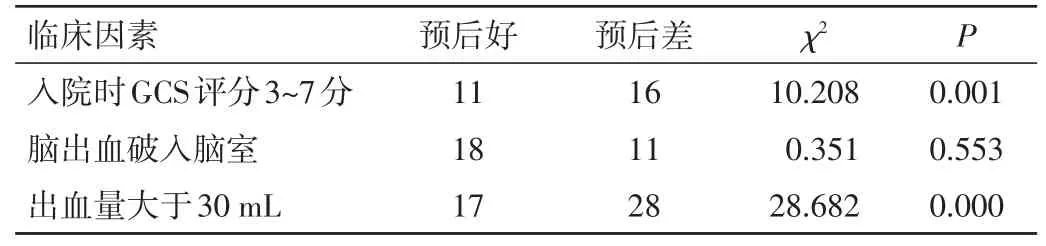
表2 青年脑出血患者预后与临床因素关系(n)
3 讨 论
青年脑出血的发病率不断上升,青年脑出血已成为青年人致残和死亡的主要疾病之一,因此,该疾病的预防与治疗格外重要,故本研究将青年脑出血的危险因素、病因、出血部位、临床表现及预后进行分析讨论。
本研究中男女比例为2∶1,男性患者多于女性,考虑可能与男性不良生活习惯、社会精神压力大、超负荷高强度运动等有关。有研究发现,高血压是青年人脑出血的重要危险因素,青年人高血压性脑出血比例在逐年增高[3],现实生活中高血压呈年轻化趋势。但青年人对高血压的认识不足,重视程度不够,监测血压及正规治疗者偏少,且平时不注意饮食,也不注重控制血压,随着年龄的增长高血压患者发生脑出血的概率也相应增加。本研究中年龄大于35~45岁组患者占本研究总样本量的88.9%,>35~45组有84例高血压患者,占总样本的62.2%。国外报道发现,低胆固醇血症是脑出血的危险因素[4],本研究中血脂异常者以高三酰甘油血症升高为主;国内研究对青年脑出血患者的血脂异常进行案例对照研究,发现高三酰甘油血症是危险因素[5]。血脂高会增加血清纤维蛋白原的水平,使纤维蛋白溶解增强,导致出血的风险增加,而低总胆固醇可能不是导致年轻人脑出血的危险因素,这与国外相关报道结果不一致,故该机制尚不明晰。本研究中,糖尿病、吸烟、饮酒在患者中的比例不高,但既往有研究表明吸烟发生脑出血的风险明显高于非吸烟者[6],大量饮酒也会导致脑出血的发生风险增加,其原因可能是长期吸烟会导致血管痉挛及血管损伤,增加患者脑出血的风险,而长期大量饮酒则会导致脑血管扩张、血流量增加。
临床上了解脑出血的病因对患者及时、有效的治疗及患者的预后都有较大帮助,故对无高血压病史的年轻患者,应积极行脑血管检查以明确病因。本研究中,15~35岁组的出血部位主要集中在脑叶,由于患者较年轻,大部分患者无高血压病史,发病原因可能与动静脉畸形、动脉瘤有关。但本研究中青年脑出血患者住院治疗后,较少人愿意行脑血管检查,导致脑血管畸形、动脉瘤等病因检出率偏低。部分青年脑出血患者尚不能排除动静脉畸形或动脉瘤等引起脑出血的可能,这与文献[7]报道的结果相符。而年龄大于35~45岁组的出血部位主要位于基底节区,尤以豆状核区最多见,这是因为该区域的供血来源于豆纹动脉,而豆纹动脉呈直角从大脑中动脉发出,同时该年龄段中高血压患者居多(84例),需要承受较大的压力及血流冲击,而长期患有高血压的患者其自身脑血流调节代偿功能丧失,在高血压的影响下血管壁发生玻璃样变性、纤维素样坏死,血管壁内弹性纤维断裂,血管阻力增大,舒缩功能减退,继而导致脑出血。本研究135例患者中有12例烟雾病,既往有研究表明烟雾病也是导致脑出血的病因之一,考虑其出血的原因可能是烟雾病患者中增生异常且扩张薄弱的烟雾状血管破裂导致[8]。
本研究中患者的首发症状与老年患者脑出血大致相同,但青年脑出血多数情况下起病急,常表现为颅内高压症状,出现头痛、头晕、呕吐等首发症状,并伴有言语不清、肢体无力、偏瘫、不同程度的意识障碍等症状,考虑可能是因为青年人颅腔内的空间容积代偿能力较小,使机体在短期内由颅内压代偿期迅速进入失代偿期,导致患者出现脑疝表现。冯伟等[9]通过CT动态扫描发现,脑出血6 h后未见血肿进一步扩大,而脑出血24 h后由于血肿长时间压迫,使周围脑组织长期处于缺血缺氧的状态,进而导致广泛的脑水肿,加重脑组织损伤,故手术时机多趋向于早期或超早期。有学者提出,对青年高血压脑出血应行超早期(4~6 h)微创手术[10]。超早期微创手术能快速解除血肿对脑组织的压迫效应,从而降低颅内压,尽可能地减轻脑组织不可逆的损伤,其治疗效果较延期微创手术明显提高,可使患者的病死率、致残率明显下降。本研究中有90例患者经过治疗后预后良好,生活上可完全自理或部分自理,提示青年脑出血的预后大部分较为良好,但45例患者预后较差。临床上GCS评分是评价患者意识障碍程度的重要指标,而意识障碍的高低是反映大脑损伤程度的指标之一,GCS评分是影响患者预后的重要因素[11]。本研究根据患者卒中出院后的mRS评分将其分为好转组和不良转归组,对两组入院时GCS评分、出血量、是否破入脑室与患者的预后关系进行分析,结果表明两组患者入院时GCS评分、出血量比较,差异有统计学意义(P<0.05),而两组破入脑室比较,差异无统计学意义(P>0.05),即入院时GCS评分越低、出血量越大可能对临床预后不佳。有研究表明,出血量也是影响青年脑出血预后的重要危险因素之一,原因可能是出血量越大,形成的血肿体积越大,其对周围的脑组织压迫就越严重,预后也就越差[12]。135例患者中14例死亡,死亡患者中累积出血量大于30 mL者有10例,再出血5例、脑干出血2例,合并多部位出血4例,前交通动脉瘤1例,考虑患者死亡的原因可能与其出血量大、再出血、出血部位及合并多部位出血有关。
综上所述,高血压是青年脑出血常见的危险因素及病因,要加强青年人对高血压知识的了解,使青年高血压能被早期发现、早期诊断、早期治疗,有效减少青年脑出血发病率。青年脑出血发病急、进展快,且不同年龄段的出血部位及病因不同,因此临床上找出脑出血的病因对患者及时、有效的治疗及预后有较大帮助。临床上对于无高血压病史的年轻患者,应积极行脑血管检查以明确病因。患者入院时GCS评分、出血量对患者病情的严重程度及治疗后转归的预测可能有重要作用。
[1]孟庆森,王立乾,李晓民,等.14例青年出血性卒中临床及DSA分析[J].安徽医学,2008,29(5):544-546.
[2]中华医学会第四次脑血管病学术会议组.各类脑血管疾病诊断要点[J].中华神经科杂志,1996,29(6):379-380.
[3]YAGHI S,BOEHME AK,DIBU J,et al.Treatment and outcome of thrombolysis-related hemorrhage:a multicenter retrospectiive study[J].JAMA Neurol,2015,72(12):1451-1457.
[4]TESTAI FD,AIYAGARI V.Acute hemorrhagic stroke pathophysiology and medical interventions:blood pressure control,management of anticoagulant associated brain hemorrhage and general management principles[J].Neurol Clin,2008,26(4):963-985.
[5]曹贵方,杨期东,刘威,等.低总胆固醇与年轻人脑出血[J].中华流行病学杂志,2004,25(6):546-547.
[6]杨艳,肖玉娴.高血压脑出血的危险因素分析及治疗体会[J].中国实用神经疾病杂志,2015,18(19):72-74.
[7]姚瑶,程小华.年轻人脑出血89例临床分析[J].中华全科医学,2014,12(7):1050-1052.
[8]CEVIK B,ACU B,AKSOY D,et al.Protein S deficiency and an adult case with moyamoya syndrome that presented with primary intraventricular haemorrhage[J].Balkan Med J,2014,31(2):180-183.
[9]冯伟,李兆全,韩大明,等.青年高血压脑出血86例疗效分析[J].中风与神经疾病杂志,2012,29(11):1035.
[10]王振仁.高血压脑出血超早期微创手术的疗效分析[J].中国实用神经疾病杂志,2017,20(1):83-85.
[11]KALITA J,GOYAL G,KUMAR P,et al.Intracerebral hemorrhage in young patients from a tertiary neurology centerin North India[J].J Neurol Sci,2014,336(1/2):42-47.
[12]RUTTEN-JACOBS LC,MAAIJWEE NA,ARNTZ RM,et al.Clinical characteristics and outcome of intracerebral hemorrhage in young adults[J].J Neurol,2014,261(11):2143-2149.

