辅助生殖技术治疗多囊卵巢综合征不孕患者的临床疗效研究
杨静
(中国人民解放军第306医院,北京 100101)
0 引言
多囊卵巢综合征(PCOS)是常见的一种育龄妇女内分泌紊乱疾病,其临床特征为月经紊乱、多毛、痤疮、脂代谢异常、血糖异常、高雄激素异常等,对女性的身心健康造成严重影响[1-2]。近年来,辅助生殖技术(ART)帮助许多PCOS患者成功妊娠[3],但行ART的PCOS患者的妊娠期并发症与妊娠结局还有待研究。本文针对ART中的体外受精-胚胎移植技术助孕妊娠进行研究,探究其与自然妊娠方式下的PCOS孕妇的妊娠期并发症与妊娠结局。现报道如下。
1 资料和方法
1.1 一般资料
选取2013年1月至2016年1月在我院产科分娩的多囊卵巢综合征不孕患者351例为研究对象,其中辅助生殖技术助孕妊娠组215例,年龄(31.4±4.2)岁;自然妊娠组136例,年龄(30.3±3.8)岁。患者的年龄等基本情况经比较差异无统计学意义(P<0.05)。
1.2 纳入及排除标准
①不排卵或排卵少;②出现高雄激素水平升高临床症状;③超声检查见卵巢体积增大,或见≥12直径2-9 mm卵泡。以上三项中符合两项,且排除其他可以引起高雄激素上升的疾病如先天性肾上腺皮质增生、库兴综合征等即可入选[4]。
1.3 方法
辅助生殖技术助孕妊娠组采用体外受精-胚胎移植技术,方法如下[5]:①卵泡刺激:患者于自然周期口服炔雌醇环丙孕酮片,1片/天,服药18次后使用1.5 mg达菲林降调节,继续服用炔雌醇环丙孕酮片3天,月经来潮后的第3天采血测定雌二醇水平,然后行B超检查,出现优势卵泡(10-14 mm)后取卵;②异丙酚静脉麻醉,超声下行卵泡穿刺进行取卵;③胚胎质量根据医院中心常规选择,取卵3天后取2-3枚优质胚胎移植;④黄体酮支持:取卵当天肌注黄体酮40 mg,2次/天,确定妊娠后减量,直至移植后的第28天停止用药;⑤确定妊娠:胚胎移植14天后,检测beta-HCG,确定妊娠,移植28-32天B超检查,若发现孕囊或有心管波动胚芽确定妊娠。自然妊娠组则是在自然条件下进行妊娠。
1.4 观察指标
观察两组PCOS孕妇妊娠期间的并发症、分娩方式及新生儿一般情况。
1.5 统计学分析
采用统计学软件SPSS 19.0对所有数据进行分析处理,以百分比形式表示计数资料,以表示计量资料,两组计量资料比较采用t检验,计数资料采用检验,P<0.05意为差异具有统计学意义。
2 结果
2.1 两组双胎率比较
辅助生殖技术组双胎率为22.8%,高于自然妊娠组的2.2%,差异具有统计学意义(P<0.05)。
2.2 两组妊娠期孕妇并发症比较
单胎PCOS患者妊娠期主要并发症是胎膜早破、糖尿病、高血压;辅助生殖技术组双胎PCOS患者的胎儿生长受限与早产的发生率较自然妊娠组高(P<0.05),见表1。
2.3 两组分娩方式比较
两组的主要分娩方式均为剖宫产,辅助生殖技术组剖宫产率为75.3%,高于自然妊娠组的55.1%,差异具有统计学意义(P<0.05)。
2.4 两组围产结局比较
两组的低出生体重儿比例、新生儿男女比例、Apgar 评分及新生儿结局比较,差异均无统计学意义(P>0.05),见表2。
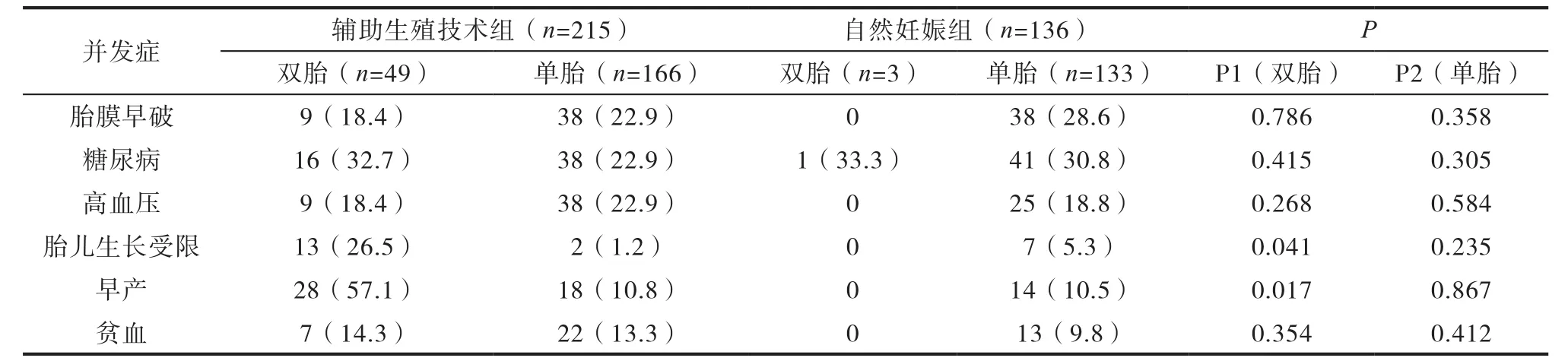
表1 两组PCOS 患者妊娠期并发症比较[n,(%)]

表2 两组新生儿一般情况比较[n,(%)]
3 讨论
卵巢多囊综合征是引起女性不孕的一大原因[6],研究表明体内激素分泌代谢异常是诱发该病的主要原因[7-8]。针对卵巢多囊综合征的治疗主要方法有促排卵药物和辅助生殖技术等。对于促排卵治疗无效的患者,辅助生殖技术对渴望生育的夫妇有着重要的意义。当前,越来越多的PCOS患者通过辅助生殖技术成功受孕,但由于妊娠期间的许多妊娠因子会对PCOS孕妇的代谢及内分泌造成紊乱,导致PCOS孕妇出现一系列的妊娠期并发症与不良围产结局[9]。但通过辅助生殖技术进行助孕对PCOS孕妇的妊娠期并发症及不良围产结局事件是否造成影响的研究却少见报道。
本研究中,辅助生殖技术组的双胎率、双胎孕妇胎儿生长受限与早产发生率均较自然妊娠组高,其原因是由于辅助生殖技术组患者在通过体外受精-胚胎移植技术治疗时,因移植2枚或多枚胚胎而增加了孕妇怀双胎的机率。并且,由于双胎妊娠发生率的升高,与之有关的胎儿生长受限与早产发生率也相应增加[10]。另外,双胎妊娠也会相应的提高孕妇剖宫产率。本研究中辅助生殖技术组及自然妊娠组的分娩方式主要是剖宫产,辅助生殖技术组剖宫产率较自然妊娠组高。
有研究表明以辅助生殖技术助孕的PCOS孕妇在妊娠期间患糖尿病及高血压的风险会增加[11]。本研究结果表明,辅助生殖技术组孕妇妊娠期间患糖尿病及高血压的发生率均较自然妊娠组高。可能是因为需行辅助生殖技术治疗的患者有更为严重的排卵障碍、胰岛素抵抗、高雄激素过高等内分泌紊乱疾病[12-13],妊娠后水平升高的孕激素、雌激素等,会加重之前病理状态,使得糖尿病及高血压发生率增加[14]。
通过辅助生殖技术助孕会增加低体重儿、新生儿并发症、早产等事件的风险[15],但是辅助生殖技术对新生儿结局的影响还不明确。本研究结果显示辅助生殖技术组的低体重儿与Apgar评分为0-7分的新生儿比例较自然妊娠组略高,其原因可能是辅助生殖技术组的孕妇怀双胎的发生率高。另外,辅助生殖技术组新生儿并发症比例较自然妊娠组略高,其可能原因与辅助生殖技术治疗还是与PCOS患者机体因素有关需进一步的研究。
综上所述,辅助生殖技术导致PCOS患者的早产率及双胎率升高,但是其对新生儿不良结局的影响还不清楚,因此,PCOS患者需注重产前检查与孕期管理,及早发现、治疗并发症,改善围产结局。
[1] 李文媛,韩玉芬,王志勇,等.低剂量溴隐亭在难治性多囊卵巢综合征不育患者治疗中的助孕疗效观察[J].河南医学研究,2015,(9):22-24.
[2] 杨冬梓,麦卓瑶.高龄多囊卵巢综合征患者的卵巢储备特点及其助孕结局[J].山东大学学报(医学版),2017,55(1):26-32.
[3] 中国医师协会生殖医学专业委员会.高龄女性不孕诊治指南[J].中华生殖与避孕杂志,2017,2(37):87-100.
[4] 张亚杰,张菱.多囊卵巢综合征妊娠患者的产科结局[J].国际妇产科学杂志,2009,36(6):427-429.
[5] 郑波,戴芳芳,许晓立,等.不同获卵数区间及促性腺激素用量对助孕结局的影响[J].中国性科学,2016,25(2):108-111.
[6] Hossain MM, Cao M, Wang Q, et al. Altered expression of mi RNAsin adihydrotestosterone-induced rat PCOS model[J].J OvarianRes,2013,6(1):36.
[7] 潘晖,于艳玲.多囊卵巢综合症不孕患者的不同促排卵方案治疗效果研究[J].中外女性健康研究,2016,(16):227.
[8] 黄素娜.不同药物治疗多囊卵巢综合征合并不孕症的临床疗效[J].北方药学,2015,12(3):64-65.
[9] 张亚杰,张菱.多囊卵巢综合征妊娠患者的产科结局[J].国际妇产科学杂志,2009,36(6):427-429.
[10] 王蕴慧,赵会丹,刘玉昆,等.多囊卵巢综合征及不同受孕方式对妊娠结局的影响[J].中山大学学报:医学科学版,2011,32(4):505-510.
[11] 陈蔚琳,宋英娜,刘俊涛,等.自然妊娠和辅助生育技术妊娠双胎的母婴围产期预后[J].中国妇产科临床杂志,2011,12(3):183-186.
[12] 闫雪,徐兴华,陈子江.多囊卵巢综合征对妊娠结局的影响[J].国际生殖健康/计划生育杂志,2011,30(5):371-374.
[13] Bjercke S, Dale PO, Tanbo T, et al. Impact of insulin resistanceon pregnancy complications and outcome in women with polycystic ovary syndrome[J].Gynecol Obstet Invest,2002,54(2):94-98.
[14] 王泽青,潘丽贞.多囊卵巢综合征妇女妊娠结局的分析[J].中国妇幼保健,2010,25(36):5390-5391.
[15] Yang X, Li Y, Li C, et al. Current overview of pregnancy complications and live-birth outcome of assisted reproductive technologyin mainland China[J].Fertil Steril,2014,101(2):385-391.

