早期高压氧综合治疗对颅内动脉瘤夹闭术后脑血管痉挛及神经功能的影响
彭涛,陈东亮,陈世兰,谢庆海,庞叶果,覃后述
[广西医科大学第十附属医院(广西钦州市第一人民医院)1.神经外科,2.体检中心,广西 钦州 535000]
颅内动脉瘤是目前临床上常见的神经系统病变,病因包括先天性脑动脉血管壁缺损及后天性腔内压力增高导致囊性膨出两大类,是继发蛛网膜下腔出血的首要危险因素,严重威胁了患者的生命安全及生活质量[1]。目前临床治疗颅内动脉瘤最常用的方法是颅内动脉瘤夹闭术,术后恢复过程中常规采用的支持对症以及康复治疗疗效有限,故本研究引入早期高压氧综合治疗进行与常规治疗的对照研究。本研究引入格拉斯哥结局评分(Glasgow outcome scale,GOS)、日常生活活动能力评分(activities of daily living,ADL)以及神经功能缺损评分(neurologic function defect,NFD)3项评分以及颅内动脉瘤夹闭术后脑血管痉挛例数作为评估疗效的参考标准。目前在颅内动脉瘤夹闭术领域国内外还尚无上述标准联合评估的研究报道。本研究通过评定早期高压氧综合治疗对颅内动脉瘤夹闭术后脑血管痉挛及神经功能的影响,旨在深入了解其变化规律,进一步为颅内动脉瘤夹闭术后的治疗方案提供指导。
1 资料与方法
1.1 研究对象
选取2013年1月-2017年1月于广西医科大学第十附属医院神经外科行颅内动脉瘤夹闭术的患者106例作为研究对象,随机分为观察组(53例)与对照组(53例)。纳入标准:①均无脑动脉畸形及其他类型脑出血;②均在早期完成颅内动脉瘤夹闭术;③年龄18~75岁;④生命体征平稳;⑤Hunt-Hess分级为Ⅲ~Ⅴ级。排除标准:①采用介入栓塞方案治疗颅内动脉瘤的患者;②存在高压氧治疗禁忌证的患者。
1.2 治疗方法
两组患者入院后均在3 d内行全脑血管造影,证实为颅内动脉瘤后开颅行颅内动脉瘤夹闭术。术中注意释放脑脊液、保证脑血管灌注以及充分止血。颅内动脉瘤夹闭术后两组患者均采取以下治疗措施:①常规支持治疗:两组患者均给予绝对卧床、鼻导管吸氧、心电血压血氧监护、保持大小便通畅。②释放血性脑脊液:两组视情况予以腰穿或脑室外引流。③常规药物对症治疗:静脉应用降压药物控制血压,神经细胞营养剂营养神经,抗凝及抗血小板聚集药物防止血栓形成,脱水药物降颅压,改善血液循环药物加强代谢等,两组在治疗期间均需要严密监测血常规、生命体征、出凝血时间、肝肾功能等指标。④康复治疗:两组均视情况予以语言功能训练、肢体功能训练、日常生活活动训练以及中医针灸治疗。观察组在上述治疗方法的基础上当患者生命体征趋于平稳且无活动性出血时尽早加用高压氧综合治疗:采用SHO/2200/7000型多人氧舱,压力为0.2 MPa,治疗时间为30 min×2次,中间间隔5 min吸舱内空气,1次/d,10 d为一疗程,连续2疗程后间隔5 d再继续下一疗程。
1.3 观察指标
1.3.1 一般资料 分别收集两组患者的年龄、性别、发病时间、动脉瘤部位等相关资料进行统计学分析,临床资料搜集由神经外科医师完成。
1.3.2 GOS评分 两组结束治疗出院时对其进行GOS评分。评分级别分为[2]:①良好:恢复正常的学习以及生活状态为5分;②轻度残疾:不能完全恢复正常的学习以及生活,但可独立进行日常生活为4分;③重度残疾:不能恢复正常的学习以及生活,日常生活需要照料,清醒状态为3分;④植物状态:仅存在最小反应为2分;⑤死亡为1分。
1.3.3 ADL评分 两组结束治疗出院时对其进行ADL评分。共包括10项,总分100分。具体为:大便控制、小便控制、活动(步行)、进食、修饰、洗澡、穿衣、上下楼梯、床椅转移、用厕,分数越高表示日常生活活动能力越强。①100分为ADL自理;②75~99分为轻度功能缺陷;③50~74分为中度功能缺陷;④25~49分为严重功能障碍;⑤0~24分为极严重功能障碍。
1.3.4 NFD评分 两组结束治疗出院时对其进行NFD评分来判定神经功能缺损情况,参考中华神经学会的评分标准[3]:①0~5分为轻度;②6~25分为中度;③26~45分为重度。
1.3.5 大脑中动脉血流速度测定 两组均于行颅内动脉瘤夹闭术术后开始综合治疗前、综合治疗15 d以及综合治疗30 d采用Multi-Dop T型经颅多普勒超声仪(德国DWL公司)测量大脑中动脉血流速度,观察脑血流状况。
1.3.6 术后脑血管痉挛判定 诊断标准参考如下[4-5]:①术后出现新的神经系统体征;②术后脑膜刺激征、意识障碍、头痛、瘫痪等症状呈进行性加重;③经头颅CT扫描排除再出血;④经颅多普勒超声测定大脑中动脉平均血流速度<120 cm/s。
1.4 统计学方法
数据分析采用SPSS 17.0统计软件,计量资料以均数±标准差(±s)表示,采用t检验,计数资料以频数(%)表示,采用Pearson χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般情况比较
两组患者一般情况中年龄、性别、发病时间、动脉瘤部位、入院时GOS评分、ADL评分以及NFD评分比较差异无统计学意义(P>0.05),具有可比性,见表1。
2.2 两组GOS评分比较
两组治疗后GOS评分比较差异有统计学意义(P<0.05),观察组GOS评分高于对照组。见表2。
2.3 两组ADL评分比较
两组治疗后ADL评分比较差异有统计学意义(P<0.05),观察组ADL评分高于对照组。见表3。
2.4 两组NFD评分比较
两组治疗后NFD评分比较差异有统计学意义(P<0.05),观察组NFD评分低于对照组。见表4。
2.5 两组大脑中动脉血流速度比较
治疗前两组大脑中动脉血流速度差异无统计学意义(P>0.05);经过治疗15~30d后两组大脑中动脉血流速度差异有统计学意义(P<0.05),观察组大脑中动脉血流速度慢于对照组。见表5。
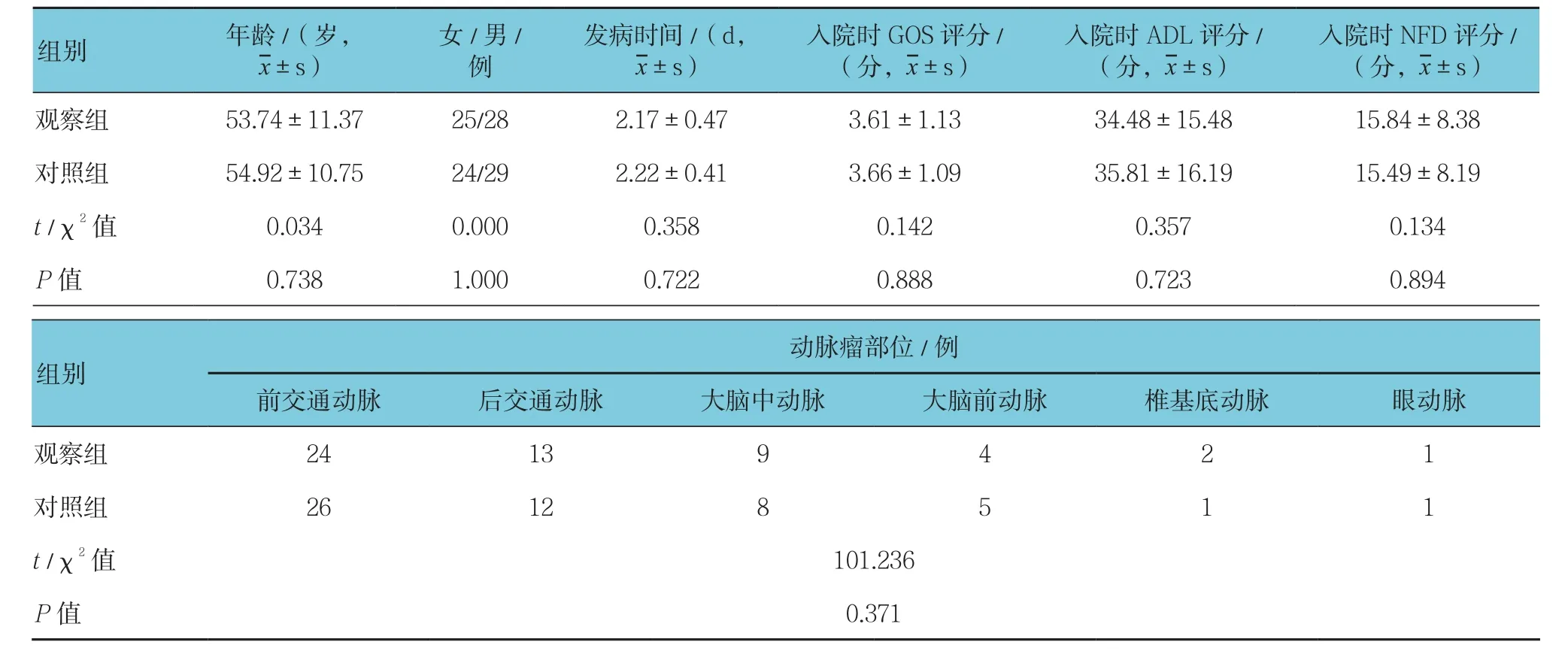
表1 两组患者一般情况比较 (n =53)

表2 两组患者GOS评分比较 (n =53,例)

表3 两组患者ADL评分比较 (n =53,例)

表4 两组患者NFD评分比较 (n =53,例)
2.6 两组患者术后脑血管痉挛例数比较
治疗前两组脑血管痉挛例数差异无统计学意义(P>0.05);经过治疗15~30d后两组脑血管痉挛例数差异有统计学意义(P<0.05),观察组脑血管痉挛例数少于对照组。见表6。
表5 两组患者大脑中动脉血流速度比较(n =53,cm/s,±s)
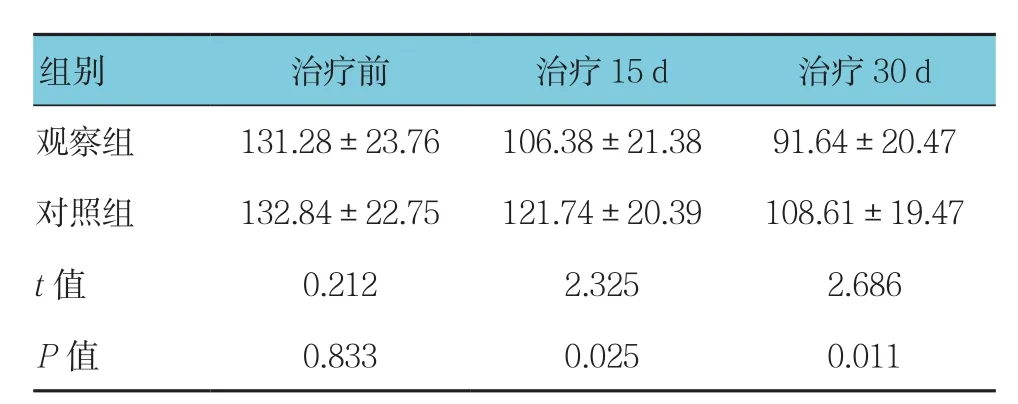
表5 两组患者大脑中动脉血流速度比较(n =53,cm/s,±s)
组别 治疗前 治疗15 d 治疗30 d观察组 131.28±23.76 106.38±21.38 91.64±20.47对照组 132.84±22.75 121.74±20.39 108.61±19.47 t值 0.212 2.325 2.686 P值 0.833 0.025 0.011

表6 两组患者术后脑血管痉挛例数比较 (n =53,例)
3 讨论
颅内动脉瘤是神经外科常见的脑血管疾病,其病理改变是由于颅内动脉血管壁上出现异常膨出,该膨出在破裂出血前无明显临床症状和体征[6],若未及时诊治自发性蛛网膜下腔出血常常作为首发表现,具有起病急,致残率及死亡率较高的特点[7]。SANDALCIOGLU等[8]研究发现,Hunt-Hess分级为Ⅳ、Ⅴ级的颅内动脉瘤患者预后良好率仅为23.1%。STEINER等[9]推测其病因可能与颅内免疫炎症反应激活、血管内皮细胞增殖以及促血管收缩物质分泌增加有关。治疗颅内动脉瘤可以选择介入治疗或手术夹闭,虽然介入治疗具有损伤小恢复快等优点,但术后的瘤颈残余率明显高于直接手术夹闭的方法,约10%~20%的患者接受介入治疗后须再次接受介入或行开颅手术进行治疗[10]。BIESBROEK等[11]指出减少并发症发生对于接受颅内动脉瘤患者预后具有重要意义。高压氧作为颅内动脉瘤夹闭术后的一种辅助治疗手段,原理在于通过有效增加氧的弥散来提高人体动脉血氧分压以及氧含量,增加组织间的可利用氧,从而增强脑细胞代谢[12],使部分损伤后处于可逆状态的神经细胞组织恢复正常功能[13]。高压氧改善脑血管痉挛可能的机制为通过改善脑组织代谢来调节微血管舒缩,使脑血流量增加,并刺激病灶区域毛细血管的生成来实现侧支循观的建立,从而减轻脑缺血再灌注损伤。
本研究选取GOS、ADL以及NFD 3项评分作为评估两组术后恢复的标准。GOS评分与预后高度相关[14]。ADL评分可以较为客观地评价患者的日常生活活动能力,分数越高代表恢复越好。NFD评分综合评定意识、言语、肌力以及行动能力等方面的内容,能较为客观地反映神经功能缺损程度[15]。结果显示两组治疗后GOS、ADL以及NFD评分差异有统计学意义,观察组GOS及ADL评分高于对照组,NFD评分低于对照组。3个维度的指标都表明观察组术后恢复好于对照组,证明早期高压氧综合治疗对颅内动脉瘤夹闭术患者具有积极的影响。
本研究还选取颅内动脉瘤夹闭术后脑血管痉挛例数作为评估疗效的参考标准。检测大脑中动脉血流速度是目前检测脑血管痉挛的一种常用方法。脑血管痉挛与大脑中动脉血流速度密切相关[16],若检测发现局部脑血管血流速度增快,则提示该处可能存在脑血管痉挛所导致的血管狭窄[17]。脑血管痉挛是颅内动脉瘤术后出现并发症导致病情恶化的主要因素之一[18],若不及时处理则有可能导致痉挛血管所供应的组织区域血流灌注减少,甚至发生脑梗塞等严重后果[19]。本研究发现在进行综合治疗前两组大脑中动脉血流速度及脑血管痉挛例数差异无统计学意义,而经过治疗15~30 d综合治疗后两组大脑中动脉血流速度及脑血管痉挛例数差异有统计学意义,观察组大脑中动脉血流速度慢于于对照组,脑血管痉挛例数少于对照组。提示了高压氧治疗可能具有解除脑血管痉挛,增加脑血流量的作用,值得临床推广应用。
参 考 文 献:
[1] 程宇宏, 王浩, 张海涛. 颅内动脉瘤夹闭术后发生脑血管痉挛的危险因素与预防措施研究[J]. 临床和实验医学杂志, 2017,16(3): 288-290.
[2] 吴伟天, 高恒. 醒脑静注射液联合尼莫地平改善颅内动脉瘤夹闭术后脑血管痉挛25例[J]. 中国药业, 2015, 24(20): 104-105.
[3] 中华神经学会, 中华神经外科学会. 各类脑血管疾病的诊断要点[J]. 中华神经科杂志, 1996, 29(6): 379-381.
[4] 田家林, 邵彬, 龚琴, 等. 早期高压氧综合治疗对颅内动脉瘤栓塞术后迟发性脑血管痉挛及神经功能的影响[J]. 华南国防医学杂志, 2014, 28(3): 221-224.
[5] SEILER R W, GROLIMUND P, AASLID R, et al. Cerebral vasospasm evaluated by transcranial ultrasound correlated with clinical grade and CT-visualized subarachnoid hemorrhage[J].Journal of Neurosurgery, 1986, 64(4): 594-600.
[6] 韩竹俊, 张学娟. 依达拉奉对颅内动脉瘤患者显微术后神经功能的改善作用研究[J]. 现代中西医结合杂志, 2016, 25(31):3488-3490.
[7] 赵龙, 唐晓平, 张涛, 等. 危重颅内动脉瘤患者术后早期高压氧治疗临床分析[J]. 中国临床神经外科杂志, 2012, 17(1): 47-49.
[8] SANDALCIOGLU I E, SCHOCH B, REGEL J P, et al. Does intraoperative aneurysm rupture influence outcome? Analysis of 169 patients[J]. Clinical Neurology & Neurosurgery, 2004, 106(2):88-92.
[9] STEINER T, JUVELA S, UNTERBERG A, et al. European Stroke Organization guidelines for the management of intracranial aneurysms and subarachnoid haemorrhage[J]. Cerebrovascular Diseases, 2013, 35(2): 93-112
[10] 李南林, 唐桂波. 颅内动脉瘤介入治疗进展[J]. 世界最新医学信息文摘, 2016, 16(57): 54-55.
[11] BIESBROEK J M, ALGRA A, RINKEL G J E. Prognosis of acute subdural haematoma from intracranial aneurysm rupture[J].Journal of Neurology Neurosurgery & Psychiatry, 2013, 84(3):254-257.
[12] 王晓红, 黄礼群, 王琴, 等. 高压氧对颅脑损伤患者认知功能和ADL的影响[J]. 重庆医学, 2010, 39(8): 933-934.
[13] 周建宏, 陆爻忠, 蒋云召, 等. 早期高压氧治疗颅内动脉瘤破裂栓塞术后脑血管痉挛的临床研究[J]. 临床合理用药杂志,2017, 10(5A): 16-18.
[14] KUROWSKI A, SZARPAK £, FRASS M, et al. Glasgow Coma Scale used as a prognostic factor in unconscious patients following cardiac arrest in prehospital situations: preliminary data[J]. American Journal of Emergency Medicine, 2016, 34(6):1178-1179.
[15] 中华医学会神经病学分会. 全国第四届脑血管病学术会议标准(1995)[J]. 中华神经科杂志, 1996, 29(6): 376-381.
[16] 王传明, 李巷, 韩金玲, 等. 马来酸桂哌齐特对蛛网膜下腔出血后脑血管痉挛患者大脑中动脉血流动力学的影响[J]. 中国医学工程, 2015, 23(6): 153.
[17] 宋良鹏, 葛丽丽, 孙西周, 等. 四藤通脉饮治疗颅内动脉瘤术后脑血管痉挛的临床研究[J]. 西部中医药, 2011, 24(11): 85-87.
[18] JEON H, AI J, SABRI M, et al. Neurological and neurobehavioral assessment of experimental subarachnoid hemorrhage[J]. BMC Neuroscience, 2009, 10(1): 103.
[19] GREENBERG E D, GOLD R, REICHMAN M, et al. Diagnostic accuracy of CT angiography and CT perfusion for cerebral vasospasm: a meta-analysis[J]. Ajnr American Journal of Neuroradiology, 2010, 31(10): 1853.

