CT与X线检查在强直性脊柱炎诊断中的应用价值分析
刘建梅
(河南省汝南县中医院 CT室,河南 驻马店 463300)
强直性脊柱炎是自身免疫性疾病,主要症状以脊柱附着点以及骶髂关节炎症为主。其起病较为隐匿,早期无任何典型症状,但部分患者会表现出全身乏力、消瘦及厌食等,但由于病情较轻,因此其在早期极易被忽略,延误治疗时机[1-2]。该病会随着时间的增长逐渐演变为持续性的疼痛,影响患者生活质量。若该病发展至后期,患者感觉不到明显疼痛时,其脊柱会呈现部分或全部强直,形成驼背,导致病情无法逆转,增加患者的生活压力以及治疗难度[3-5]。因此,及早对强直性脊柱炎作出准确诊断,对提升患者生活质量具有重要意义。基于此,本研究就CT与X线检查在强直性脊柱炎诊断中的应用价值进行对比分析,现报道如下。
1 资料与方法
1.1 一般资料
选取2015年7月‐2017年7月于本院就诊的强直性脊柱炎患者68例。入选患者均行CT和X 线检查,其中男42例,女26例;年龄18~51 岁,平均(34.52±8.63)岁;病程 1~17年,平均(8.72±4.31)年;其中初中以下文化水平36 例,高中文化水平18例,大专以上文化水平14 例。
1.2 入选标准
纳入标准:①患者均表现出乏力、间歇性腰骶部疼痛、双下肢麻木,且患者晨起腰骶部会出现低热、僵硬等症状[6];②伴有虹膜炎、腹泻、尿道炎者;③所选患者均经病理检查确诊,所有患者知情同意。排除标准:①孕妇或哺乳期女性;②就诊前已经确诊为强直性脊柱炎者;③存在精神疾病史者;④合并恶性肿瘤者;⑤腰背肌筋膜炎、骨关节退行性外伤及改变、腰椎管狭窄症及腰椎间盘突出征等者。
1.3 方法
X线检查(仪器:Multix Fusion翔龙数字化医用X射线摄影系统,厂家:上海西门子医疗器械有限公司):检查前去除患者的手机、首饰及内衣等物品,以免影响X射线照射。取正侧位,使用Kodak 2000 DR系统,全自动曝光,波长:0.08~0.31埃。CT检查(仪器:SOMATOM Spirit双层螺旋CT,厂家:上海西门子医疗器械有限公司):取仰卧位,腰椎:侧位定位像,骨盆:正位定位像,骶髂关节轴位或斜冠状位CT平扫,层厚:5 mm,层距:5 mm,通过软组织窗和骨窗进行观察,扫描结果发送至SIM工作站进行处理,采用成像软件(adw4.1)进行重建,进行矢状平面重建,未进行增强扫描。
1.4 评价指标
①比较CT与X线检查对强直性脊柱炎的诊断情况。②强直性脊柱炎不同分级检出率,强直性脊柱炎等级分级:完全正常为0级;疑似存在侵蚀或硬化现象的为I级;表现出轻度异常和明显硬化、侵蚀,但关节间隙改变并不十分明显为II级;表现出重度异常和明显硬化、侵蚀现象,关节间隙可见明显改变,部分强直为III级;表现出严重异常,大部分或全部强直为IV级。③观察两种检测方式的影像学表现。
1.5 统计学方法
采用SPSS 20.0软件进行数据处理。计数资料以百分比(%)表示,采用χ2检验;等级资料采用秩和检验。P <0.05为差异具有统计学意义。
2 结果
2.1 强直性脊柱炎检出情况
经X线检查,11例患者未见异常情况,检测准确率为83.82%,而经CT检查均可见明显异常,检测准确率为100.00%,差异有统计学意义(χ2=11.968,P <0.05),且CT检查对关节强直、关节间隙狭窄、关节相邻软组织肿胀、关节面下骨质囊变、关节面骨质硬化、关节面侵蚀及关节间隙增宽等病变征象的检出率明显高于X线检查,差异有统计学意义(P <0.05)。见表1。
2.2 强直性脊柱炎不同分级检出率
两种检查方式在强直性脊柱炎不同分级检出率方面比较,差异有统计学意义(P <0.05)。见表2。
2.3 影像学表现
X线检查结果显示患者双侧髋关节间隙变窄,右侧髋臼关节面下出现囊变以及同侧的股骨头基底部有骨赘;患者双侧髋关节间隙变窄,双侧髋臼边缘有骨赘形成,且双髋关节有骨质疏松现象。CT检查图像显示患者双侧关节间隙变窄,且双侧关节面出现硬化,右侧髂骨侧关节面可见明显骨侵蚀;患者左侧髂骨侧关节面可见明显骨侵蚀,且于侵蚀处关节面表现出皮质中断,其周边可见明显骨硬化,同时对侧也出现病变。此外,就图像显示,CT检查表现出来的图像更为清晰直观。
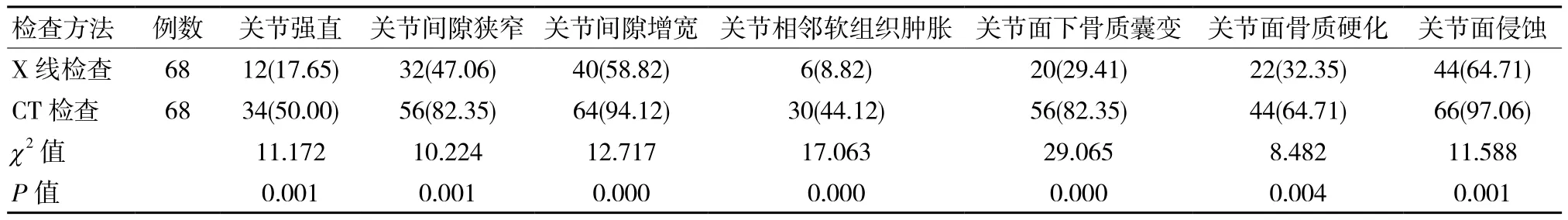
表1 两种检查方式病变征象的检出率对比 例(%)
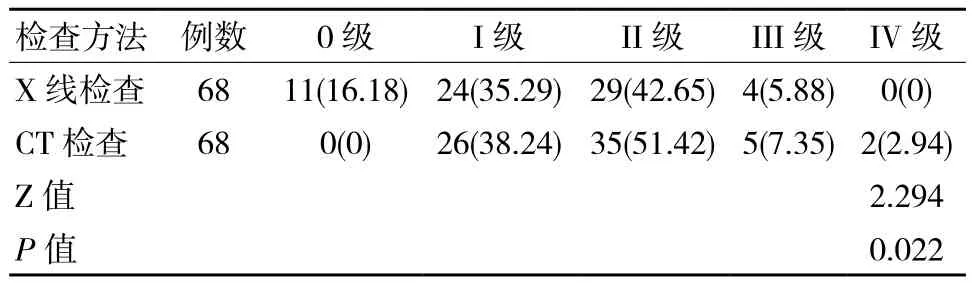
表2 两种检查方式的不同分级检出率对比 例(%)
3 讨论
强直性脊柱炎是一种慢性疾病,且具有一定的遗传性,患者往往存在家庭疾病史,该病主要累及椎间关节、髋关节及脊柱旁软组织、肋椎关节、脊柱骨突和骶髂关节,其中最为常见的累及部位是骶髂关节,其会引发脊柱纤维化或强直,造成眼部、肌肉、肺部以及骨骼等部位的不同程度病变[7-8]。该病起病隐匿,初期几乎无明显症状,患者出现早期病变会伴随病变处关节的炎症性疼痛,且关节周边的肌肉会有僵硬感和痉挛症状,其症状在晨起时尤为显著,随着病情的不断发展,患者的关节疼痛情况会逐渐减轻,但出现脊柱及关节活动受影响的情况,甚至会伴随一定程度的畸形,待病情发展至晚期,患者的整个脊柱和下肢均会呈现出弓形僵硬,且向前屈曲,影响患者生活质量,加大该病的临床治疗难度。因此对强直性脊柱炎进行早期的确诊对提升患者生活质量至关重要[9-10]。
X线检查和CT检查是目前临床经常采用的诊断强直性脊柱炎的方式。X线检查对强直性脊柱炎诊断具有重要意义,绝大部分患者在早期的骶髂关节病变均会出现X线改变,其是该病的主要诊断方式。早期X线表现是骶髂关节炎,一般由骶髂关节的中下部发生病变,且其会在双侧发生。发病初期多侵犯患者髂骨侧,待病情进一步发展,即会侵犯至患者的骶骨侧。同时于患病处可见明显块状或斑点状显像,其在髂骨侧更为明显。最终可进展为对整个关节的侵犯,其软骨下有明显骨硬化症状,边缘呈锯齿状且伴随骨质增生,同时患处的关节间隙变窄,待关节间隙完全消失,即会出现骨强直[11-12]。强直性脊柱炎的早期X线表现出的是普遍性的骨质疏松,腰椎的正常弧度会消失,导致腰椎变直,出现压缩性骨折,待其发展至颈椎和胸椎椎间小关节时,间隙会出现明显钙化,从而导致骨赘形成,呈现出“竹节样脊柱”。但由于X线扫描图像显示存在一定的模糊性,临床上会出现无法根据X线显像确诊强直性脊柱炎。因此,此时需采用CT检查,CT检查具有清晰的显像画面,其可有效反映患者病变部位的影像学情况,帮助医生进行确诊。有学者认为,经验丰富的放射科医师无需经过CT检查对强制性脊柱炎急性确诊,且CT扫描图像显示无法增加骶髂关节的影像学特点,因此无需在X线检查中附加CT检查。但也有研究认为,CT检查影像学显示较清晰,其可对病变部位的微小改变进行精准的定位,有助于增加强直性脊柱炎的检出率[13-14]。本研究结果中显示,CT检查对关节强直、关节间隙狭窄、关节相邻软组织肿胀、关节面下骨质囊变、关节面骨质硬化、关节面侵蚀及关节间隙增宽等病变征象的检出率明显较X线高,说明其在强直性脊柱炎具有更好的检出效果。此外,两种检测方式对不同分级强直性脊柱炎的检出率存在明显差异。对比两种检查方式的图像显示情况,发现CT显像较X线清晰,因此其可有效解决X线显像困难的问题,增加临床强直性脊柱炎的检出率。针对X线未能确诊的早期骶髂关节病变,CT检查可清晰地显示病变部位情况,进行确诊,帮助患者进行及早治疗,避免病情延展。需要注意的是,在对强直性脊柱炎进行诊断时应与以下几种疾病进行区别,以免造成误诊;①类风湿性关节炎:该病的晚期表现主要表现出骶髂关节病变,其类风湿性因子呈现阳性;②骶髂关节结核:该病通常会累及单侧关节,关节面会出现囊性病变,但其软骨下的骨质硬化程度不明显;③致密性骨炎:该病被侵犯的髂骨硬化带边缘齐整,且病变部位与正常部位的界限较为清晰,关节间隙无狭窄情况,骶骨侧无骨质病变。
综上所述,与X线检查相比,CT检查的准确度更高,显像更为清晰,其可有效提升强直性脊柱炎的临床检出率,特别是早期症状不明显的强直性脊柱炎,可为临床诊治强直性脊柱炎提供良好的科学依据。
[1] 张亮, 周一新. 强直性脊柱炎的关节外科研究进展[J]. 中国骨与关节外科, 2014, 7(1): 70-76.
[2] 陈枝琼, 李向培, 厉小梅, 等. 强直性脊柱炎患者骨密度与骨代谢异常的研究[J]. 中华风湿病学杂志, 2014, 18(6): 413-417.
[3] 甘伟, 马坚. CT、X线、MRI诊断骶髂关节强直性脊柱炎早期病变临床分析[J]. 河南中医, 2014, 34(5): 873-874.
[4] 王保奇. 对比X线、CT和MRI在诊断早期强直性脊柱炎骶髂关节病变诊断中的价值[J].中国数字医学, 2017, 12(3): 30-31, 96.
[5] Martindale J, Shukla R, Goodacre J. The impact of ankylosing spondylitis/axial spondyloarthritis on work productivity[J]. Best Practice & Research Clinical Rheumatology, 2015, 29(3): 512.
[6] 胡高峰. X线、CT与MRI检查在早期强直性脊柱炎骶髂关节病变诊断中的价值[J]. 中国基层医药, 2017, 24(12):1805- 1809.
[7] 杨秀文, 周作斌, 李文星. 强直性脊柱炎髋关节病变的MR与CT影像学表现研究[J].中国CT和MRI杂志, 2017, 15(1):121-124.
[8] 骆玉辉, 滕录霞, 张远鸿, 等. MRI与CT在诊断强直性脊柱炎骶髂关节病变中价值对比分析[J]. 浙江临床医学, 2016,18(5): 825-826, 840.
[9] 周萍丽. 早期强直性脊柱炎骶髂关节病变应用X线、CT和MRI的诊断价值研究[J]. 中国CT和MRI杂志, 2016, 14(10):117-120.
[10] 梁佐堂, 李继峰, 董乐, 等. 对比分析X线、CT和MRI在早期强直性脊柱炎骶髂关节病变诊断中应用的价值[J]. 中国CT和MRI杂志, 2015, 13(2): 84-87.
[11] 姜耀秋. 早期强直性脊柱炎骶髂关节病变X线CT和MRI对比研究[J]. 河北医学, 2014, 20(7): 1171-1173.
[12] De KA, De BF, Van den BR, et al. Low-dose CT detects more progression of bone formation in comparison to conventional radiography in patients with ankylosing spondylitis: results from the SIAS cohort[J]. Annals of the Rheumatic Diseases, 2017, 77(2):293.
[13] 高岱, 李坤鹏, 文琼芳, 等. 骶髂关节CT不同分级标准在强直性脊柱炎诊断和随访中应用价值的比较[J]. 中华医学杂志,2016, 96(39): 3137-3141.
[14] 汪四海, 刘健, 汪元, 等. 骶髂关节 CT 在强直性脊柱炎患者中运用的研究进展[J].中国临床保健杂志, 2015, 18(2):219- 222.

