标准大骨瓣减压术联合高压氧对重型颅脑损伤患者脑代谢及脑血流指标的影响
季雪亮,隋岩永,郭克光,王忠竹
重型颅脑损伤作为临床上一类较常见外伤性疾病,据调查资料显示,该病起病急、治疗困难,多存在脑肿胀、脑内血肿、脑挫裂伤等并发症,死亡率达60%以上,对患者的身心健康造成较大威胁[1]。因此,对重型颅脑损伤患者采取积极有效的方法至关重要。目前较常用手术类型为标准大骨瓣减压术,但此手术类型对患者脑代谢及脑血流指标的改善效果仍值得进一步提高[2]。现我院在其基础上联合高压氧,临床效果显著,结果总结报告如下。
1 资料与方法
1.1 一般资料
选取我院自2014年5月至2016年5月收治的90例重型颅脑损伤患者,均符合《神经外科学》中颅脑损伤的诊断标准,行头颅CT等影像学检查后确诊,外伤后昏迷6 h以上,格拉斯哥昏迷量表(Glasgow coma scale,GCS)3 ~6分,有明确手术体征。排除合并严重心脑血管病者,无法坚持1个月以上治疗者,对高压氧不耐受者,合并严重肝肾功能障碍、传染性疾病、过敏性疾病者[3,4]。90例患者采取随机数字表法分为对照组与观察组各45例。对照组中,男24例,女21例;年龄30~70岁,平均(43.2±2.9)岁;受伤至就诊时间1~23 h,平均(12.4±2.3)h;受伤原因:车祸伤25例,钝器敲打伤10例,高空坠落伤10例。观察组中,男25例,女20例;年龄32~68岁,平均(42.5±2.3)岁;受伤至就诊时间2~20 h,平均(12.9±2.1)h;受伤原因:车祸伤24例,钝器敲打伤12例,高空坠落伤9例。2组患者一般资料差异无统计学意义,具有可比性。全部患者均签署关于本次试验的知情同意书。
1.2 治疗方法
对照组给予标准大骨瓣减压术,方法为:全身麻醉处理后,于颧弓上、耳屏前行一长约1 cm切口,经耳廓上至顶骨中线处切开直至前额发际线[5]。在顶骨骨瓣旁行一2~3 cm切口将部分颞骨及额骨切除,骨瓣大小约11 cm×14 cm,将因颅内损伤导致坏死的脑组织彻底清除,脑组织明显膨胀者给予硬脑膜敞开,脑组织明显膨出者直接给予筋膜或人工硬脑膜减张缝合,操作期间监测颅内压[6]。手术结束后常规放置引流管,逐层将切口关闭,配合甘露醇脱水、营养神经等基础治疗。观察组在对照组治疗基础上加用高压氧,方法为:待患者病情稳定后,观察患者意识是否清晰,意识清晰者给予面罩吸氧,意识不清晰者给予直接供氧,高压氧舱内压力为0.2 MPa,缓慢升高舱内压力,20 min后给予高压氧疗1 h,中间停止供氧15 min,改为吸空气,后缓慢降低压力20 min[7,8]。每日1次,连续治疗10 d为1疗程,连续治疗4个疗程。
1.3 疗效评定标准
治疗后参考临床神经功能缺损程度评分标准评价疗效,满分29分,将病残程度为0级,患者意识清晰,日常生活及工作可完全自理,功能缺损评分降低≥90%评为基本痊愈;将病残程度为1~3级,患者意识清晰,日常生活及工作基本可自理,功能缺损评分降低45%~89%评为显效;将病残程度为4~6级,患者仅有部分生活可自理,功能缺损评分降低18%~44%评为有效;将病残程度为7级或以上,患者的生活无法自理需他人帮助,功能缺损评分降低≤17%评为无效;基本痊愈及显效之和为总有效[9]。
1.4 观察指标
采用经颅多普勒血流分析仪对2组患者大脑中动脉收缩期峰流速(Vs)、平均血流速度(Vm)、搏动指数(PI)、颅内压进行测量,并且于同一时间抽取患者血液测量血氧饱和度(SaO2)、血氧分压(PaO2)、血红蛋白(Hb),根据上述3个值利用FICK公式计算脑氧摄取率。
1.5 统计学处理
2 结果
2.1 2组患者临床疗效比较
观察组总有效率明显高于对照组(χ2=5.64,P<0.05),见表1。

表1 2组患者临床疗效比较[例(%)]
2.2 2组患者治疗前后脑代谢及脑血流指标比较
2组患者治疗前Vs、Vm、PI、颅内压及脑摄氧率相比差异无统计学意义(P>0.05);治疗后较治疗前Vs、Vm 升高,PI、颅内压降低,脑摄氧率升高(P<0.05),观察组上述指标较对照组改善更显著(P<0.05),见表2。
表2 2组患者治疗前后脑代谢及脑血流指标比较(±s)
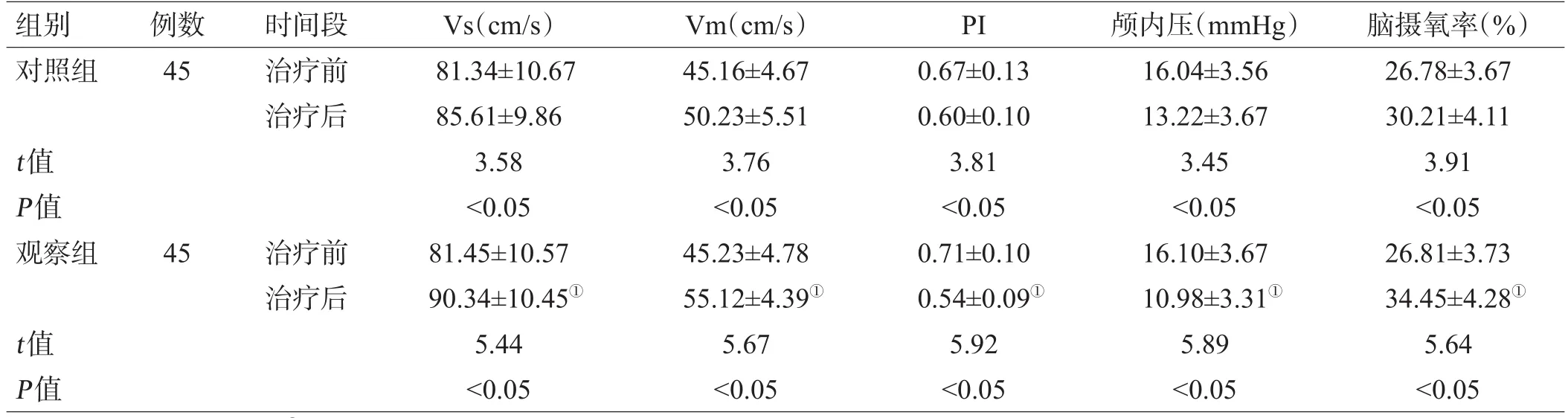
表2 2组患者治疗前后脑代谢及脑血流指标比较(±s)
注:与对照组相比,①P<0.05
组别对照组例数45时间段治疗前治疗后t值P值观察组45治疗前治疗后t值P值Vs(cm/s)81.34±10.67 85.61±9.86 3.58<0.05 81.45±10.57 90.34±10.45①5.44<0.05 Vm(cm/s)45.16±4.67 50.23±5.51 3.76<0.05 45.23±4.78 55.12±4.39①5.67<0.05 PI 0.67±0.13 0.60±0.10 3.81<0.05 0.71±0.10 0.54±0.09①5.92<0.05颅内压(mmHg)16.04±3.56 13.22±3.67 3.45<0.05 16.10±3.67 10.98±3.31①5.89<0.05脑摄氧率(%)26.78±3.67 30.21±4.11 3.91<0.05 26.81±3.73 34.45±4.28①5.64<0.05
3 讨论
目前临床上颅脑损伤最常见致死原因为重症颅脑损伤急性期恶性颅内高压,因此,在采用合适的方法治疗的同时还需合理控制颅内高压[10]。以往临床上较常用的常规骨瓣开颅减压术已逐渐改良[11]。现标准大骨瓣开颅减压术作为首选,大量临床资料显示,其临床优势有:①充分暴露病灶范围,有效控制出血部位,显著避免迟发性颅内血肿;②充分减压,避免因骨瓣较小而形成的脑切口疝;③具有开阔的操作视野,彻底清除坏死脑组织;④骨窗位置较低,避免对侧裂血管产生不利压迫,显著改善侧裂区血管供血及静脉回流障碍;⑤操作口易于缝合,显著降低癫痫、脑脊液漏等并发症[12,13]。但仍需注意其操作方法及适应症,适用疾病类型主要包括:急性硬膜下血肿合并脑挫裂伤,血肿清除术中存在急性脑膨出,严重广泛脑挫裂伤等。
有研究报道指出,重型颅脑损伤患者多伴随不同程度缺氧缺血症状,颅内压升高,从而损伤脑内微循环,引起恶性循环,配合有效高压氧治疗可显著提高疗效[14]。高压氧通过显著提高脑组织内氧分压,改善脑组织血流量,提高氧弥散率及有效弥散距离,促进神经细胞功能恢复,促进建立侧支循环并且修复病变血管,减少脑组织损伤,避免发生脑水肿等恶性循环。另外,高压氧还可抑制炎症反应及细胞凋亡,有效降低因低氧低血状态造成的谷氨酸毒性作用,保护脑组织。本研究结果显示,观察组总有效率明显高于对照组(P<0.05);2组患者治疗后与治疗前比较,Vs升高,Vm升高,PI降低,颅内压降低,脑摄氧率升高,观察组改善更显著(P<0.05),提示标准大骨瓣减压术联合高压氧治疗重型颅脑损伤可提高疗效,改善脑代谢及血流指标,与以往研究报道基本一致[15]。但本试验随访时间过短,仍存在一定不足,可扩大样本量并且延长随访时间以获得精确结论。
[1]卫建文.标准外伤大骨瓣减压术治疗重型颅脑损伤30例分析[J].中国药物与临床,2011,11:715-716.
[2]唐国辉.标准去大骨瓣减压术治疗重型颅脑外伤的临床分析[J].黑龙江医药科学,2014,37:88-89.
[3]刘丽菊.急诊重症脑外伤患者的急救与护理[J].中国民族民间医药,2012,21:89-89,91.
[4]王首杰,高国栋,秦怀洲.标准去大骨瓣开颅减压术治疗重型颅脑损伤临床疗效观察[J].神经损伤与功能重建,2014,9:498-500.
[5]陈哲.标准去大骨瓣减压术治疗重型颅脑外伤92例临床分析[J].中国医学创新,2012,9:27-28.
[6]陈建国,施炜,杨柳,等.常规骨瓣与标准大骨瓣在重型颅脑外伤手术中的应用[J].江苏医药,2015,41:483-484.
[7]黄绍宽,袁邦清,苏同刚,等.早期修补外伤性颅骨缺损的体会[J].中国临床神经外科杂志,2012,17:434-435.
[8]Girotto D,Ledić D,Bajek G,et al.Efficancy of decompressive craniectomy in treatment of severe brain injury at the Rijeka university hospital centre[J].CollAntropol,2011,35:255-258.
[9]童运梅,申岳林.心理干预对老年脑卒中患者神经功能缺损症状和幸福指数的影响[J].中国老年学杂志,2015,35:6409-6411.
[10]陈小军,黄军.标准外伤大骨瓣与常规骨瓣开颅术治疗重型颅脑损伤的对照研究[J].中国现代医学杂志,2010,20:2972-2974,2977.
[11]马俊杰,马康,崔中华.改良标准大骨瓣开颅术治疗重型颅脑外伤32例临床疗效分析[J].中国医药科学,2013,3:189-190.
[12]周静.高压氧对重型颅脑损伤开颅术后患者脑代谢、脑血流及颅内压的影响[J].神经损伤与功能重建,2015,10:366-368.
[13]陈金良,龚江标.标准外伤大骨瓣开颅术救治重型颅脑损伤合并脑疝[J].浙江创伤外科,2011,16:11-12.
[14]杜光勇,杜彦挺,纪文军,等.大骨瓣减压手术对老年重型颅脑损伤患者的疗效及脑代谢能力的影响[J].临床军医杂志,2012,40:1331-1333.
[15]吕和力,大骨瓣减压术改善重型颅脑外伤患者脑血流及脑代谢的临床研究[J].中国当代医药,2012,19:10-11.

