联合动脉切除重建的胰腺癌根治性切除2例
贾长库,徐孙兵,刘凌,沈伟敏
[南京医科大学附属杭州医院(杭州市第一人民医院集团) 肝胆胰外科,浙江 杭州 310006]
胰腺癌侵犯门静脉和肠系膜上静脉不再是手术禁忌,但对合并有动脉侵犯的胰腺癌能否手术切除存在较大争议。该科收治的2例联合动脉切除重建、扩大淋巴结清扫的胰腺癌根治术病例,取得良好的效果。
1 临床资料
患者,女性,64岁。因左上腹痛1周、发热1 d为主诉,于2016年7月22日入院。患者既往有糖尿病病史10年,血糖以口服降糖药物控制可。查体:一般状况可,生命体征正常。上腹部剑突下深压痛,左上腹饱满,有叩击痛。阳性实验室检查指标中,血常规中性粒细胞为78.7%,肝功能(谷丙转氨酶)为70 u/L,肿瘤标志物(CA199)为82.7 u/ml,其他指标均在正常值内。病毒性肝炎血清标志物阴性。CT发现胰腺占位性病变,肿瘤位于胰腺颈部和体部,大小2.6 cm×1.9 cm。肿瘤侵及部分腹腔动脉干、部分肝总动脉及脾动脉,并由于脾动脉全层侵犯、脾动脉闭塞导致脾脏梗死,脾脓肿形成,脾脏内囊性肿块大小5.2 cm×4.8 cm(见图1)。术前诊断:①胰腺颈体部癌;②Ⅱ型糖尿病。由于该患肿瘤位于胰腺颈、体部,并且侵及部分腹腔动脉干、部分肝总动脉及脾动脉,为达到根治目的拟为患者施行胰腺颈、体、尾部切除、脾脏切除、部分腹腔干动脉以及部分肝总动脉节段性切除、腹腔干动脉与肝总动脉吻合重建、扩大的淋巴结清扫手术。2016年8月3日行手术治疗,取左上腹L型切口,术中见肿瘤位于胰腺颈部和体部,脾脏缺血表现,脾脏内触及囊性肿块。打开胃结肠韧带显露出胰腺颈部和体部,沿胰腺上缘解剖出肝总动脉远端和胃十二指肠动脉,发现该患肿瘤侵及肝总动脉近侧段、腹腔动脉干远侧段及脾动脉,由于脾动脉全层侵犯、脾动脉闭塞导致脾脏梗死、脾脓肿形成。找到肠系膜上静脉,沿其右缘前方断开胰颈部,将肿瘤及胰体部拉向左侧,解剖出腹腔动脉干近侧段,靠近腹主动脉侧血管夹阻断腹腔动脉干,另一血管夹阻断肝总动脉远侧段,将肿瘤侵犯的部分肝总动脉和腹腔动脉干切断,再常规方法切除胰体尾和脾脏。完成胰腺癌切除后进行肝总动脉和腹腔动脉干端端吻合重建,血管缝合采用7-0的Prolen缝线连续缝合,重建后的动脉血流通畅。术中给予清扫8、9、10、11及18组淋巴结。切除的标本送病理检查。患者手术时间为300 min,术中出血量300 ml,未输入红细胞,患者安返病房。术后对症支持治疗。胃肠功能恢复后逐步进流质饮食、半流质饮食及普通饮食。给予低分子肝素钠抗凝治疗,15 d后改口服药物抗凝。术后病理结果:胰腺中低分化腺癌,切缘未累及,切除的肝总动脉、腹腔动脉干及脾动脉低分化腺癌浸润,所有淋巴结未见癌转移(0/16)。术后诊断:①胰腺颈体部中低分化腺癌;②Ⅱ型糖尿病。患者术后第1天腹腔引流液约100 ml,以后逐渐减少,术后第16天拔出腹腔引流管,第18天出院。术后半个月复查肿瘤标志物,与胰腺癌密切相关的CA199已降到正常28.1 u/ml,肝功能和其他指标均正常。术后该患者不接受化疗,术后11个月时CA199升高,CT检查发现肝脏第6段1.5 cm转移灶,给予全身化疗和肝脏肿瘤射频消融,效果好。目前该患随访时间已经超过1年,患者一般情况良好。
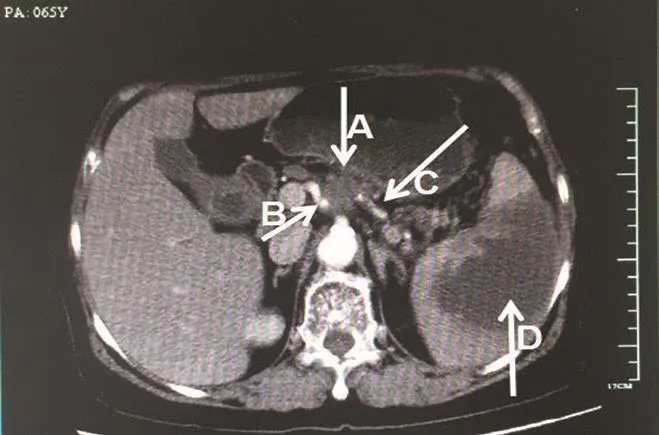
图1 肿瘤侵及部分腹腔动脉干、部分肝总动脉及脾动脉,并由于脾动脉全层侵犯、脾动脉闭塞导致脾脏梗死,脾脓肿形成
患者,男性,61岁。因发现胰管扩张半年、皮肤巩膜黄染1周为主诉,于2016年8月2日入院。患者半年前体检发现胰管扩张,未予进一步检查和治疗。1周前出现皮肤巩膜黄染。患者既往有糖尿病病史半年,血糖以皮下注射降糖药物控制可。发病来体重下降约5 kg。查体:一般状况可,生命体征正常。皮肤巩膜黄染,右上腹部和剑突下有深压痛。阳性实验室检查指标中,血常规(血红蛋白)为107 g/L,肝功能(谷丙转氨酶为316 u/L,谷草转氨酶为83 u/L,总胆红素:140.9为μmol/L,直接胆红素为102.4 μmol/L),肿瘤标记物和其他指标正常范围内。病毒性肝炎血清标志物阴性。患者入院后行经内镜逆行性胰胆管造影术检查并放置鼻胆管引流。CT发现胰腺占位性病变,肿瘤位于胰头颈部,大小5.0 cm×4.0 cm,胰腺体尾部胰管扩张。肿瘤侵及约1.5 cm长的脾静脉,近端脾静脉扩张(见图2),肠系膜上动脉根部局部肿瘤累及可能。术前诊断:①胰腺头颈部癌;②Ⅱ型糖尿病。拟为患者施行胰十二指肠切除术,由于肿瘤侵及脾静脉,但术前脾脏无淤血肿大表现,血常规各指标都在正常范围,拟切除受累段脾静脉不重建。根据术中情况行肠系膜上动脉鞘切除或受累段肠系膜上动脉切除重建,扩大淋巴结清扫手术。2016年8月9日行手术治疗,取双肋缘下切口,术中探查见肿瘤位于胰腺头颈部,肿瘤周围组织侵及广泛,结肠中动脉根部软组织、肠系膜上血管左侧十二指肠水平部系膜和肠壁、脾静脉有肿瘤侵。清扫结肠中动脉根部软组织后,见结肠中动脉清晰,切开肠系膜上血管左侧血管外的鞘,十二指肠水平部系膜也可顺利分离开。找到肠系膜上静脉,沿其前方向上解剖,发现脾静脉汇入门静脉处有约1.5 cm肿瘤侵犯闭塞,但是脾脏红润、无淤血肿大表现。遂决定为患者施行胰十二指肠切除术,并预行受累段脾静脉切除不重建的手术方式。解剖出肿瘤侵犯处近端的脾静脉,予以切断封闭旷置近端的脾静脉。解剖和切除肿瘤时见肿瘤上极后面侵犯肠系膜上动脉,为达到R0切除目的,在切除标本后行肠系膜上动脉节段切除,斜形切断胃左动脉使其管腔内径变大,将远端胃左动脉结扎,近端胃左动脉肠从脾动脉后方拉下与肠系膜上动脉端端吻合重建(见图3),血管缝合采用7-0的Prolen缝线连续缝合,完成胰腺癌切除和动脉切除重建后,重建的动脉血流通畅。该患进行了除第10组(脾门)和11 d组(脾动脉远侧)以外的从第5~18组的扩大淋巴结清扫和切除。切除的标本送病理检查。患者手术时间为9 h,术中出血量800 ml,但由于手术和麻醉过程平稳顺利,患者安返病房,未去重症监护室过渡。术后对症支持治疗。胃肠功能恢复后逐步进流质饮食、半流质饮食及普通饮食。术后腹水较多且颜色较深,只给予低分子肝素钠抗凝治疗1 d,后一直未用抗凝剂,未有血栓形成。术后病理结果:胰腺中低分化腺癌,切缘未累及,切除的肠系膜上动脉、十二指肠壁及结肠中动脉周围纤维组织内腺癌浸润,但所有淋巴结未见癌转移(0/27)。术后诊断:①胰腺头颈部中低分化腺癌;②Ⅱ型糖尿病。患者术后第1天淡血性腹腔引流液约350 ml,术后第1天开始应用低分子肝素钠皮下注射抗凝,但术后第2天血性腹水颜色加深,遂停用低分子肝素钠,第3天腹腔引流液量多达750 ml,以后逐渐减少,术后第19天拔出腹腔引流管,第20天复查CTA见重建的动脉血流通畅(见图4),第21天出院。出院时每天稀便3~5次,持续约2个月,以后大便次数逐渐减少。该患术后接受吉西他滨化疗。术后4个月时复查重建的动脉多普勒超声,重建的肠系膜上动脉流速75.9 cm/s,阻力指数0.64,满足小肠的血液供应。目前该患随访时间>1年,患者一般情况良好,复查B超和CT未见肿瘤复发。
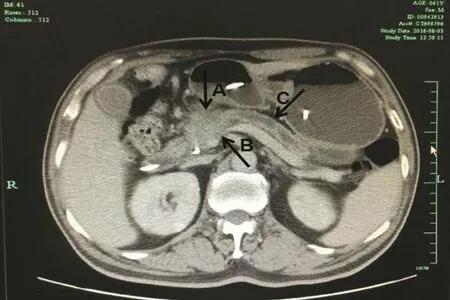
图2 胰腺占位性病变,肿瘤位于胰头颈部,胰腺体尾部胰管扩张。肿瘤侵及约1.5 cm长的脾静脉,近端脾静脉扩张

图3 胃左动脉和肠系膜上动脉吻合重建:斜形切断胃左动脉使其管腔内径变大,将远端胃左动脉结扎,近端胃左动脉肠从脾动脉后方拉下与肠系膜上动脉端端吻合
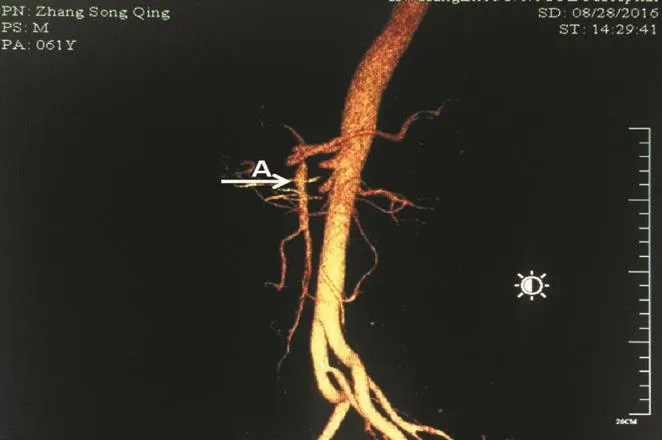
图4 术后20 d复查CTA,见重建的动脉血流通畅
2 讨论
联合动脉切除胰腺癌根治的病例中位生存期可达12个月甚至21个月,与行胰腺癌根治术但未联合血管切除组的生存期相当[1-2]。动脉侵犯的胰腺癌获得治愈的唯一机会是保持切缘阴性,动脉切除是一个有效的方法[3]。对肿瘤侵犯肠系膜上动脉或肝动脉者,主张某些高度选择性病例进行动脉切除重建可取得较好效果[4-5]。有研究表明,即使未达到根治性R0切除,联合动脉切除对改善局部晚期胰腺癌的预后仍有重要作用[6]。
本文1例胰体尾癌和1例胰头癌分别行联合动脉切除重建、扩大淋巴结清扫的胰腺癌根治术取得良好的效果,2例术前检查和术中探查均认为肿瘤侵及广泛,至少应属局部晚期病例,但2例清扫的淋巴结全部阴性,均未转移(0/16和0/27),且患者随访期内生存质量好,目前均已生存>1年。表明胰腺癌即使动脉侵犯,并不代表是病理分级上的晚期,可能是由于肿瘤的特殊部位所至,并不是预后的不良因素。该类淋巴结阴性病例如不实施手术治疗,不可能最终确定其淋巴结转移情况,而丧失获得根治的机会。
有研究表明,可利用脾动脉和肠系膜上动脉吻合重建的方式来保证小肠的血液灌注[7],但脾脏的血供不足是一个必须考虑的问题,脾脏因缺血可能会导致梗死、感染及脓肿形成等严重并发症。第1例患者因脾动脉的闭塞导致脾脏梗死,脾脓肿形成。胃左动脉的离断不会导致胃的血供严重不足。笔者认为,胃左动脉对重建肠系膜上动脉以保证小肠的灌注是一种方便且合理的选择。第2例患者采用胃左动脉和肠系膜上动脉吻合重建的方式保障小肠的血液供应。
参 考 文 献:
[1] AMANO H,MIURA F,TOYOTA N,et al. Is panereatectomy with arterial reconstruction a safe and useful procedure for locally advanced pancreatic cancer[J]. J Hepatohiliary Panereat Surg,2009, 16(6): 850-857.
[2] CHRISTIANS K K, PILGRIM C H, TSAI S, et al. Arterial resection at the time of pancreatectomy for cancer[J]. Surgery,2014, 155(5): 9l9-926.
[3] OUAïSSI M, TURRINI O, HUBERT C, et al. Vascular resection during radicaI resection of pancreatic adenocarcinomas.evolution over the past 15 years[J]. J Hepatobiliary Pancreat Sci, 2014,21(9): 623-638.
[4] ABRAMS R A, LOWY A M, O’REILLY E M, et al. Combined modality treatment of resectable and borderline resectable pancreas cancer:expert consensus statement[J]. Ann Surg Oncol, 2009,16(7): 1751-1756.
[5] RAVIKUMAR R, HOLROYD D, FUSAI G. Is there a role for arterial reconstruction in surgery for pancreatic cancer[J]. World J Gastrointest Surg, 2013, 5(3): 27-29.
[6] YAMAMOTO Y, SAKAMOTO Y, BAN D, et al. Is celiac axis resection justified for T4 pancreatic body cancer[J]. Surgery, 2012,151(1): 61-69.
[7] HACKERT T, WEITZ J, BüCHLER M W. Splenic artery use for arterial reconstruction in pancreatic surgery[J]. Langenbecks Arch Surg, 2014, 399(5): 667-671.

