进行4种肿瘤标志物联合检测在诊断原发性肝癌中的临床价值探讨
刘培贵,杨 萍,潘 玲,刘培兰
(安顺市人民医院核医学科,贵州 安顺 561000)
原发性肝癌(primary hepatic carcinoma, PHC) 是一种恶性程度高、侵袭性强、病情进展快、患者预后差的消化系统恶性肿瘤[1]。在原发性肝癌患者中,肝细胞癌(hepatocellular carcinoma, HCC)患者约占90%。近年来,原发性肝癌发病率的迅速增高已成为一个世界性的难题。目前,在全球范围内此病的发病率已上升至所有恶性肿瘤发病率的第三位,而且其发病率仍有逐渐增高的趋势,每年有超过65万人死于该病[2]。原发性肝癌患者的起病隐匿且无特异性的临床表现,其病情在得到确诊时多已进入中晚期。目前,临床上在治疗此病时主要采用以手术疗法为主的综合疗法。在进行综合治疗后,晚期原发性肝癌患者的病情虽能暂时得到缓解,但远期疗效较差,其5年生存率往往不到50%。不能接受手术治疗的晚期原发性肝癌患者,其5年生存率大多为0[3-4]。如何提高诊断早期原发性肝癌的准确率是重要的研究课题。近年来,随着血清肿瘤标记物检测技术的发展和新肿瘤标记物的出现,肿瘤标记物检测在诊断肝癌中的临床意义日益显现出来[5-6]。目前,临床上用于检测原发性肝癌的肿瘤标志物很多,但大多缺乏特异性,在用其诊断某些良性疾病时其也可能呈假阳性。本次研究主要探讨进行4种肿瘤标志物联合检测在诊断原发性肝癌中的临床价值。
1 资料与方法
1.1 一般资料
本研究的对象为2014年1月至2017年1月安顺市人民医院核医学科收治的120 例原发性肝癌患者、60例肝硬化患者及同期在该院进行健康体检的50例健康人。将这些患者中的原发性肝癌患者纳入肝癌组,将其中的肝硬化患者纳入肝硬化组,将其中的健康人纳入对照组。在肝癌组患者中,有男70例,女50例;其年龄为50~80岁,平均年龄为(66.5±10.3)岁;其病情均经病理检查得到确诊。在肝硬化组患者中,有男38例,女22例;其年龄为50~80岁,平均年龄为(66.5±10.3)岁;其病情均经病理检查得到确诊。在对照组受试者中,有男25例,女25例;其年龄为50~80岁,平均年龄为(66.5±10.3)岁;经检查其均排除了患有肝脏病变的可能。三组受试者的一般资料相比较,差异无统计学意义(P>0.05)。这些受试者均经临床检查排除了患有自身免疫性疾病及除肝癌外的肿瘤等疾病的可能。
1.2 方法
对三组受试者进行血清甲胎蛋白(AFP)、癌胚抗原(CEA)、糖类抗原199(CA199)及糖类抗原125(CA125)的检测,检测方法如下。
1.2.1血液样品的采集 在早晨三组受试者空腹时采集其静脉血3ml,置于离心机中以3500 r/min的速度进行5min的离心操作,在分离血清后立即检测。
1.2.2检查方法 采用美国贝克曼-库尔特公司(Beckmancoulter)生产的DXI800全自动化学发光免疫分析仪对三组受试者进行肿瘤标志物检测。应用化学发光免疫测定法(ECLIA)测定其血清中AFP、CEA、CA199及CA125的水平,严格按照说明书上的介绍进行相关的操作。
1.2.3各项肿瘤标志物的正常参考值 AFP的正常参考值为<7 ng/L,CEA的正常参考值为<5 ng/L, CA199的正常参考值为< 37 U/mL, CA125的正常参考值为< 35 U/mL。
1.3 统计学方法
采用SPSS 20.0统计软件对本研究中的数据进行分析,计量资料用(±s)表示,采用t检验,计数资料用%表示,采用X2检验。P<0.05为差异有统计学意义。
2 结果
2.1 三组受试者各项肿瘤标志物检测结果的分析
各组受试者血清CEA的水平相比较,差异无统计学意义(P > 0.05 )。与肝硬化组患者、对照组受试者相比,肝癌组患者血清AFP、CA1993、CA125的水平较高,差异有统计学意义(P<0.01)。肝硬化组患者与对照组受试者血清AFP、CA1993、CA125的水平相比较,差异无统计学意义(P> 0.05 )。详情见表1。
表1 三组受试者各项肿瘤标志物检测结果的分析(±s )

表1 三组受试者各项肿瘤标志物检测结果的分析(±s )
注:*表示与其他两组相比,P<0.01; —:无数据。
组别 n AFP(ng/mL) CEA(ng/mL) CA199(U/mL) CA125(U/mL)肝癌组 120 821.71±612.43* 8.26.36±33.51* 125.39±244.57* 215.82±364.57*肝硬化组 60 18.56±22.83 2.64±1.82 18.06±7.27 26.76±5.98对照组 30 3.84.13±1.14 2.19±0.87 8.31±6.12 17.76±5.36 F值 — 39.012 1.275 6.661 7.780 P值 — 0.000 0.262 0.004 0.001
2.2 对本研究中肝硬化及肝癌患者进行肿瘤标志物检测的灵敏度与特异性分析
对本研究中肝硬化及肝癌患者进行AFP单项检测在诊断其病情方面的灵敏度为60.83%(73/120)、特异度为53.33%(32/60);对其进行CEA单项检测在诊断其病情方面的灵敏度为55.00%(66/120)、特异度为46.67%(28/60);对其进行CA199单项检测在诊断其病情方面的灵敏度为59.17%(71/120)、特异度为43.33%(26/60);对其进行CA125单项检测在诊断其病情方面的灵敏度为70.83%(86/120)、特异度为23.33%(14/60);对其进行AFP、CEA、CA199与CA125联合检测在诊断其病情方面的灵敏度为97.50%(117/120)、特异度为98.33%(59/60)。与进行AFP单项检测、CEA单项检测、CA199单项检测、CA125单项检测相比,对本研究中肝硬化及肝癌患者进行AFP、CEA、CA199与CA125联合检测在诊断其病情方面的灵敏度、特异度均较高,差异有统计学意义(P<0.05)。详情见表2~表6。

表2 对本研究中肝硬化及肝癌患者进行AFP单项检测与病理检查结果的对比(例)
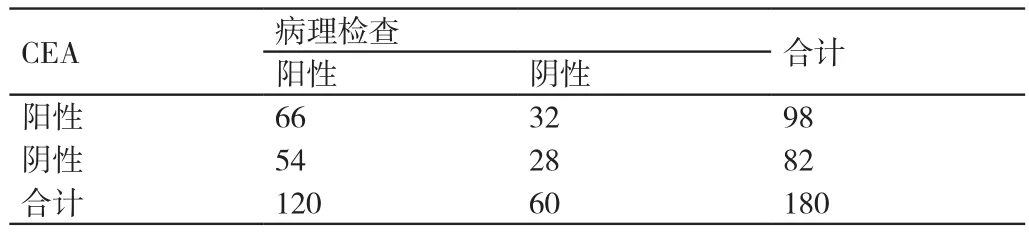
表3 对本研究中肝硬化及肝癌患者进行CEA 单项检测与病理检查结果的对比(例)
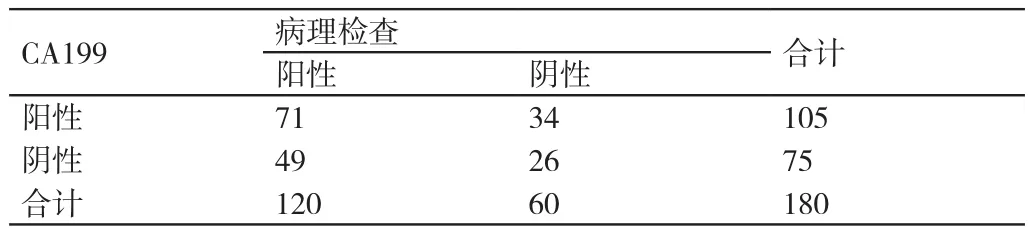
表4 对本研究中肝硬化及肝癌患者进行CA199单项检测与病理检查结果的对比(例)
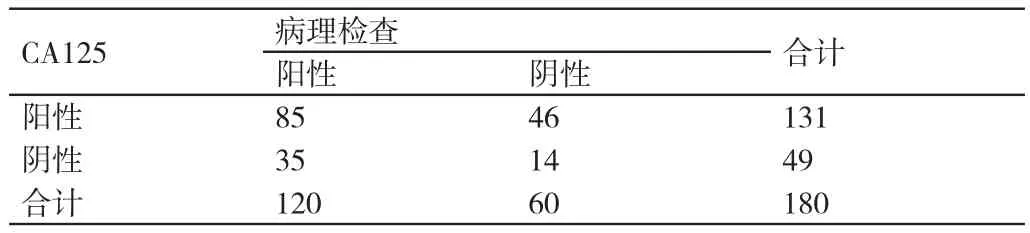
表5 对本研究中肝硬化及肝癌患者进行CA125单项检测与病理检查结果的对比(例)
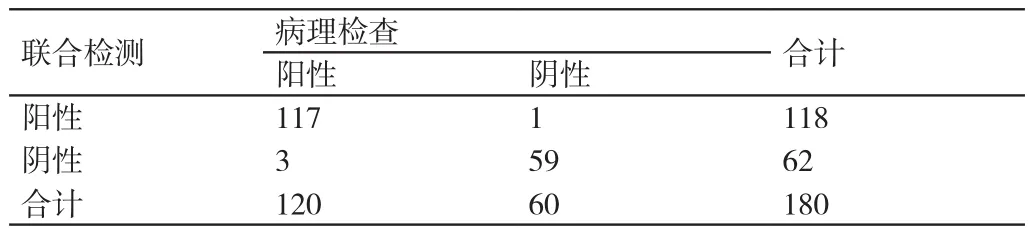
表6 对本研究中肝硬化及肝癌患者进行AFP、CEA、CA199、CA125联合检测与病理检查结果的对比(例)
3 讨论
AFP 是在胎儿发育早期由肝脏和卵黄囊合成的一种血清糖蛋白。在胎儿出生后的3个月其体内AFP的水平已经与成年人相当。进行AFP检测在筛查、诊断PHC及判断PHC患者临床疗效方面的应用较为广泛床。但是,受到PHC患者肿瘤病灶的大小及其基因表达缺失的影响,有近1/3的PHC患者进行AFP检测的结果呈阴性,对孕妇、肝硬化及肝炎等良性肝病患者进行AFP检测的结果则可呈假阳性。CEA是一类具有人类胚胎抗原特异性决定簇的酸性糖蛋白,可在胚胎发育阶段的组织及肿瘤组织中表达。进行CEA检测在临床上主要用于诊断直肠癌和结肠癌及观察此类疾病患者的预后。最近的临床研究发现,对除直肠癌和结肠癌以外的肿瘤患者进行CEA检测也有一定的阳性检出率[7]。CA199是由单克隆抗体116NS199识别的肿瘤相关抗原,其抗原决定簇在碳水化合物部分。CA199在血清中的表达为黏蛋白糖脂,在组织中的表达为单涎酸神经节苷脂,多种肿瘤组织均可表达此抗原。CA199可在癌组织中大量分泌,在正常组织中其表达量极微。本研究的结果表明,CA199在PHC患者血液标本中的阳性检出率为70.83%。这与相关文献报告的结果接近。PHC患者血液中CA199的水平升高的机制是,其肝细胞发生大量的变性坏死,使有核细胞内的某些肿瘤标志物被释放入血,或因肝细胞发生基因突变,使抗原的表达发生异常。CA125是一种膜抗原,广泛存在于体腔上皮起源的各种组织及这些组织发生的肿瘤中,是一类混合型肿瘤标志物。在许多疾病患者的体内,CA125的水平均有所升高。目前,CA125主要作为卵巢癌的标志物,用于观察治疗卵巢癌的效果及进行复查检测。国内外的较多文献均指出,对血清APF呈阴性的患者进行CA125检测,对其病情的诊断具有重要的意义[8]。
本研究的结果表明,AFP、CA1993、CA125是筛查原发性肝癌重要的肿瘤标志物。进行AFP、CEA、CA199与CA125联合检测在诊断原发性肝癌方面具有灵敏度高、特异度高的优势,在对原发性肝癌的早期诊断、原发性肝癌与肝硬化的鉴别诊断中均有重要的临床价值。
[1]徐天祥. 联合检测血清AFU和AFP对PHC的诊断价值[J]. 南京医科大学学报(自然科学版),2008, 28(2): 82-84.
[2]Mazzanti R, Gramantieri L, Bolondi L, et al. Mol[J]. Aspects Med. 2008, 29(1/2): 130-143.
[3]Thorgeirsson SS,Grisham JW,Molecular pathogenesis of humen hepatoc- ellular carcinoma[J],Nat Genet,2002(31):339-346.
[4]Parkin DM,Global cancer statistics in the year 2000[J],Lan cet Oncol,2001,2533-2543.
[5]孟晓峰,陈智霞. 五种肿瘤标记物联合检测提高肝癌的阳性率和准确性的作用[J]. 中国现代药物应用,2016, 10(16):9-10.
[6]张天明,王玉平,周永宁. 肝癌肿瘤标记物的研究进展[J]. 胃肠病学和肝病学杂志,2016, 25(8): 852-856.
[7]吕俊杰,戴天阳,等.食管癌患者血清CEA和TNEa的水平及意义[J].放射免疫杂志,2004,17(5):350-351.
[8]吴建民.对肿瘤标志物的再认识[J]. 中华检验学杂志,2005,28(1): 11-13.

