颅脑损伤患者血液流变学改变与术后并发症的关系
田少辉,李春晖,方 川,李志红,王佳良,郎丽颖,郑克彬
(河北大学附属医院神经外科,河北保定 071000)
颅脑损伤主要由打击、坠落、交通伤等引起,是神经外科常见的疾病,发生率及病死率均较高[1]。颅脑损伤后患者除了脑组织局部损伤外,机体全身也发生一系列的变化,其中包括血液流变学变化。颅脑损伤患者血液流变学改变可影响缺血区氧供及脑部微循环,而血供、氧供是决定神经功能恢复的关键因素,同时也影响患者预后[2]。锁建军[3]研究指出,颅脑损伤患者急性期血液黏度增加,可影响血液循环,导致血流减慢,加重脑缺血损伤。手术是目前治疗颅脑损伤的重要措施,但手术创伤、脱水剂、利尿剂、止血药物应用及患者自身因素会导致患者术后血流减慢,进一步加重患者血液黏度,导致机体血供、氧供不足,加重机体损伤[4]。因此,本研究将探讨颅脑损伤患者血液流变学指标改变情况及相关影响因素,分析血液流变学指标改变对患者术后并发症及预后的影响,从而为临床改善颅脑损伤患者预后提供指导。
1 资料与方法
1.1一般资料 选取2014年6月至2016年6月本院收治的120例急性颅脑损伤患者纳入颅脑损伤组。纳入标准:(1)均符合1995年全国第4届脑血管学术会议中对急性脑外伤的诊断标准;(2)均经CT或MRI明确诊断;(3)格拉斯哥昏迷评分(GCS)<7分;(4)均符合脑外伤手术指征;(5)患者及其家属均签署手术知情同意书。排除标准:(1)颅脑手术史;(2)严重内脏器官疾病;(3)颅脑恶性肿瘤者。其中男65例,女55例;年龄48~78岁,平均(58.9±3.8)岁;外伤原因:高空坠落58例,车祸伤42例,其他20例。根据颅脑损伤患者血液流变学指标水平分为血液黏度正常组(32例)、血液黏度升高组(70例)及高黏血症组(18例)3个亚组。另选取同期行常规检查的100例健康体检者为对照组,其中男58例,女42例;年龄45~75岁,平均(57.6±3.5)岁。颅脑损伤组与对照组的性别、年龄差异无统计学意义(P>0.05),具有可比性。
1.2方法
1.2.1血液黏度分组标准 血液黏稠正常指如果以水的黏度为1.0,则全血相对黏度为4.0~5.0,血浆相对黏度为1.6~2.4(温度为37 ℃时),若全血相对黏度>5.0,血浆相对黏度>2.4 (温度为37 ℃时)则为血液黏度升高。当血液黏度升高,其他各项指数也显著增高,同时伴有午餐后困顿无力、蹲着干活气短、阵发性视力模糊等临床症状时则为高黏血症。
1.2.2收集资料 颅脑损伤患者入院后记录其基本情况,内容包括性别、年龄、既往疾病史(高血压、糖尿病、冠心病、高血脂)、发病后进食情况、损伤部位、出血量、脱水剂、利尿剂、止血药物应用情况、脑部CT或MRI结果。
1.2.3测定两组血液流变学指标 颅脑损伤组患者于入院24 h内、对照组于体检当天空腹抽取静脉血15 mL,采用贝克曼库尔特LH750/LH755全自动血液分析仪测定两组全血黏度(高切、低切)、纤维蛋白原、血浆黏度、血细胞比容等血液流变学指标。
1.2.4围术期并发症 术后对颅脑损伤患者跟踪随访1周,记录患者1周内局部脑梗死、术后再出血、迟发颅内血肿、脑水肿及病死率情况。

2 结 果
2.1颅脑损伤组与对照组血液流变学指标比较 与对照组比较,颅脑损伤组患者全血黏度(高切、低切)、纤维蛋白原、血浆黏度、血细胞比容显著升高,差异均有统计学意义(P<0.05)。见表1。

表1 两组血液流变学指标比较
2.2影响颅脑损伤患者血液黏度升高的单因素分析 经单因素分析可知,患者年龄,术前合并高血压、糖尿病、高脂血症,发病后能否进食,应用脱水剂、利尿剂、止血药物与颅脑损伤患者血液黏度升高有关(P<0.05)。见表2。

表2 影响颅脑损伤患者血液黏度升高的单因素分析(n)
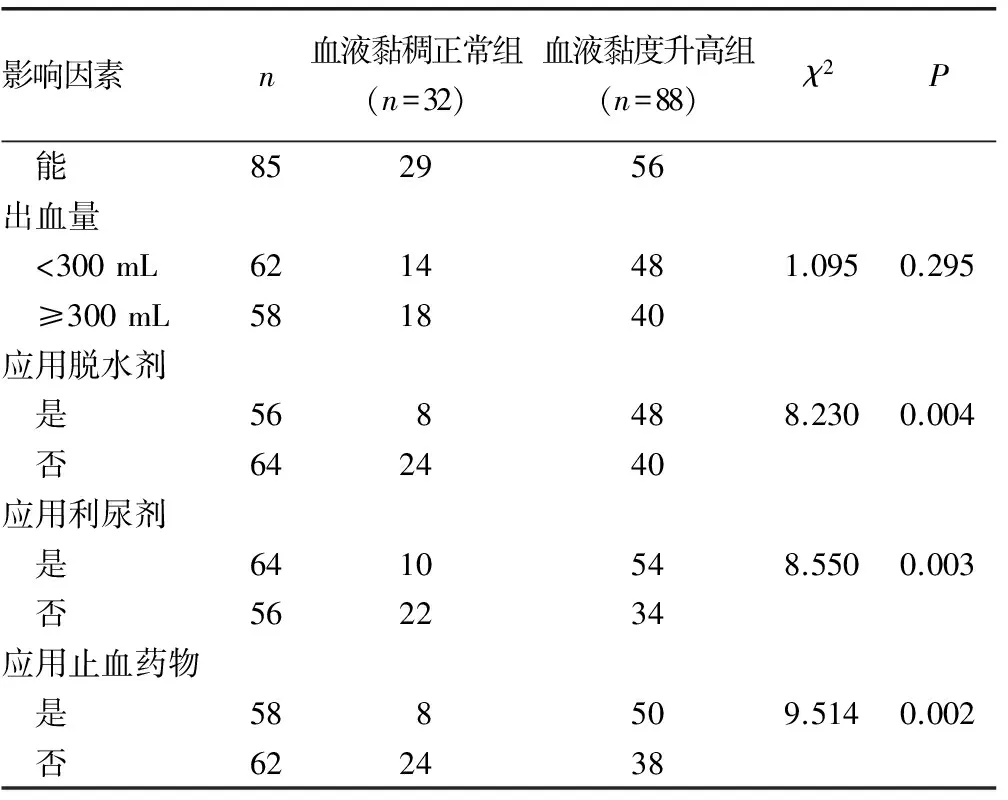
续表2 影响颅脑损伤患者血液黏度升高的单因素分析(n)
注:将高黏血症18例患者纳入血液黏度升高组
2.3影响颅脑损伤患者血液黏度升高的Logistic回归分析 以血液黏度升高为自变量,以影响血液黏度升高的因素为因变量Logistic回归分析,结果显示术前合并高血压、糖尿病、高脂血症,以及术中应用脱水剂、利尿剂、止血药物是影响脑外伤患者术后血液黏度增加的危险因素。见表3。
2.4颅脑损伤患者血液流变学改变与术后并发症的关系 颅脑损伤患者血液黏度正常组术后局部脑梗死、术后再出血、迟发颅内血肿、脑水肿发生率及病死率低于血液黏度升高组及高黏血症组,而高黏血症组以上指标高于血液黏度升高组,差异均有统计学意义(P<0.05)。见表4。
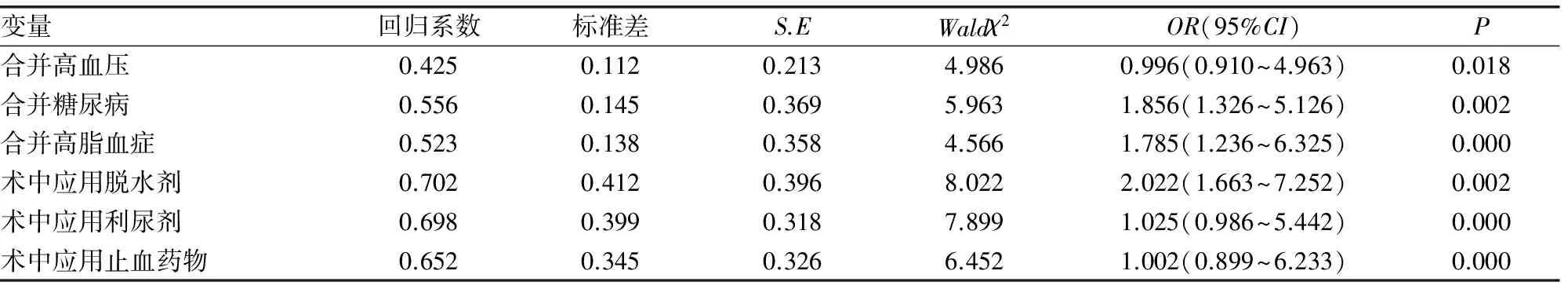
表3 影响颅脑损伤患者血液黏度升高的Logistic回归分析
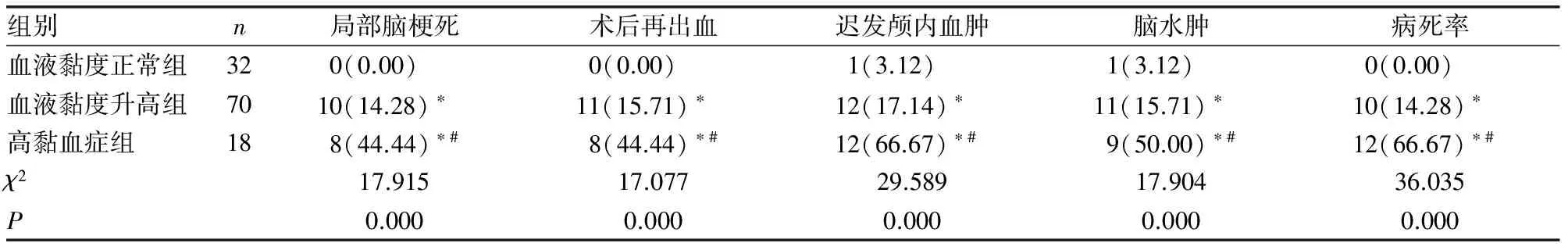
表4 颅脑损伤患者血液流变学改变与术后并发症的关系[n(%)]
注:与血液黏度正常组比较,*P<0.05;与血液黏度升高组比较,#P<0.05
3 讨 论
血液流变学指标包括全血黏度(高切、低切)、纤维蛋白原、血浆黏度、血细胞比容等。全血黏度主要由血浆黏度、血细胞比容、红细胞聚集及变形等参数决定,是引起脑血管疾病发生的独立危险因素[5]。全血黏度分为高切黏度及低切黏度。高切黏度反映红细胞变形性,高切黏度升高提示红细胞变形能力下降,血液循环阻力增加[6];低切黏度反映红细胞聚集性,低切黏度升高提示红细胞聚集性增加,血流阻力增加。纤维蛋白原是具有凝血功能的蛋白质,其水平升高可促使血液黏稠[7]。血浆黏度是影响全血黏度的重要因素之一,血浆黏度升高会导致血液黏度增加,影响血液循环[8]。血细胞比容是血细胞在全血中所占的容积百分比,当其水平升高会导致全血黏度增加[9]。因此,通过测定颅脑损伤患者血液流变学指标将有助于反映机体血液黏度情况。
近年研究指出,神经外科患者伤后数小时内脑内组织血液黏度将显著升高[10]。谷磊等[11]研究也指出,脑外科患者血液黏度相关指标较对照组明显升高。本研究发现,与对照组比较,颅脑损伤患者全血黏度(高切、低切)、纤维蛋白原、血浆黏度、血细胞比容均显著升高,提示脑损伤后机体血液流变学指标较健康人群明显升高。考虑可能原因:颅脑损伤患者在伤后几小时机体凝血系统会被激活,导致血液呈高凝状态,使血液黏度增加,加重心脏负担,导致血液流动缓慢,使血氧供应减少,进一步影响脑组织修复,加重脑损伤。此外,颅脑损伤会导致全身性应激反应,大量儿茶酚胺会被释放,导致血管收缩性加强及血管通透性增加,脑内容物渗出,引起血细胞比容增大及全血黏度增高。增高的血液黏度会导致血液循环受阻,影响血氧供应,导致细胞组织代谢受阻,而脑组织对缺血缺氧敏感性高,短时间内缺氧即可导致脑组织出现不可逆性损伤。因此,积极改善颅脑损伤患者血液黏度对减轻脑组织损伤,改善患者预后具有重要的意义。
本研究为了更好地预防颅脑损伤患者血液黏度升高,对相关可能因素行Logistic回归分析,结果显示术前合并高血压、糖尿病、高脂血症,术前进食,术中应用脱水剂、利尿剂、止血药物是影响颅脑损伤患者术后血液黏度增加的危险因素。高血压会损伤血管弹性,影响血液切变反应力和血管弹性,导致血液黏度升高[12]。同时高血压会刺激血管强烈收缩,导致血流减慢,血液黏度增加。糖尿病患者在高血糖状态下血液处于高渗状态,导致血液黏度增加[13]。高脂血症可损伤血管内皮细胞,导致内皮细胞合成前列腺环素(PGI2)能力下降,导致血小板功能亢进,纤溶酶活性下降,从而引起总纤溶活力下降,导致血液黏度增加[14]。临床上强力脱水剂、利尿剂的应用会导致全血黏度及血细胞比容升高,止血药物的应用会导致纤维蛋白及凝血因子处于易激发状态[15]。
本研究中颅脑损伤患者血液黏度正常组术后局部脑梗死、术后再出血、迟发颅内血肿、脑水肿发生率及病死率均低于血液黏度升高组及高黏血症组,而高黏血症组以上指标均高于血液黏度升高组,差异有统计学意义(P<0.05),提示血液黏度增加与颅脑损伤患者术后并发症的发生有密切的关系。考虑原因为血液黏度增加会导致手术切面低黏性及加大出血倾向,增加患者术后手术创面渗血及再出血概率。另外血液黏度增加导致血小板聚集性增加,使血液处于高凝状态,促使血栓形成,增加脑梗死发生风险。
综上所述,颅脑损伤患者血液流变学指标的改变与合并高血压、糖尿病、高脂血症,术中应用脱水剂、利尿剂、止血药物有关。颅脑损伤患者术前血液流变学指标改变会增加血液黏度及引起术后并发症的发生。
[1]姚雪淦,邹德学,姚柱煒,等.无创脑血流动力学及血清神经功能指标在颅脑损伤患者中的检测价值研究[J].国际检验医学杂志,2016,37(7):880-882.
[2]曹一波,甄杰,于君,等.急性颅脑损伤后局部脑血流动力学的检测及意义[J].中华神经外科杂志,2015,31(1):54-56.
[3]锁建军.格拉斯哥昏迷评分和血液流变学变化对外伤继发大面积脑梗死的评估价值[J].中国实用神经疾病杂志,2016,19(17):97-98.
[4]韩毅,刘涌,张广宇,等.脑外伤后血流变化的相关因素[J].现代中西医结合杂志,2015,24(34):3863-3866.
[5]COTTENCEAU V,MASSON F,MAHAMID E,et al.Comparison of effects of equiosmolar doses of mannitol and hypertonic saline on cerebral blood flow and metabolism in traumatic brain injury[J].J Neurotrauma,2011,28(10):2003-2012.
[6]KIM J,NAFIUJJAMAN M,NURUNNABI M,et al.Hemorheological characteristics of red blood cells exposed to surface functionalized graphene quantum dots[J].Food Chem Toxicol,2016,97(4):346-353.
[7]GENG X,LEI T,ZHOU H,et al.The knockout of urea transporter-B improves the hemorheological properties of erythrocyte[J].Clin Hemorheol Microcirc,2016,16(2):45-48.
[8]MOON H W,SHIN S H,LEE C H,et al.Effects of various acute hypoxic conditions on the hemorheological response during exercise and recovery1[J].Clin Hemorheol Microcirc,2016,63(4):451-460.
[9]迟百红,李连弟,王志宏,等.气管切开对颅脑损伤患者呼吸力学及血流动力学的影响[J].中华急诊医学杂志,2013,22(3):292-295.
[10]栾宏权,黄贤键,姚柱炜,等.颅脑损伤患者血小板参数及无创脑血流动力学变化的临床意义[J].血栓与止血学,2016,22(3):260-263.
[11]谷磊,吴先正,戴国兴,等.不同损伤程度急性颅脑损伤患者血糖水平及脑血流动力学指标变化及意义[J].山东医药,2014,58(18):75-76.
[12]崔守章,王辉,张丽,等.开颅去骨瓣减压术对重度颅脑损伤患者血流动力学与预后的影响[J].河北医药,2015,37(18):2789-2791.
[13]谷磊,吴先正,戴国兴,等.不同损伤程度急性颅脑损伤患者血糖水平及脑血流动力学指标变化及意义[J].山东医药,2014,58(18):75-76.
[14]曹一波,甄杰,于君,等.急性颅脑损伤后局部脑血流动力学的检测及意义[J].中华神经外科杂志,2015,31(1):54-56.
[15]GUAN L,ZHANG Y L,LI Z Y,et al.Salvianolic acids attenuate rat hippocampal injury after acute CO poisoning by improving blood flow properties[J].Biomed Res Int,2015,5(4):85-86.

