医护一体化在急性缺血性脑卒中静脉溶栓流程再造中的应用研究
邓敏 邓丽娜 钟晓闵
(成都市第六人民医院神经内科 四川 成都 610051)
2015年美国心脏协会公布数据显示脑卒中已经成为全球第二大死亡原因[1]。其中缺血性脑卒中比例高达85%。国内外指南一致推荐,急性缺血性卒中最佳治疗方案为发病4.5小时内接受重组组织型纤溶酶原激活剂(recombinant tissue-type plasminogen activator,rt-PA)静脉溶栓。院内延误是阻碍急性缺血性卒中(Acute Ischemic Stroke,AIS)特别是在时间窗内已到达急诊需要紧急静脉溶栓患者的重要因素[2-3]。DNT即患者到达急诊后至静脉溶栓用药时间。美国国立神经疾病卒中研究所(National Institute of Neurological Disorders and Stroke,NINDS),为规范急性缺血性卒中院内救治时间,提出急性缺血性卒中院内救治标准流程和时间,并获得国际范围内认可:DNT<60分钟。静脉溶栓涉及急诊科、检验科、影像科、神经科等多部门。原有管理模式存在医护沟通不足、缺乏良好协作直接影响溶栓流程的配合质量,导致DNT时间延误的情况。医护一体化强调医护全方位深度合作,发挥医护人员的主观能动性,及时反馈,随时改进,其重要性已在患者安全和健康保健的实施效果方面得到证实[4],我科于2017年1—6月将医护一体化模式应用到静脉溶栓流程再造中取得良好效果。
1.资料与方法
1.1 一般资料
神经内科医护人员总计57名,划分四个亚专业组,由4名医疗组长+护理组长带领医生、护士承担本组医疗、护理、科研、教学等工作。我科每年收治急性缺血性卒中患者300+名,平均DNT(door-to-needle)时间>100分钟。
1.2 方法
1.2.1 成立静脉溶栓小组 我科卒中中心脑血管病亚专业组牵头,包括:急诊、检验、影像参加的多学科团队“静脉溶栓小组”成立,在前期文献查阅、院外学习、专家咨询的基础上,确定优化静脉溶栓的诊疗护理流程目标。
1.2.2 制订改进措施
1.2.2 .1组织培训 组织科内、小组成员学习《中国卒中中心建设指南》、《中国急性期缺血性脑卒中诊治指南(2014)》、《中国急性期缺血性脑卒中静脉溶栓指导规范(2016)》。
1.2.2 .2静脉溶栓流程再造 对原有流程进行梳理,溶栓小组在此基础上,根据指南要求、赴宣武学习经验结合我院实际情况对流程进行了优化。包括:科室、医护、护士之间的配合,特别是中午与夜间等特殊时段。
1.2.2 .3加强急性缺血性卒中诊疗护理管理 (1)制定溶栓组各级医师值班制度、上级医师周值班-听班制度,公布急诊、病房溶栓专用电话,保证24小时通畅。(2)护理各时段参与溶栓人员的职责、分工。(3)制定静脉溶栓治疗时间要求表、溶栓护理流程、溶栓化验检查套餐、卒中急救绿色通道路径表。(4)溶栓前、中、后医护共同查房,医生负责病情告知及知情同意书的签署,专科查体检查;护士密切观察患者溶栓后并发症,如脑出血、系统性出血、再灌注脑水肿等。⑤实行溶栓病例讨论例会制度。
1.3 评价指标
将2017年1—6月处置的卒中患者作为观察组,2016年1—7月卒中患者设为对照组。观察两组患者DNT(door-to-needle)用时、静脉溶栓率。
1.4 统计学方法
采用SPSS19.0统计学软件进行统计分析。计数资料以率(%)表示,采用χ2检验。P<O.05,DNT用时组间比较采用独立样本t检验,以P<0.01表示差异具有统计学意义。
2.结果
2.1 两组患者静脉溶栓率对比
观察组明显高于对照组(χ2=4.414,P=0.036,P<0.05)。见表1。
2.2 两组静脉溶栓患者DNT对比
观察组为(67.0±18.0)min,对照组为(101.6±16.8)min,观察组DNT短于对照组,(t=3.308,P=0.008,P<0.01),差异具有统计学意义。见表2。
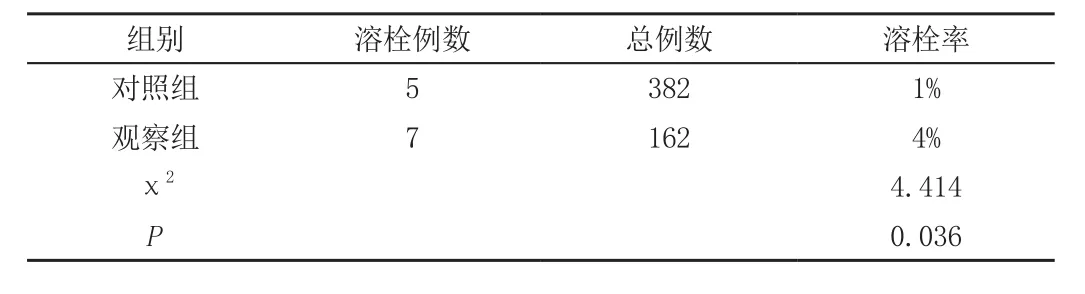
表1 两组患者溶栓率统计(%)
表2 两组患者静脉溶栓DNT时间统计(min,±s)
组别 例数 DNT用时对照组 5 101.6±16.8观察组 7 67.6±18.0 t 3.308 P 0.008
3.讨论
国内外指南一致推荐,急性缺血性卒中最佳治疗方案为发病4.5小时内接受rt-PA静脉溶栓。一项2007—2008年的中国国家卒中登记(CNSR)中,显示溶栓比例不足2%,近期研究显示,约20%的患者于发病3h内到达急诊室,12.6%的患者适合溶栓治疗,但只有2.4%的患者进行了溶栓治疗[5]。造成这一现状的主要原因是院外延误诊断及缺乏完善的急诊输送体系。另外,溶栓要求的时间窗太短,需<4.5h[6]。为缩短DNT时间,多个科室医、护、技人员共同协商不断改进急性脑卒中静脉溶栓流程。首次血糖监测、心电图检查、抽血、建立静脉通道前移到急诊;影像科、检验科尽量缩短检查报告时间,神经内科医生负责全程陪同,到影像科共同判读报告,做完即读完不需等报告。溶栓场地选择神经内科监护室,科内全体护士接受专业的溶栓培训,详细分解溶栓护理流程,量化每一步操作抢救时间。使DNT时间最小化,整个抢救时间最优化,同时保障患者安全。患者DNT时间显著缩短,溶栓率提高。医护一体化模式的开展,充分调动了参与流程医护人员工作积极性,加强团队配合,诊疗护理质量持续改进。专业科学化的流程干预能够把握溶栓治疗时间,缩短DNT,挽救生命。
[1]Mozaffarian D,Benjamin E J,Go A S,et al.Heart disease and stroke statistics-2015 update: a report from the American Heart Association[J].Circulation,2015,131(4):29-322.
[2]Eissa A, Krass I, Levi C,et al.Understanding the reasons behind the low utilization of thrombolysis in stroke.Australas Med [J], 2013(6): 152-167.
[3]Higashida R, Alberts MJ,Alexander DN, et al. Interactions within stroke systems of care: a policy statement from the American Heart Association/American Stroke Association.Stroke, 2013(44): 2961-2984.
[4]Arford PH.Nurse-physician communication:an organizational accountability[J].Nurs Econ,2005,23(2):72-75.
[5]徐安定,丁燕,李牧.中国缺血性卒中早期静脉溶栓的现状、阻碍因素及改进策略[J].中国卒中杂志,2014,9(6):522-528.
[6]梁艳萍,何家成,麦丽逢.对急性脑梗死患者进行急诊护理流程管 理的效果观察[J].当代医学,2016,22(8):104-105.

