稳定性冠心病患者血清甲状腺激素水平与亚临床甲状腺功能减退症及冠状动脉侧支循环的关系研究
梁 彦,张沛欣
(1.铜川市人民医院 肾脏内分泌科,陕西 铜川727000;2.空军军医大学唐都医院,陕西 西安710000)
冠状动脉侧支循环(CCC) 是广泛存在于人类冠状动脉分支之间的侧支吻合血管,在冠状动脉严重狭窄或闭塞时会进一步发展,从而减轻冠状动脉缺血,改善心脏功能[1]。在伴有阻塞性冠状动脉疾病(CAD)的患者中存在明显的CCC。虽然有很多研究探究CCC的影响因素[2,3],但目前缺乏关于甲状腺激素水平和亚临床甲状腺疾病对CCC的影响。
甲状腺疾病是对心血管系统有重要影响的常见内分泌疾病,即使亚临床甲状腺功能的改变也可导致心脏血液动力学的显著变化[4]。由于血管平滑肌细胞是甲状腺激素(TSH)的重要靶点,TSH可能会损害内皮功能,抑制血管平滑细胞迁移[5]。以前的研究表明,亚临床甲状腺功能减退症(SCH)与动脉粥样硬化,颈动脉内膜厚度增加,颈动脉斑块和心血管疾病的流行和严重程度相关[6]。虽然许多研究探究了CCC形成有关的影响因素,但血清甲状腺激素水平和SCH是否可能是形成CCC的影响因素尚不清楚。因此,我们调查了血清甲状腺激素水平、SCH与阻塞性CAD患者CCC形成的关系。
1 对象与方法
1.1研究对象
研究对象为2015年6月至2017年6月期间来我院检查的患者,根据非侵入性检查结果异常,结合冠状动脉造影共有429例患者纳入本研究。排除患有心肌梗死或严重心外膜冠状动脉狭窄(任何主要心外膜冠状动脉狭窄大于70%),严重心力衰竭失代偿期(左心室射血分数<30%),严重肝病或慢性肾脏疾病(血清肌酐水平> 1.5 mg/dL)以及冠状动脉旁路移植术和严重瓣膜性心脏病患者。
使用可能影响甲状腺激素水平药物的患者,如左甲状腺素钠,丙硫氧嘧啶,胺碘酮,雌激素,锂或皮质类固醇,以及临床甲状腺疾病患者,如明显甲状腺功能减退,明显或亚临床甲状腺功能亢进或亚急性甲状腺炎,也被排除在外[7,8]。研究方案由我院道德委员会批准,并获得了所有参与者的知情同意。
1.2疾病诊断标准
研究对象的临床资料由病例记录提取出。高血压定义为血压≥140/90 mmHg或用抗高血压药物治疗。糖尿病(DM)定义为空腹血糖≥126 mg/dL,或口服抗糖尿病药物或胰岛素治疗。高胆固醇血症(HPL)是根据目前的指导方针定义[9]。吸烟者被定义为目前的吸烟者或在手术1个月内戒烟的患者。严重的心力衰竭被定义为左心室射血分数<30%,使用改进的辛普森方法计算。
除了常规的生物化学和血液学参数之外,在经皮冠状动脉介入治疗之前,测量血清TSH,FT3和游离甲状腺素(FT4)水平。在冠状动脉血管造影术前8个小时后,获得血液样本。使用XT-2000i分析仪(Sysmex America Inc.,Mundelein,IL,USA)测量血液学参数。使用常规实验室技术测量血清尿素,肌酐,甘油三酯,总胆固醇,高密度脂蛋白,低密度脂蛋白和葡萄糖水平。FT3,FT4和TSH水平通过使用E170(Elecsys模块)免疫测定分析仪(Roche Diagnostics,Mannheim,Germany)的化学发光免疫测定法进行评估。FT3,FT4和TSH的参考间隔分别为1.71-3.71pg/dL,0.70-1.48ng/dL和0.35-4.94 IU/mL。
1.3冠状动脉造影和CCC评分
使用股动脉或桡动脉进行冠状动脉造影手术。CCC程度和冠状动脉造影由2名经验丰富的心脏病医生进行评估。CCC程度根据Cohen-Rentrop方法分类:0级,无填充任何侧支动脉;1级填充侧支血管灌注侧支血管,无心外膜段可见;2级,侧支血管部分填充心外膜动脉;3级,通过侧支血管完全填充心外膜动脉[10]。0级或1级的患者定义为“CCC形成不良”,2级或3级定义为“CCC形成良好”。
1.4统计分析
数据采用SPSS软件(19.0;SPSS Inc.,Chicago,IL,USA)进行分析。正态性分布采用Kolmogorov-Smirnov检验。满足正态性分布的变量用平均数±标准差表示,不满足正态分布的连续性变量采用中位数(最小值到最大值)表示。通过Studentt检验比较组间平均差异,采用Mann-Whitney U检验比较非正态分布的变量。分类变量总结为百分比,并予卡方检验进行比较。
为了评估各种因素对CCC形成不良的影响,采用后退法进行多变量Logistics回归分析,单变量分析中P值<0.25的变量被确定为潜在风险标记,并作为协变量包含在多元Logistics模型中。由于SCH是根据血清甲状腺激素水平确定的,因此未进入相同的多变量模型,使用2个多变量模型。模型1包括SCH,DM,β-阻断剂使用,HPL,吸烟,心力衰竭,他汀类药物使用,血管紧张素转换酶抑制剂/血管紧张素受体阻断剂使用和血小板计数。模型2包括血清甲状腺激素水平,DM,β-受体阻滞剂使用,年龄,HPL,吸烟,心力衰竭,他汀类药物使用,血管紧张素转换酶抑制剂/血管紧张素受体阻滞剂使用和血小板计数。给出了具有95%置信区间(CI)的系数。P值<0.05被认为差异具有统计学意义。
2 结果
2.1临床基本资料比较分析
评估的429例患者根据CCC发展分为2组:CCC形成不良(110例)和CCC形成良好(319例)。研究人群的临床基线,实验室检查和血管造影特征如表1所示。糖尿病(P=0.019),吸烟(P<0.001),TSH(P<0.001),FT3(P<0.001),FT4 (P=0.015)和SCH(P=0.015)比例差异显著,其他变量相似。
2.2CCC形成不良的多因素Logistics回归结果分析
多因素Logistic回归分析见表2。模型1中分析SCH与CCC形成不良的多因素Logistics回归分析中:SCH(OR=2.511;95%CI=1.141-5.143;P=0.031),DM(OR=1.782;95%CI=1.091-2.873;P=0.021),吸烟(OR=2.195;95%CI=1.430-3.481;P<0.001)和心力衰竭(OR=0.182;
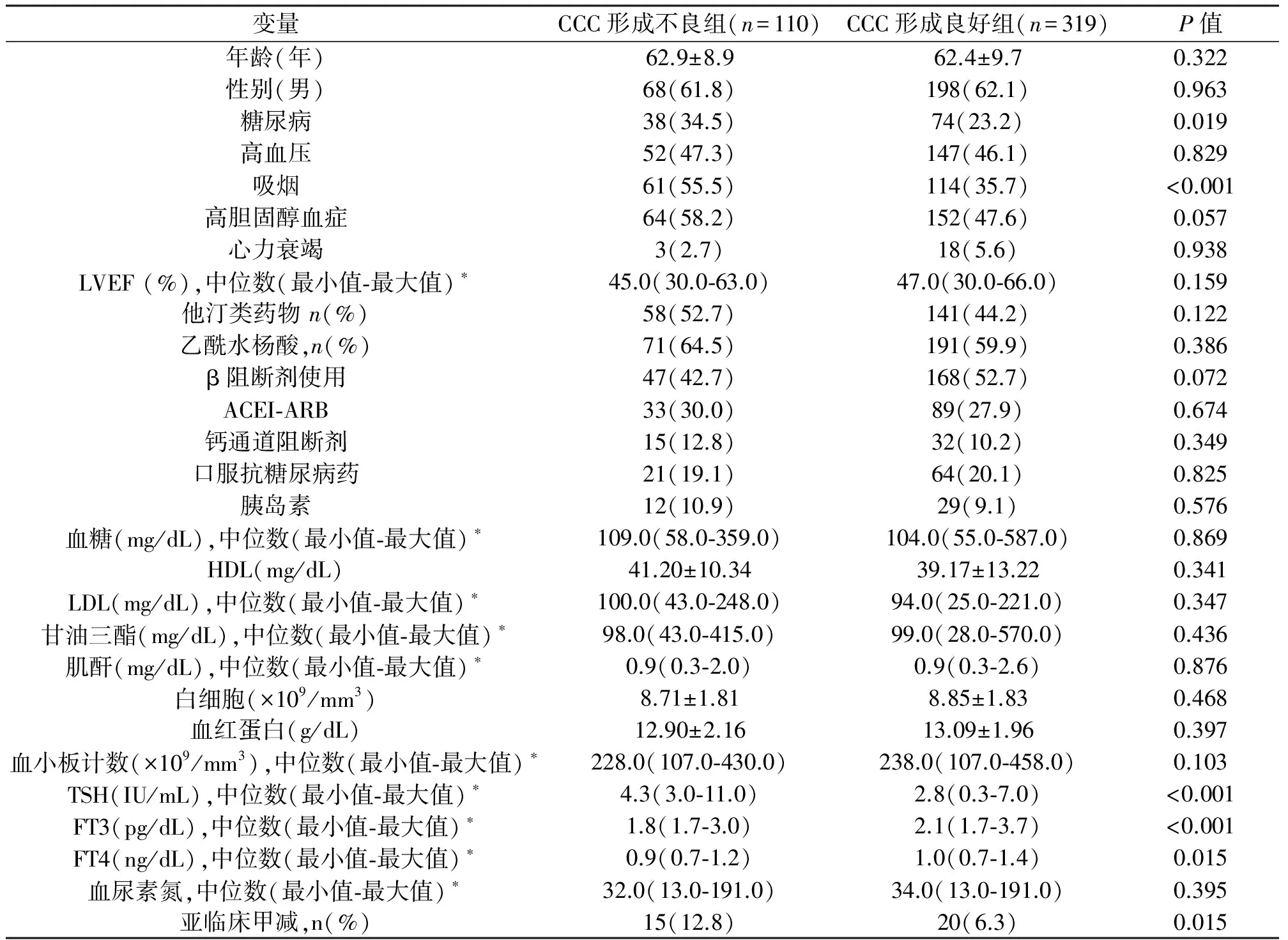
表1 根据CCC形成的临床基线,实验室和血管造影结果比较
*使用Mann-Whitney U检验。LVEF:左心室射血分数;ACEI/ARB:血管紧张素转换酶抑制剂/血管紧张素受体阻断剂;HDL:高密度脂蛋白;LDL:低密度脂蛋白;TSH:促甲状腺激素;FT3:游离三碘甲状腺原氨酸;FT4:游离甲状腺素 CCC:冠状动脉侧支循环。
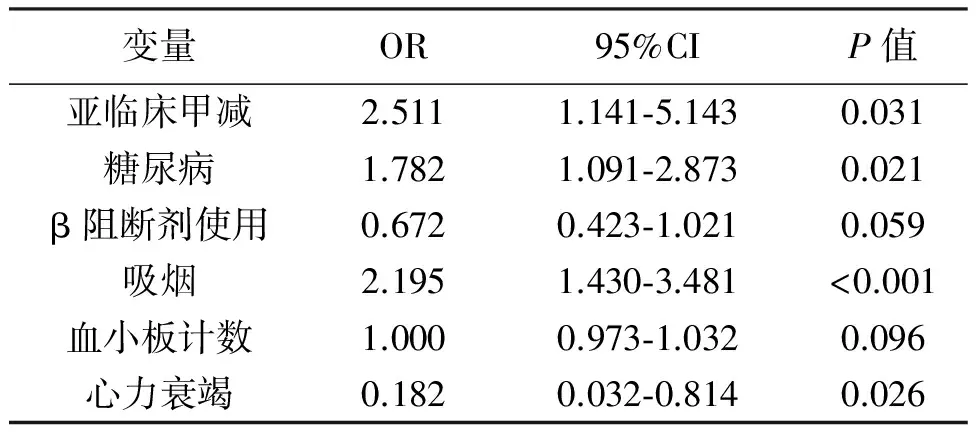
表2 亚临床甲状腺功能减退症和CCC形成不良的多因素Logistic回归分析
备注:协变量包括血管紧张素转换酶抑制剂/血管紧张素受体阻断剂的使用和血小板计数。CCC:冠状动脉侧支循环。
95%CI=0.032-0.814;P=0.026)。在模型2中分析甲状腺激素和CCC形成不良的影响因素进行回归分析时,TSH(OR=2.397;95%CI=1.937-3.625;P<0.001),FT3(OR=0.169;95%CI=0.046-0.429;P<0.001),心力衰竭(OR=0.139;95%CI=0.039-0.754;P=0.027),并且高血脂症(OR=1.807;95%CI=1.010-3.234;P=0.042)也被发现是稳定CAD患者CCC形成不良的独立预测因子。见表3。
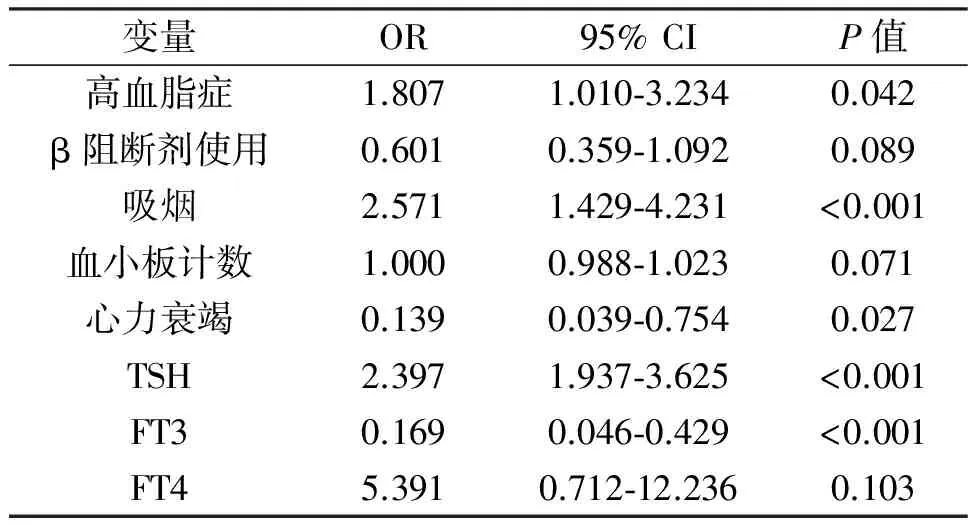
表3 甲状腺激素和CCC的多变量logistics回归分析
备注:血管紧张素转换酶抑制剂/血管紧张素受体阻断剂的使用和血小板计数被包括在分析中作为协变量。CCC:冠状动脉侧支循环。
3 讨论
本研究表明,SCH,DM,吸烟,心力衰竭和HPL是CCC发展不良的独立危险因素。结果还表明,血清TSH和FT3水平预测独立的CCC发展不良,然而FT4对CCC形成不良之间没有联系。
正常情况下,侧支循环处于关闭状态,没有功能意义。当冠状动脉严重狭窄或闭塞时,心肌慢性缺血、缺氧和狭窄区压力阶差促使这些吻合支开放,刺激侧支循环形成[11]。研究表明CCC差的患者比CCC患者发生急性冠状动脉综合征的发生率更高,心肌灌注和左心室功能可以保持在良好的CCC患者中[12]。阻塞性CAD和心肌缺血导致的压力梯度是CCC发展的主要触发因素[13]。除了微循环障碍和动脉粥样硬化病变外,许多因素(糖尿病,高血压,内皮功能障碍,药物,遗传学和吸烟)可能会对CCC的发展产生负面影响[13]。目前的研究确定了DM在模型2中不影响CCC发展不良。然而,鉴于研究的回顾性设计,我们无法获得包括DM持续时间和血糖控制状态在内的某些数据,这可能是造成这种冲突的结果[14-16]。
SCH是动脉粥样硬化的众所周知的危险因素,高血清TSH和低血清FT3水平与CAD严重程度相关[17]。SCH是一种常见的内分泌疾病,其影响大约4%的一般人群和10%-15%的老年人口[18]。有研究提出了许多机制来解释SCH与不良心血管效应之间的关系[19]。血浆血小板活化因子乙酰水解酶活性和外周血管阻力增加,这可能导致SCH患者CCC发展不良[20]。
即使在无症状SCH的病例中,患者也增加了动脉粥样硬化负荷和炎症状态。研究表明,较高的炎症状态可抑制内皮细胞功能,如迁移和血管生成[21,22]。我们的研究表明:SCH,TSH和FT3水平预测CCC发展不良,FT4水平在CCC发展中没有显著的预测价值。
本研究是首先调查血清甲状腺激素水平,SCH和CCC发展之间的关系。本研究中存在一定局限性:回顾性设计和相对较少的患者,其他限制包括缺乏关于甲状腺功能障碍持续时间,炎症标志物和血清甲状腺抗体水平的信息,以及缺乏后续数据。
[1]赵红岩,李为民.冠状动脉侧支循环对慢性完全闭塞病变逆向经皮冠状动脉介入治疗的评价[J].中国介入心脏病学杂志,2017,25(6):347.
[2]Canpolat U,Turak O,Özeke Ö,et al.The relationship between inflammatory markers and coronary collateral circulation should be evaluated together with cardiovascular medications in stable coronary artery disease[J].Clinical and Applied Thrombosis/Hemostasis,2014,20(6):654.
[3]莫凡睿,李 娟.NSTEMI 患者心肌侧支循环形成的影响因素分析[J].河北医药,2015,37(1):71.
[4]Åsvold B O,Vatten L J,Bjøro T,et al.Thyroid function within the normal range and risk of coronary heart disease:an individual participant data analysis of 14 cohorts[J].JAMA Internal Medicine,2015,175(6):1037.
[5]Kahaly G J,Dillmann W H.Thyroid hormone action in the heart[J].Endocrine Reviews,2005,26(5):704.
[6]Bai M,Gao C,Yang C,et al.Effects of thyroid dysfunction on the severity of coronary artery lesions and its prognosis[J].Journal of Cardiology,2014,64(6):496.
[7]Rodondi N,Newman A B,Vittinghoff E,et al.Subclinical hypothyroidism and the risk of heart failure,other cardiovascular events,and death[J].Archives of Internal Medicine,2005,165(21):2460.
[8]Imaizumi M,Akahoshi M,Ichimaru S,et al.Risk for ischemic heart disease and all-cause mortality in subclinical hypothyroidism[J].The Journal of Clinical Endocrinology & Metabolism,2004,89(7):3365.
[9]National Cholesterol Education Program Expert Panel on Detection,Evaluation,and Treatment of High Blood Cholesterol in Adults(Adult Treatment Panel III)[R].NIH Publication,2001,5(1):3670-3671.
[10]Rentrop K P,Cohen M,Blanke H,et al.Changes in collateral channel filling immediately after controlled coronary artery occlusion by an angioplasty balloon in human subjects[J].Journal of the American College of Cardiology,1985,5(3):587.
[11]蔡丽华,苏 唏,熊 辉,等.冠状动脉侧支循环与心肌缺血时间的相关性[J].临床心血管病杂志,2006,22(8):498.
[12]Billinger M,Kloos P,Eberli F R,et al.Physiologically assessed coronary collateral flow and adverse cardiac ischemic events:a follow-up study in 403 patients with coronary artery disease[J].Journal of the American College of Cardiology,2002,40(9):1545.
[13]张丽萍,王 军,李世敬,等.血清炎性标志物对急性 ST 段抬高型心肌梗死患者冠状动脉侧支循环未形成的预测价值研究[J].临床误诊误治,2016,29(1):75.
[14]冯 涛,陈小平,冯慧芳,等.急性心肌梗死患者梗死相关冠脉侧支循环形成的影响因素[J].心脏杂志,2016 (1):53.
[15]杨葵花.冠状动脉慢性闭塞病变侧支循环形成因素分析[J].中国误诊学杂志,2011,11(30):7350.
[16]常学伟,邱春光,张守彦,等.葡萄糖耐量受损患者胰岛素抵抗与冠状动脉侧支循环的相关性研究[J].中国循环杂志,2016,31(9):854.
[17]Auer J,Berent R,Weber T,et al.Thyroid function is associated with presence and severity of coronary atherosclerosis[J].Clinical Cardiology,2003,26(12):569.
[18]Hollowell J G,Staehling N W,Flanders W D,et al.Serum TSH,T4,and thyroid antibodies in the United States population (1988 to 1994):National Health and Nutrition Examination Survey (NHANES III)[J].The Journal of Clinical Endocrinology & Metabolism,2002,87(2):489.
[19]雷建新.亚临床甲状腺功能减退症与心血管疾病的相关性研究进展[J].西部医学,2017,29(2):288.
[20]Milionis H J,Tambaki A P,Kanioglou C N,et al.Thyroid substitution therapy induces high-density lipoprotein-associated platelet-activating factor-acetylhydrolase in patients with subclinical hypothyroidism:a potential antiatherogenic effect[J].Thyroid,2005,15(5):455.
[21]涂燕平,雷梦觉,吴小和,等.亚临床甲减对冠心病患者血清炎症因子与尿微量白蛋白的影响[J].中国老年学杂志,2011,31(20):4054.
[22]涂燕平,雷梦觉,吴小和,等.亚临床甲状腺功能减退与冠心病患者血管内皮功能与炎症反应之间关系的研究[J].临床荟萃,2011,26(6):491.

