磁共振波谱分析在小儿外伤性脑梗死中的应用研究
姚 运 田培超 张蒙蒙 王 越 史丹丹 石小亚 甘 双 张 碧 赵彩红 刘 念
郑州大学第一附属医院儿童医院小儿神经内科,河南 郑州 450052
外伤性脑梗死指继发于颅脑创伤后脑血管发生的严重痉挛或闭塞,并致闭塞血管供血区脑组织缺血、梗死,影响脑的功能[1]。小儿外伤性脑梗塞发病率较低,但轻微外伤(如跌倒、坠落等)即可出现严重的颅脑临床表现,如肢体活动障碍、偏瘫、抽搐等,甚至危及生命。因此,对小儿脑梗死早期及时诊断在抢救患儿的生命、减轻神经功能的损害及改善预后等方面具有重要意义。MRS是目前唯一无创性定量分析活体组织代谢及生化变化的技术[2],已在临床中广泛应用[3-4]。但目前国内外关于小儿外伤性脑梗死的研究较少[5]。本文通过1H-MRS技术探讨外伤性脑梗死患儿脑部病变异常代谢物变化特点,旨在探讨其在小儿外伤性脑梗死早期诊断及预后评估中的应用价值。
1 资料与方法
1.1一般资料回顾性分析2012—2016年于我院儿科住院的外伤性脑梗死患儿30例,男18例,女12例;中位年龄为1岁(6个月~7岁),1~3岁23例,3~6岁6例,6~14岁1例;超急性期5例,急性期13例,亚急性期8例,慢性期4例;跌倒20例,坠落7例,碾压伤1例,眼扎伤1例,门撞伤1例;临床表现均为外伤后均出现肢体活动障碍或偏瘫,其中4例伴有抽搐。及时给予降颅压、改善循环、营养神经、止抽、康复锻炼等内科保守治疗,1例严重外伤者合并脑疝死亡,余均较前明显好转。有心脏病史2例,有外伤性脑梗死病史1例。所有患者均行头颅MRI平扫、DWI及MRS检查,部分患者行头颅CT及MRA检查。
1.2常规MRI检查使用美国GE Signa HD 3.0T磁共振扫描仪及头颅8通道相控阵线圈。常规行轴位、矢状位、冠状位扫描,T1FLAIR扫描参数:TR=2 000 ms,TE=22 ms,FOA:22 cm×22 cm,矩阵320×192;FSE-T2WI扫描参数:TR=4 500 ms,TE=100 ms,矩阵256×256;T2FLAIR TR=9 000 ms,TE=140 ms;FOA:22 cm×22 cm。扫描层数20,层厚5 mm,间距1.5mm。
1.3 DWI检测采用单次激发平面回波序列(EPI),在x,Y,z三个方向施加弥散敏感梯度,b=0 s·mm2及b=1 000 s·mm2,TR=2 000 ms,TE=71 ms,扫描时间38 s。FOV:230 mm×230 mm,层厚6 mm,间隔0.6 mm。采用软件FuncTool2进行分析,得到每一像素的近似弥散系数(ADC)值,并重建ADC图。
1.4 1H-MRS检查分别以头颅MRI及DWI发现的病灶部位及对侧正常部位为感兴趣区(ROI),采用单体素点分辨波谱(PRESS)序列,TR=1 500 ms,TE=35 ms,采集次数为2次,带宽<5,体素2 mm×2 mm×2 mm。扫描结束后,使用专用软件实现基线校正,识别代谢物,绘制代谢物波谱曲线,测定N-乙酰天冬氨酸(NAA)、胆碱复合物(Cho)、肌酸复合物(Cr)的峰下面积,完成NAA/Cr、Cho/Cr的计算。
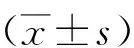
2 结果
2.1 MRI表现病灶为单发和多发并存,均累及基底节及侧脑室旁,亦有累及额叶(3例)、顶叶(1例)、颞叶(3例)、岛叶(1例)、丘脑(1例)者。以片状及斑片状(稍)低T1高T2信号多见(见图1A、1B)。
2.2 DWI表现超急性期、急性期DWI均呈(稍)高信号(见图1C),ADC图呈(稍)低信号(见图1D),亚急性期及慢性期在DWI上呈等或稍低信号,ADC图上呈等或稍高信号。
2.3 1H-MRS表现均有异常。病灶区与对照区相比(见图1E、1F),NAA均降低、Cho降低(19例)或升高(11例),NAA/Cr均降低、Cho/Cr降低(19例)或升高(11例)。病灶区与对照区的NAA/Cr、Cho/Cr分别进行比较,差异均有统计学意义(α=0.1,P<0.05)。见表1。病灶区与对照区相比超急性期、急性期、亚急性期及慢性期病灶区的NAA/Cr分别进行比较,差异均有统计学意义(F=0.704,P<0.05),且NAA/Cr呈进行性下降趋势。不同时期病变区的Cho/Cr进行比较,差异无统计学意义(F=0.956,P>0.05)。见表2。
2.4其他3例头颅CT示双基底节斑点状钙化灶,2例MRA示大脑中动脉重度狭窄及闭塞。
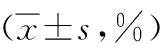
表1 病灶区与对照区代谢物相对浓度比值比较
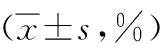
表2 不同时期病灶区与对照区代谢物相对浓度变化比较
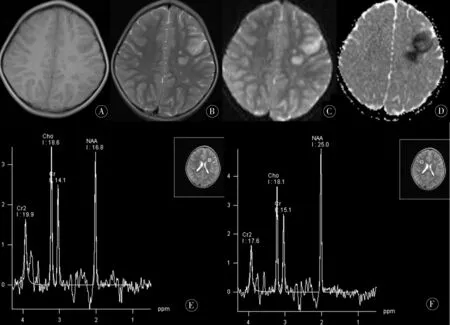
图1 外伤性脑梗死患儿MRI、DWI、MRS表现及波谱图 a T1WI呈稍长T1信号;B T2WI呈稍长T2信号;c DWI高b值呈明显弥散受限高信号;d ADC图呈低信号;E 以病变区“ROI”的代谢物的波谱曲线;f以对侧对照区“ROI”的代谢物的波谱曲线
3 讨论
外伤性脑梗死多发生在婴幼儿时期,且多见于轻微颅脑损伤者,其发病机制至今尚无定论[6],在小儿好发于基底节区的深穿支血管[7-8]。本组所有病例梗死灶均有基底节区受累,可能与该区域供血血管是以直角从大脑前及大脑中动脉发出且走形细长弯曲有关。且儿童期血管发育不完善,侧支循环较少,较成人血管柔软、脆弱,颅骨弹性好,在加减速运动中,脑组织相对颅底产生移位,穿支小动脉易受牵拉、扭曲,使血管内膜损伤,胶原纤维暴露,激活凝血系统,加之血管壁损伤后交感神经兴奋、神经递质释放增多,引起血管痉挛,附壁血栓形成,导致脑梗死。严重者可直接引起颈内动脉、大脑中动脉内膜剥离而造成管腔的堵塞[9-10]。本研究显示,有心脏病史2例,有外伤性脑梗死病史1例,其头颅CT示双基底节斑点状钙化灶,推测血流动力学改变及血管结构异常为发生外伤性脑梗死的潜在危险因素。基底节钙化的患儿尸检证实存在矿物性血管病,产生原因可能与宫内感染、新生儿窒息、中毒、先天性染色体疾病等相关[11]。脑梗死一旦发生,脑组织由于供血不足而处于缺血缺氧状态,ATP 生成减少、线粒体受损,糖酵解增强、脂肪氧化不全,乳酸及酮体增多、酸中毒,溶酶体破裂,从而产生神经细胞损伤,神经元、轴突、髓鞘标志物出现异常。
1H-MRS是目前唯一无创性定性分析活体组织代谢及生化变化的技术,常测得的脑内代谢产物有NAA、Cho、Cr等,通常采用NAA/Cr、Cho/Cr来反映组织的代谢变化[12-14]。NAA(N-乙酰天门冬氨酸)主要存在于神经元的胞体和轴突中,由神经元细胞线粒体产生并输送至胞浆,是神经元完整性的标志,反映神经元和轴索的密度和功能状态[15]。Cho主要存在于细胞膜,反映脑内细胞膜磷脂情况,是细胞膜合成和细胞分裂的标志物,其变化与髓鞘脱失、髓鞘化、胶质细胞增殖等有关[16]。Cr是一种能量分子,是脑能量代谢的标志物。反映肌酸和磷酸肌酸等的总和,一般不随病理变化发生改变,因此临床上常被作为参考物,对代谢信号强度进行标准化,计算NAA/Cr、Cho/Cr等比值。
与传统MRI检查技术(如T1WI、T2WI、T2-FLAIR)相比,1H-MRS可早期发现活体脑组织代谢物质改变[17-18],为早期发现疾病提供可能,为早期治疗争取宝贵时间;同时在一定程度上可以解释疾病的发生及发展过程。本研究结果显示,不同时期1H-MRS均有异常。病灶区及对照区的NAA/Cr、Cho/Cr分别进行比较,差异均有统计学意义(P<0.05)。提示脑梗死患者存在神经元损伤及髓鞘改变。一项兔脑外伤模型的研究表明[19],伤后1 h外伤区NAA/Cr 下降 29%,即在脑梗死超急性期即可检测到NAA的下降,病灶区NAA/Cr较对照侧降低,与本研究结果一致。随着时间的进展,NAA表现为进行性下降,至慢性期NAA下降至最低,这表明若不及时治疗,脑神经元可出现不可逆性损伤。不同时期病变区的Cho/Cr进行比较,差异无统计学意义(F=0.956,P>0.05),超急性期、急性期多表现为Cho/Cr降低,推测急性缺血缺氧易导致神经细胞脱髓鞘改变,而亚急性期可见Cho/Cr呈升高表现,可能与损伤后神经修复时胶质细胞增生有关。此类不典型脑梗死MRS表现易与胶质瘤相混淆[16,20],本研究1例脑梗死患儿曾被误诊为低级别胶质瘤,经内科保守治疗1周复查后方明确诊断。但因两者治疗方式及预后截然不同,所以,需严密结合患儿病史、体征及其他实验室检查结果,必要时多学科会诊,以进一步明确诊断,减少疾病误诊的机会,避免对患者产生不可逆的伤害。
综上,MRI平扫、DWI等可明确外伤性脑梗死患儿病变部位及范围,MRS更能从细胞代谢水平判断神经元损伤程度,同时明确病变性质,是常规MRI检查的有益补充。结合MRI早期行1-MRS检查,不仅为外伤性脑梗死早期诊断提供证据,且能评估病情严重程度,通过及时有效的治疗,降低并发症的发生,改善预后。
[1] 叶桓,卢迪,魏荣胜,等.小儿(0~9岁)创伤性脑梗塞的诊疗分析[J].国际神经病学神经外科学杂志,2016,43(3):211-214.
[2] 尚文文,殷信道,周俊山,等.多体素氢质子磁共振波谱成像(~1H-MRS)在急性脑梗死中的应用研究[J].中国CT和MRI杂志,2017,15(5):5-7;11.
[3] 贾云霞,孙艳秋.1H-MRS在缺血缺氧性脑病中的研究进展[J].世界最新医学信息文摘,2016,16(46):38-39.
[4] 薛燕萍.磁共振波谱分析在脑梗死早期诊治中的应用价值[J].影像技术,2016,28(6):3-4.
[5] CALDERON-MIRANDA W G,ALVIS-MIRANDA H R,M R A,et al.Fatal Massive Cerebral Infarction in a Child after Mild Brain Trauma: A Case Report and Literature Review[J].Bull Emerg Trauma,2014,2(2):96-98.
[6] 郭果,禚志红,王怀立,等.儿童轻微外伤后基底节梗死2例报道及文献复习[J].中国实用神经疾病杂志,2013,16(4):80-83.
[7] WELCH T P,WALLENDORF M J,KHARASCH E D,et al.Fentanyl and Midazolam Are Ineffective in Reducing Episodic Intracranial Hypertension in Severe Pediatric Traumt-ic Brain Injury[J].Crit Care Med,2016,44(4):809-818.
[8] 金杰,叶继业,胡胜.小儿外伤性脑梗死18例临床治疗体会[J].中国实用神经疾病杂志,2017,20(1):75-76.
[9] 孟桃,李小刚.外伤性脑梗死形成机制研究进展[J].西南军医,2014,16(4):433-436.
[10] KIM B J,CHOI J I,HA S K,et al.Hidden dense middle cerebral artery sign in a 4-year-old boy with traumatic subarachnoid hemorrhage[J].J Child Neurol,2014,29(12):NP189-192.
[11] 张世强,赵景伟,李文臣,等.16例小儿外伤性脑梗死的临床诊治分析[J].中风与神经疾病杂志,2014,31(12):1 111-1 114.
[12] LIN A Q,SHOU J X,LI X Y,et al.Metabolic changes in acute cerebral infarction:Findings from proton magnetic resonance spectroscopic imaging[J].Exp Ther Med,2014,7(2):451-455.
[13] 樊彩芳,田培超,周莹莹,等.磁共振波谱分析在儿童病毒性脑炎中的应用研究[J].中国实用神经疾病杂志,2016,19(5):56-57.
[14] 滕宏伟,薛新潮,周静,等.磁共振波谱分析应用于脑胶质瘤分级的研究[J].中国实用神经疾病杂志,2016,19(3):76-77.
[15] 肖丽,邱伟,陆正齐,等.视神经脊髓炎及多发性硬化患者脑部氢质子磁共振波谱分析[J].中国神经免疫学和神经病学杂志,2015,22(6):385-388.
[16] 孙恒翠,刘劭毓,潘铭智,等.1H-MRS在亚急性脑梗死与低级别脑胶质瘤鉴别诊断中的应用价值[J].医学影像学杂志,2015,25(3):391-393;406.
[17] CHUNG D Y,CLAASSEN J,AGARWAL S,et al.Assessment of Noninvasive Regional Brain Oximetry in Posterior Reversible Encephalopathy Syndrome and Reversible Cerebral Vasoconstriction Syndrome[J].J Intensive Care Med,2016,31(6):415-419.
[18] YAN G,DAI Z,XUAN Y,et al.Early metabolic changes following ischemia onset in rats: an in vivo diffusion-weighted imaging and 1H-magnetic resonance spectroscopy study at 7.0 T[J].Mol Med Rep,2015,11(6):4 109-4 114.
[19] 肖勇,夏建国,周仪.兔创伤性脑外伤质子磁共振波谱成像研究[J].中国医学影像学杂志,2014,22(9):645-649.
[20] 杨富辉,普福顺,孙理.氢质子磁共振波谱在不典型脑胶质瘤中的应用体会[J].吉林医学,2014,35(6):1 267.

