一期前路病灶清除钛网植骨后路内固定术治疗胸腰椎结核疗效探讨
马华 孟琳 曾庆刚 马建华
骨关节结核是常见的肺外结核,其中脊柱结核占骨关节结核的50%~60%[1],椎体破坏可导致后凸畸形和截瘫,致残率高,对患者的生活质量影响大,治疗棘手。随着外科技术的发展及对脊柱结核认识的深入,在联合化疗基础上的积极外科治疗已经得到广泛的认同。手术治疗的目的是清除病灶、改善神经功能、防止畸形出现或加重、重建脊柱稳定性。早期国内多采用一期前路病灶清除、植骨内固定治疗,但对胸腰段和腰骶联合部位的病灶,多椎体或跳跃性病变及严重后凸畸形者,前路固定难度较大。湖北省宜都市第一人民医院2006年1月至2015年1月采用一期前路病灶清除、钛网植骨融合、后路内固定治疗胸腰椎结核45例,均获得满意的疗效。
对象和方法
一、研究对象
1. 患者来源:2006年1月至2015年1月湖北省宜都市第一人民医院采用一期前路病灶清除、钛网植骨融合、后路内固定治疗的胸腰椎结核患者45例。其中,男20例,女25例;年龄23~72岁,平均(46.02±10.13)岁。
2. 纳入标准:(1)结核病灶侵犯到2个或2个以上的椎体或椎间盘,估计病灶清除后脊柱严重不稳者;(2)脊柱严重后凸畸形者;(3)脊柱结核造成脊髓受压,有神经功能损伤者。
3. 排除标准:病变范围小,无明显的畸形和脊柱稳定性较好的患者予以排除。
4. 临床资料:45例患者病程4~15个月,平均(6.57±3.39)个月。有肺结核病史9例。所有患者均有不同程度的午后低热、盗汗、食欲减退等结核中毒症状和局部疼痛。血红细胞沉降率(ESR)45~110 mm/1 h,平均(69.75±14.62) mm/1 h;C反应蛋白1.50~51.00 mg/L,平均(17.05±10.83) mg/L。并发后凸畸形29例,脊柱后凸角度术前为(33.93±7.01)°;术前脊髓损伤Frankel分级为:B级7例,C级8例,D级15例,E级15例;术前视觉模拟评分法(visual analogue scale,VAS)评分为(7.50±1.13)分。
发病部位:胸椎结核20例,胸腰段结核10例,腰椎结核8例,腰骶段结核7例。X线摄影、CT和MRI检查均提示椎体破坏、塌陷,椎间隙变窄、消失或伴有椎旁脓肿、后凸畸形、脊髓受压,排除脊椎附件受累的患者。病变累及1个椎体5例,2个椎体14例,3个及以上椎体26例。均经临床、影像学和病理学检查确诊为脊柱结核。
二、治疗方法
1.术前准备:患者均常规行胸部X线摄影以排除活动性肺结核,术前采用四联抗结核药物治疗方案(H-R-E-S)[2],口服异烟肼300 mg/d、利福平450 mg/d、乙胺丁醇750 mg/d,肌内注射链霉素750 mg/d;抗结核药物治疗2~4周,定期复查ESR,待ESR<60 mm/1 h或者有明显下降,结核中毒症状改善后行手术治疗[3],其中37例患者ESR降至60 mm/1 h以下,有1例患者ESR下降不明显。
2.手术方式:采用前路一期病灶清除钛网植骨后路内固定术。首先,行气管插管全身麻醉。再采取俯卧位,通过C形臂X线机定位,经相应节段采用Wiltse入路,在结核病灶上下相邻正常椎体置入2~4对椎弓根螺钉,通过调节固定棒的折曲度以矫正后凸畸形。用撑开器撑开以适当恢复椎体间正常高度。冲洗伤口,置管引流后逐层缝合。
随后,采用右侧卧位,经左侧入路。胸椎(胸5~胸11椎体)采用侧前方切除病椎上两位的肋骨经胸腔进入,胸12、腰1椎体行第11或12肋骨切除,采用胸膜外腹膜后入路或胸腹联合入路,腰2~腰4椎体采用倒“八”字切口,经腹膜后入路。用5 ml注射器针头抽吸脓肿确定病灶部位,必要时采取术中透视。剥离病椎并结扎节段性椎旁血管,充分暴露病灶,彻底清除病变组织,包括脓液、结核性肉芽组织、干酪样坏死物、死骨和坏死的椎间盘,对侧的脓液通过病灶清除后的椎间隙将吸引管伸到对侧吸出。椎体后壁破坏或有脊髓压迫者,切除后壁予以充分减压,椎体后壁完整者予以保留。采用过氧化氢浸泡病灶,用大量生理盐水冲冼。
清除病灶后,修整上、下椎体的骨质,置撑开器撑开椎间隙,恢复椎体前柱的高度,植入合适大小的填充碎肋骨或髂骨块的钛网。用生理盐水反复冲洗术区,止血,明胶海绵包裹链霉素1 g置于病椎间隙与周围组织间,将胸膜完全覆盖胸腔内的内植物后,放置引流管,严密缝合各层。
3.术后处理:术后引流量小于50 ml/d时拔管,早期锻炼四肢功能,经胸腔手术者鼓励患者咳痰或吹气球。术后继续进行抗结核药物治疗(3H-R-E-S/9H-R-E)。术后1~2 周戴支具下床活动,需佩戴支具3个月。定期进行脊柱X线摄影、ESR及肝肾功能复查。
三、术后随访及观察指标
观察指标包括:(1)手术时间及出血量;(2)术前、术后1个月及术后3个月随访时脊柱后凸角度、ESR改善情况;(3)VAS评分;(4)脊髓神经功能,以脊髓神经损伤Frankel分级评价;(5)骨性愈合、融合标准参照Bridwell标准[4]:1级,骨块融合,重塑完全,骨小梁存在;2级,骨块完整,骨块重塑不完全,无透亮区;3级,骨块完整,上方或下方存在透亮区;4级,骨块塌陷、吸收;(6)术中及术后并发症。所有患者术后随访2年以上。
四、统计学分析

结 果
一、手术情况
45例患者手术时间为205~258 min,平均(230.27±15.86) min;术中出血量425~555 ml,平均(489.89±35.87) ml;所有患者伤口均一期愈合,均无窦道形成,未出现神经功能障碍加重和脑脊液漏等并发症。
二、治疗结果
术后神经功能Frankel分级改善情况:术前为B级的7例患者中,4例恢复至E 级,3例恢复至D级;8例C级及15例D级的患者全部恢复至E 级。具体见表1。
患者术后3个月随访时的VAS评分为(0.89±1.67)分,较术前的(7.50±1.13)分均明显降低,差异有统计学意义;术前脊柱后凸角度为(33.93±7.01)°,术后1个月降低至(15.13±4.18)°,术后3个月进一步降低至(15.07±3.45)°,差异有统计学意义,且术后3个月脊柱后凸角度较术前矫正(18.93±7.76)°;术前ESR为(69.75±14.62) mm/1 h,术后1个月降低至(28.82±7.53) mm/1 h,术后3个月进一步降低至(13.16±5.27) mm/1 h,差异有统计学意义。具体见表2。
所有患者随访24~70个月,平均(39.02±10.18)个月。术后均未出现严重并发症,植骨均获得融合,融合时间4~6个月,平均(4.56±1.32)个月,无内固定松动及断裂出现。典型患者见图1~10。
讨 论
一、手术适应证
脊柱结核是结核分枝杆菌全身感染的局部表现,在充分抗结核药物治疗的基础上,彻底的病灶清除结合应用内固定是脊柱结核外科治疗的新方向[5]。手术的目的是实现脊柱的即刻稳定,防止植骨块滑脱,促进局部病变静止和植骨融合,达到治愈的目的。同时内固定可有效矫正脊柱后凸畸形,维持椎管的正常形态,有利于神经功能的恢复。脊柱结核前后联合入路的手术适应证包括:(1)结核病灶侵犯到2个或2个以上的椎体或椎间盘,估计病灶清除后脊柱严重不稳;(2)脊柱严重后凸畸形;(3)脊柱结核造成脊髓受压,出现神经功能损伤。
二、手术入路及内固定方式的选择
脊柱结核病灶发生部位绝大多数为椎体(占99%以上),从清理病灶角度来看,前路手术可以直接达到病变部位,较为彻底地清除结核性物质(包括脓肿、干酪样物质、死骨和肉芽组织)[6-7]。采用前路病灶清除椎间钛网植骨融合,可以更直接地撑开塌陷的椎体,提高后凸畸形的矫正率,并且有效地保持畸形矫正。前路椎体间植骨由于植骨位于前柱结构,主要承受轴向压力,因而更加容易达到牢靠的骨性融合,植骨融合的成功率更高[8-9]。
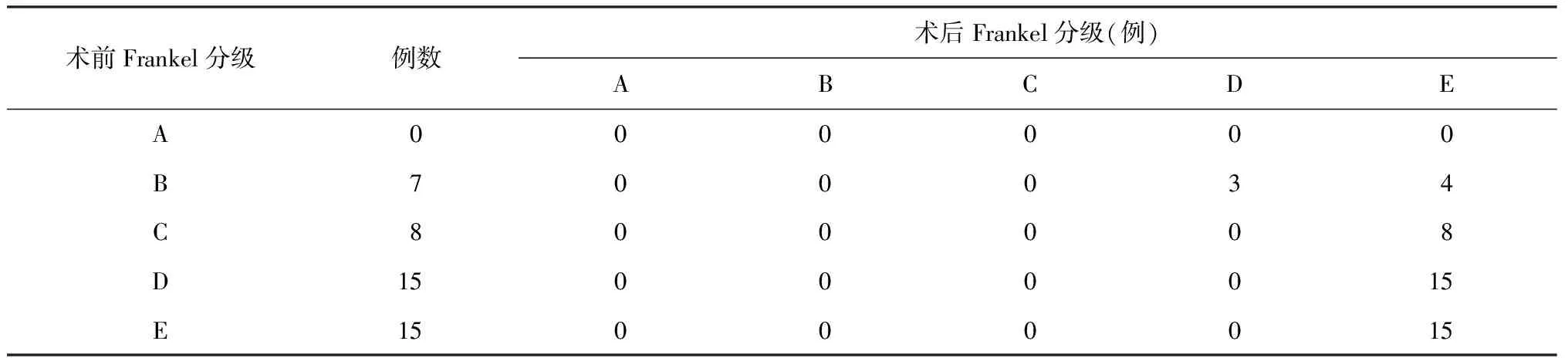
表1 45例患者术前、术后Frankel分级情况
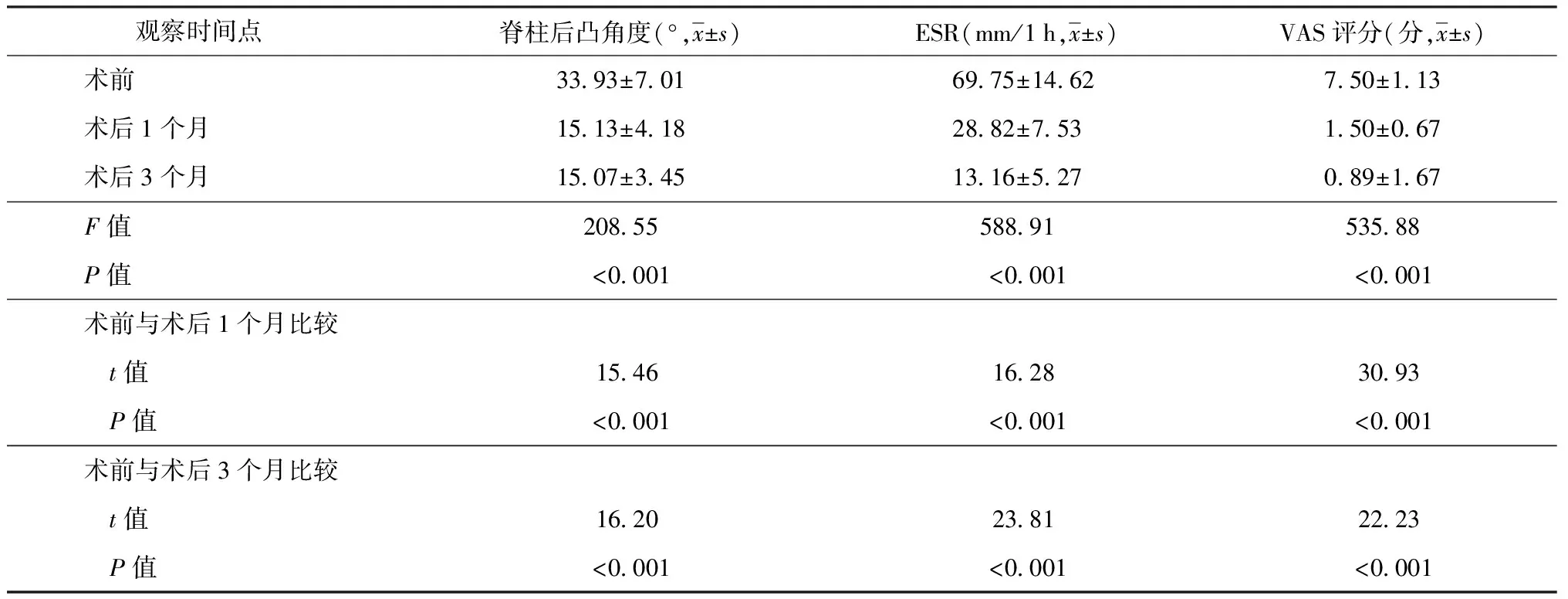
表2 45例患者不同观察时间点脊柱后凸角度、ESR、VAS评分情况

图1~4 患者,男,61岁。图1、2为术前正侧位脊柱X线摄影,显示胸11~12椎体椎间隙受侵变窄,椎体破坏;行病灶清除及前路钛网填充植骨重建,后路钉棒固定术。图3、4为术后6 个月正侧位脊柱X线摄影,显示钛网及钉棒位置良好,植骨融合

图5~10 患者,男,46岁。图5、6为术前正侧位脊柱X线摄影,显示腰5椎体破坏;图7为术前CT扫描图片,显示腰5椎体破坏;图8为术前MRI,显示腰5椎体破坏,椎体后壁受侵,病变组织侵入椎管。遂行病灶清除及前路钛网填充植骨重建,后路钉棒固定。图9、10为术后6个月正侧位脊柱X线摄影,显示钛网及钉棒位置良好,植骨融合
虽然大多数脊柱结核可采用前路病灶清除术,同时进行前路固定,但对于颈胸段、胸腰段和腰骶联合部位的病灶,前路固定难度较大;多椎体或跳跃性病变及严重后凸畸形患者,前路固定困难、创伤大,也不适合使用前路内固定,以前路病灶清除联合后路固定为宜;在并发明显化脓性细菌感染时,也应避免行前路内固定。本组患者均采用前路一期病灶清除钛网植骨后路内固定术。先行后路结核病灶上下相邻正常椎体2~4对椎弓根螺钉固定,通过调节固定棒的折曲度矫正后凸畸形,撑开器撑开适当恢复椎体间正常高度,然后前路清除结核病灶,经前路再次适当撑开后植入合适大小的钛网。因为属于跨多节段病灶,节段较长,脊柱内固定棒有一定的弹性,前路可以适当二次撑开,有利于钛网植入后的嵌插稳定。后路Wiltse入路可减少对脊柱后柱的损伤,经后路固定后可以通过前路小切口清除病灶,减少损伤。脊柱融合后需取出后路内固定物。
三、内固定在脊柱结核手术应用的安全性
早先的研究认为在感染病灶中置入金属异物会导致细菌黏附并形成黏多糖生物膜,妨碍感染控制,因此要避免在脊柱结核病灶中进行前路内固定[10]。此后,Talu等[11]研究显示,与其他细菌相比,结核分枝杆菌对金属的黏附力较差,所形成的黏多糖生物膜较少。因此,进行结核病灶清除术后,在结核感染灶中行内固定及钛网植骨融合是相对安全的。Yilmaz等[12]和Benli等[13]研究表明,脊柱结核患者使用内固定物安全有效。无论使用前路或后路内固定物,包括感染和结核复发等,与内固定物相关的并发症发生率均很低,但结核分枝杆菌也会在内植物表面形成菌落,在选择前路应用内固定物时应综合考虑结核的控制情况,谨慎进行。
Christodoulou等[14]采用钛网植骨椎间内固定,与支撑植骨相比,材料更为坚实可靠,且负荷承载主要在骨质较为坚实的邻近椎体的周围皮质骨上,较少发生沉降和移位,在畸形矫正和矫正角度维持上具有明显的优势,为早期活动提供充分的稳定和安全。钛网的存在不会妨碍结核的控制及导致复发。此外,对于前路钛网植骨是否松动的问题,笔者认为应注意以下问题:(1)上下椎体终板处理:终板完全去掉,发生下陷的几率非常高;笔者的经验是终板打薄,剩余终板粗糙处理,以出现渗血为度;(2)钛网植骨量:在钛网植骨时建议由医生自己操作,以往发现许多跟台器械师填骨比较粗糙,骨量和紧密度均不够。钛网内填骨一定要充分,紧密度适中。紧密判断标准以钛网网眼均充满骨为宜,这样可以避免钛网发生沉降和移位。
四、关于抗结核药物化疗
脊柱结核是结核分枝杆菌全身感染的局部表现,早期、足量、联合、规律、全程用药是抗结核药物化疗的原则。骨关节结核的结核分枝杆菌大部分处于休眠状态,对抗结核药物不敏感,故对骨关节结核的治疗周期应长于肺结核[15-16]。脊柱结核手术患者术前应抗结核药物治疗2~4周,待ESR<60 mm/1 h或有明显下降,结核中毒症状改善后进行手术。笔者认为,通过临床观察,经过4周以上正规抗结核药物治疗,ESR下降仍然不明显的患者,可能对抗结核药物已经产生耐药性,通过手术治疗清除病灶,有利于结核病的控制。出现急性脊髓损伤的患者应在抗结核药物治疗的同时,完善术前准备后尽快手术。
志谢三峡大学统计教研室邓国栋老师对本研究的统计学做了大量工作
[1] 王传庆. 脊柱结核外科治疗的现状与进展. 结核病与肺部健康杂志,2013,2(1):64-68.
[2] 曹烨,宋言峥,李垒,等. 经典病灶清除手术治疗复杂复合性脊柱结核104例临床分析. 中国防痨杂志,2012,34(7):437-440.
[3] 饶书城. 脊柱外科手术学. 2版. 北京:人民卫生出版社,2003:354-356.
[4] Bridwell KH, Lenke LG, McEnery KW, et al. Anterior fresh frozen structural allografts in the thoracic and lumbar spine. Do they work if combined with posterior fusion and instrumentation in adult patients with kyphosis or anterior column defects? Spine (Phila Pa 1976), 1995, 20(12): 1410-1418.
[5] Oguz E, Sehirlioglu A, Altinmakas M, et al. A new classification and guide for surgical treatment of spinal tuberculosis. Int Orthop, 2008, 32(1): 127-133.
[6] 唐恺,董伟杰,秦世炳. 脊柱结核合并神经功能障碍的研究进展. 中国防痨杂志,2015,37(3):307-311.
[7] 吴晓明. 单纯病灶清除术在脊柱结核治疗中的应用观察. 结核病与肺部健康杂志,2016,5(3):197-200.
[8] Muheremu A, Niu X, Wu Z, et al. Study on anterior and posterior approaches for spinal tuberculosis: a meta-analysis. Eur J Orthop Surg Traumatol, 2015, 25 Suppl 1: S69-76.
[9] Zhang HQ, Hu X, Yin X, et al. One-stage combined anterior-posterior approach treatment of multiple cervicothoracic spinal tuberculosis with kyphosis. Int Orthop, 2015, 39(8): 1605-1610.
[10] Oga M, Arizono T, Takasita M, et al. Evaluation of the risk of instrumentation as a foreign body in spinal tuberculosis. Clinical and biologic study. Spine (Phila Pa 1976), 1993, 18(13):1890-1894.
[11] Talu U, Gogus A, Ozturk C, et al. The role of posterior instrumentation and fusion after anterior radical debridement and fusion in the surgical treatment of spinal tuberculosis: expe-rience of 127 cases. J Spinal Disord Tech, 2006, 19(8): 554-559.
[12] Yilmaz C, Selek HY, Gürkan I, et al. Anterior instrumentation for the treatment of spinal tuberculosis. J Bone Joint Surg Am, 1999, 81(9):1261-1267.

[14] Christodoulou AG, Givissis P, Karataglis D, et al. Treatment of tuberculous spondylitis with anterior stabilization and titanium cage. Clin Orthop Relat Res, 2006, 444: 60-65.
[15] Tuli SM. Tuberculosis of the spine: a historical review. Clin Orthop Relat Res, 2007, 460: 29-38.
[16] Kumar K. Spinal tuberculosis, natural history of disease, classifications and principles of management with historical perspective. Eur J Orthop Surg Traumatol, 2016, 26(6): 551-558.

