女性膀胱白斑患者尿动力学特征
李文坚 朱喜山 孙柳静 周玉兰
膀胱白斑是一种黏膜增生性病变。近年来随着尿道膀胱镜检查的普及以及临床医生认识水平的提高,检出率越来越高。目前对膀胱白斑的病因尚不明确,可能与感染、梗阻、结石等慢性刺激,以及肺结核、梅毒、长期吸烟、维生素A缺乏等因素有关[1]。膀胱白斑的临床表现多以下尿路症状为主,主要表现为尿急、尿频,伴有尿痛、血尿、排尿不畅等症状。为探讨女性膀胱白斑患者尿动力学特征,笔者对48例女性膀胱白斑患者进行尿动力学检查,现将结果报道如下。
1 对象和方法
1.1 对象 选择本院2014年1月至2016年4月确诊的48例女性膀胱白斑患者为观察组,年龄34~71(50.6±15.3)岁;病程 6个月~7年。只要同时符合(2)、(3)或(2)、(4)即可确诊为膀胱白斑[2]:(1)临床表现为间断性尿频、尿急,或伴尿痛、血尿、下腹部不适;(2)膀胱镜检查示膀胱黏膜充血,凹凸不平,可见白色斑点或边界清晰的白色斑块,血管纹理明显减少或消失;(3)病理学检查示膀胱黏膜鳞状上皮化生,表层上皮无角化、不全角化或明显角化;(4)电镜检查示膀胱黏膜鳞状上皮化生,胞核幼稚,胞质内张力原纤维较丰富,连接部位可见丰富的桥粒结构。选择20例因下尿路症状就诊且行尿常规、泌尿系B超、膀胱镜检查及尿动力学检查均未发现异常的女性患者为对照组,年龄33~65(46.8±12.8)岁。两组对象的年龄差异无统计学意义(P>0.05)。本研究经医院医学伦理委员会批准,且所有对象签署知情同意书。
1.2 方法
1.2.1 尿动力学检查 使用Ellipse型尿动力检测仪(德国ANDROMEDA公司),按照国际尿控协会推荐方法[3]进行尿流率、充盈期膀胱压力、压力-流率和静态尿道压力的测定。观察指标包括最大尿流率(Qmax)、平均尿流率(Qave)、最大膀胱容量(MCC)、膀胱顺应性(BC)、最大逼尿肌压力(Pmax)、最大尿流率时逼尿肌压力(PQmax)、最大尿道闭合压力(MUCP)和功能性尿道长度(FUL)。
1.2.2 尿动力学检查异常标准 尿动力学检查异常包括膀胱感觉增强(IBS)、逼尿肌过度活动(DO)、逼尿肌活动低下(DU)、膀胱出口梗阻(BOO)。(1)IBS:在膀胱充盈测压过程中,在膀胱容量很小时就出现的首次膀胱充盈感(或很早出现排尿感),和(或)很早出现强烈排尿感且持续存在。(2)DO:在充盈期自发或诱发产生的逼尿肌不自主性收缩。(3)DU:逼尿肌收缩时力度和(或)持续时间减少,并导致膀胱排空时间延长和(或)在正常时间范围内不能完全排空膀胱。(4)BOO:排尿期逼尿肌压力增加而尿流率减少。
1.3 统计学处理 应用SPSS 20.0统计软件。计量资料用表示,组间比较采用两独立样本t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组对象尿动力学指标比较 观察组48例均有尿频、尿急症状,其中伴尿痛11例,夜尿增多14例,排尿不畅7例,肉眼血尿5例,镜下血尿25例,伴焦虑、紧张、失眠等精神症状 22 例。观察组 Qmax、Qave、MCC、BC均低于对照组,MUCP高于对照组,差异均有统计学意义(均 P<0.05);两组 Pmax、PQmax、FUL 比较,差异均无统计学意义(均P>0.05),见表1。

表1 两组对象尿动力学指标比较
2.2 女性膀胱白斑患者尿动力学检查异常表现 女性膀胱白斑患者尿动力学检查异常主要表现为DO、IBS、BOO和DU,发生率分别为 33.3%(16/48)、22.9%(11/48)、14.6%(7/48)和 12.5%(6/48),其余 16.7%(8/48)患者尿动力学检查正常。40例尿动力学检查异常患者尿动力学指标检测结果,见表2。
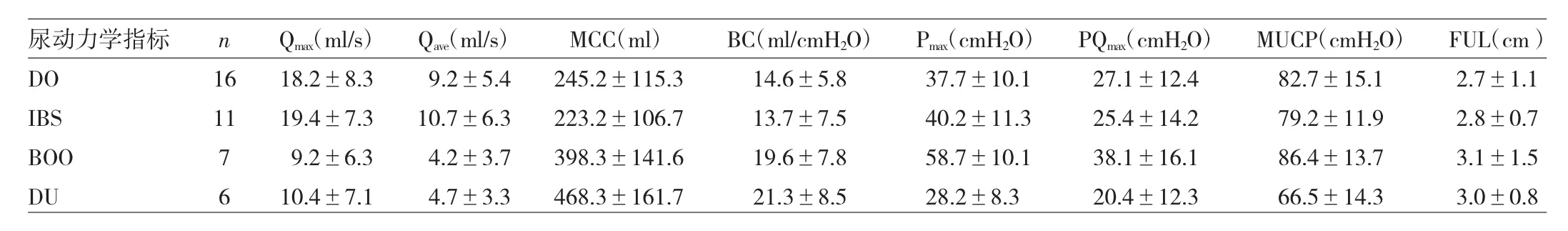
表2 40例尿动力学检查异常的膀胱白斑患者尿动力学指标检测结果
3 讨论
膀胱白斑发病率女性高于男性,发病年龄集中在50~70岁,病因主要是长期慢性刺激或感染。Nem ark等[4]报道膀胱白斑患者中有70%存在性传播感染,最常见的病原体为人型支原体(57.2%)、白色念珠菌(51.4%)、解脲支原体(37.1%)和滴虫(22.9%)。膀胱白斑通常被认为是一种癌前病变,据临床统计其癌变率为18%~28%,其中多数为鳞状上皮癌,少数为鳞状细胞及移行细胞混合癌。但Staack等[5]随访77例膀胱白斑患者8.3年,通过对抑癌基因TP53的监测发现并无充足证据表明膀胱白斑与癌变相关。
膀胱白斑病变主要位于膀胱三角区及膀胱颈部,偶发于膀胱侧壁,可能与这些区域易受到慢性感染、反复刺激及其解剖特异性有关[1]。膀胱白斑的临床症状以尿频、尿急为主,伴有夜尿增多、血尿、排尿不尽感、排尿不畅等症状。尿动力学检查是诊断下尿路排尿障碍性疾病的重要检查方法。2012年美国泌尿外科协会尿动力学指南指出,在下尿路排尿障碍性疾病的诊治中,尿动力学检查作为推荐和可选项目[6]。但目前尚未见有关膀胱白斑患者尿动力学检查的研究报道,因此笔者对48例女性膀胱白斑患者尿动力学检查结果进行分析,以探讨其尿动力学特征。本研究结果显示,女性膀胱白斑组Qmax、Qave、MCC、BC均低于对照组,提示膀胱白斑病变明显影响患者膀胱感觉容量和排尿功能;而MUCP高于对照组,可能与膀胱颈后尿道病变导致交感神经兴奋及括约肌紧张度增高有关。虽然两组对象Pmax、PQmax、FUL差异均无统计学意义,但在个体患者中上述指标均有异常表现,因此认为女性膀胱白斑患者存在下尿路排尿功能障碍。Sirls等[7]报道57%的女性压力性尿失禁患者行尿动力学检查后修正了诊断,增加了排尿功能障碍的诊断(2.2%~11.9%),降低了膀胱过度活动的诊断(41.6%~25.2%)。
本研究结果显示48例女性膀胱白斑患者尿动力学检查有异常表现39例,主要表现为DO、IBS、BOO及DU,提示其尿动力学表现呈多样化。其中DO16例,其MCC、BC均较低。DO的常见原因有神经源性因素、膀胱炎、膀胱肿瘤、结石、异物及老化等[8]。Giarenis等[9]对556例女性患者的研究中发现DO发生率为43%,且有DO的女性患者膀胱容量、排尿功能及生活质量均明显下降。Jeong等[10]对513例老年女性患者的研究发现,年龄越大则更易出现DO,有DO者发生急迫性尿失禁的概率更高,MCC偏小。此外,膀胱白斑病变引起膀胱收缩功能异常也可能是发生DO的原因。与正常人相比,DO患者在储尿期其逼尿肌要承受更高的压力和更长的持续收缩时间,因此易导致逼尿肌肥厚,细胞间胶原和弹性纤维成分增加[11]。IBS11例,其MCC、BC均较低。BC随着膀胱壁弹性和逼尿肌张力变化而变化,膀胱白斑病变可引起膀胱黏膜及黏膜下肌层弹性以及膀胱舒缩功能下降,从而影响BC。IBS常见于膀胱炎、特发性感觉过敏。膀胱灵敏度增强,在储尿期会自发或诱发产生逼尿肌收缩。此外,TRPVl受体、P2X3受体、上皮细胞钠离子通道等与膀胱感觉相关受体和离子通道的变化,使得逼尿肌兴奋性增高、细胞间信号传导功能增强,这也可能是发生IBS的原因。BOO7例,其Qmax、Qave均较低,Pmax、PQmax、MUCP 均较高。邓晓俊等[12]研究发现Qmax、自由尿流率与膀胱颈抬高程度呈负相关,Pmax、PQmax、MUPP与膀胱颈抬高程度呈正相关。本研究结果与上述报道均相符。DU6 例,其 Qmax、Qave、Pmax、PQmax均较低。DU的原因包括神经源性和非神经源性因素。大部分研究认为非神经源性DU是交感神经功能紊乱所致。本研究中DU可能与膀胱白斑病变引起交感神经兴奋性增加,从而抑制副交感神经并使膀胱收缩功能受损有关。
综上所述,女性膀胱白斑患者尿动力学检查异常表现多样化,多数患者同时存在下尿路排尿功能障碍。目前治疗膀胱白斑的主要方法是经尿道膀胱病变部位电切术。术前进行尿动力学检查,有助于评估患者下尿路功能状态,对术式选择、手术效果以及症状改善均有指导意义。
[1]Kasianandan A,Kannan K.Leukoplakia of the bladder:A case report and literature review[J].Int J Urol,2012,23(1):131-133.
[2]唐秀英,叶章群,官阳,等.膀胱白斑四型法病理分型及临床意义[J].中华泌尿外科杂志,2010,31(4):279-282.
[5]Staack A,Schlechte H,Sachs M,et al.Clinical value of vesical leukoplakia and evaluation of the neoplastic risk by mutation analyses of the tumour suppressor gene TP53[J].Int J Urol,2006,13(8):1092-1097.
[6]Winters JC,Dmochowski RR,Goldman HB,et al.American urological association:society of urodynamies,female pelvic medicine&umgenital reconstruction.urodynamie studies in adults:AUA/SUFU guideline[J].J Urol,2012,188(6):2464-2472.
[7]Sirls LT,Richter HE,Litman HJ,et al.The effect of urodynamic testing on clinical diagnosis,treatment plan and outcomes in women undergoing stress urinary incontinence surgery[J].J Urol,2013,189(1):204-209.
[8]Nijman RJ.Neurogenic and non-neurogenic bladder dysfunction[J].Curr Opin Urol,2001,11(6):577-583.
[9]Giarenis I,Mastoroudes H,Srikrishna S,et al.Is there a difference between women with or without detrusor overactivity complaining of symptoms of overactive bladder?[J].BJU Int,2013,112(4):501-507.
[10]Jeong SJ,Lee SC,Jeong CW,et al.Clinical and urodynamic differences among women with overactive bladder according to the presence of detrusor overactivity[J].Int Urogynecol J,2013,24(2):255-261.
[11]Bradshaw HD,Radley SC,Rosario DJ,et al.Towards a better under standing of involuntary detrusor activity[J].BJU Int,2005,95(6):799-803.
[12]邓晓俊,郎根强,章益峰,等.女性膀胱颈抬高程度与膀胱出口梗阻相关性尿动力学分析[J].国际泌尿系统杂志,2011,31(4):442-446.

