口腔颌面部多间隙感染合并糖尿病采用不同胰岛素治疗的效果分析
强旭钊+陈凯炎+黄辉

[摘要] 目的 分析探讨口腔颌面部多间隙感染合并糖尿病患者采用不同胰岛素治疗的临床疗效。方法 对该院2010年7月—2017年7月收治的76例口腔颌面部多间隙感染合并糖尿病患者进行分组研究,采用随机数字表法随机分为对照组(n=38)和观察组(n=38),给予对照组预混胰岛素进行治疗,观察组患者采用“三短一长”强化注射胰岛素进行治疗。对比两组患者治疗后实验室各检测指标达标时间,低血糖发生次数以及患者伤口愈合时间等。 结果 观察组和对照组患者采用不同胰岛素治疗后低血糖发生次数分别为2.63%和5.26%,组间相比差异无统计学意义(P>0.05);观察组和对照组患者血糖检测达标时间均分别显著低于对照组,组间相比差异有统计学意义(P<0.05)。结论 口腔颌面部多间隙感染合并糖尿病患者采用“三短一长”强化注射胰岛素治疗可以快速控制患者的血糖变化,减少治疗时间,且并发症较少,安全性较高,具有较高的临床推广价值。
[关键词] 口腔颌面部多间隙感染;糖尿病;胰岛素
[中图分类号] R782.3 [文献标识码] A [文章编号] 1672-4062(2017)09(b)-0095-02
口腔颌面部多间隙感染是目前外科临床上发病率较高的疾病,人体口腔颌面部的生理解剖结构相对较为复杂,患者一旦出现口腔颌面部损伤,若未能及时给予有效的措施进行干预,则势必诱发患者出现感染,进而引发较多的并发症[1]。糖尿病是目前我国发生率较高的慢性疾病,该病患者的临床特征为血糖升高,然后高血糖环境有利于细菌的繁殖和生长[2]。另外,由于糖尿病患者的身体免疫功能和血液循环能力较弱,一旦患者出现口腔颌面部多间隙感染合并糖尿病时,患者吞咽和咀嚼功能发生障碍,导致患者进食困难,进而诱发患者血糖持续升高,出现高渗昏迷等严重并发症。该次研究通过对该院2010年7月—2017年7月收治的76例口腔颌面部多间隙感染合并糖尿病患者进行研究,分析探讨不同胰岛素治疗对该病患者的临床疗效,现报道如下。
1 资料与方法
1.1 一般资料
录入该院收治的76例口腔颌面部多间隙感染合并糖尿病患者为研究对象,所有患者均经过临床诊断确诊为2型糖尿病患者,且符合WHO中制定的糖尿病诊断标准;所有患者均存在≥3个颌面部间隙感染。所有患者均自愿签署知情同意书,该次研究经过该院伦理委员会批准。采用随机数字表法随机分为对照组(n=38)和观察组(n=38),观察组中男20例,女18例;年龄为42~86岁,平均为(55.23±7.23)岁;其中累及咬肌、面价、颞下颌间隙感染的患者12例,累及患者颞、颞深、颞下及咬肌间隙者11例,累及患者颞下、翼下颌以及咽旁间隙者8例,口底多间隙感染患者7例。对照组男21例,女17例;年龄为43~87岁,平均为(56.01±7.65)岁;其中累及咬肌、面价、颞下颌间隙感染的患者14例,累及患者颞、颞深、颞下及咬肌间隙者10例,累及患者颞下、翼下颌以及咽旁间隙者9例,口底多间隙感染患者5例。观察组和对照组患者上述资料经统计学比较差异无统计学意义(P>0.05),所得结果有意义。
1.2 方法
两组患者入院后均给予临床常规治疗和护理,对照组患者采用预混胰岛素进行治疗,主要内容为:在三餐前注射给予中效胰岛素进行治疗,或者分别早餐和晚餐前注射给予中效胰岛素,午餐时口服给予患者阿卡波糖50~100 mg。观察组患者采用“三短一长”强化注射胰岛素进行治疗,三餐前分别注射给予患者短效胰岛素(诺和锐),睡前注射给予患者长效胰岛素(甘精胰岛素)进行治疗。治疗过程中每天检测患者的三餐前和餐后2 h的血糖值,同时测量患者术前手指末梢的血糖值。并对患者进行早期切开引流治疗,利用局部穿刺明确患者的脓肿情况,必要时给予CT检查。通常情况下患者的切口位置选取为引流最低位以及多间隙均可以顾及到的位置,便于患者愈合,必要时可进行多切口进行引流。由于患者均合并糖尿病,因此手术时间一般选取在上午患者血糖浓度较低的时候。局部麻醉过程中不采用肾上腺素。患者术后由于进餐较晚,所以患者术前胰岛素需减量,以预防血糖偏低。保证每天对患者进行2次以上换药,保证引流通畅;换药时采用生理盐水、双氧水等对患者进行局部的冲洗。及时给予患者针对性的血浆或者人体白蛋白,改善患者的低蛋白血症,维持患者的水电解质平衡。
1.3 观察指标
对比观察两组患者临床治疗过程中切开切口的愈合时间,全身和局部情况回复情况,同时比较两组患者实验室检查指标恢复正常所需时间和低血糖发生情况。实验室指标检查标准为:空腹血糖值达标范围为6.5~7.0 mmol/L,饭后2 h的血糖值达标范围为<9.0 mmol/L。
1.4 统计方法
采用SPSS 19.0统计学软件对结果进行分析,患者年龄、切口愈合时间和实验室指标达标时间等计量资料以(x±s)表示,患者性别、低血糖症状发生率等计数资料以(%)表示,组间比较分别采用独立样本t检验和χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者低血糖发生情况比较
采用不同胰岛素治疗后,观察组患者夜间有1例患者出现低血糖情况,发生率为2.63%;对照组患者夜间有2例患者出现低血糖症状,发生率为5.26%。两组组间相比差异无统计学意义(χ2=0.347,P>0.05),具体数据见表1。
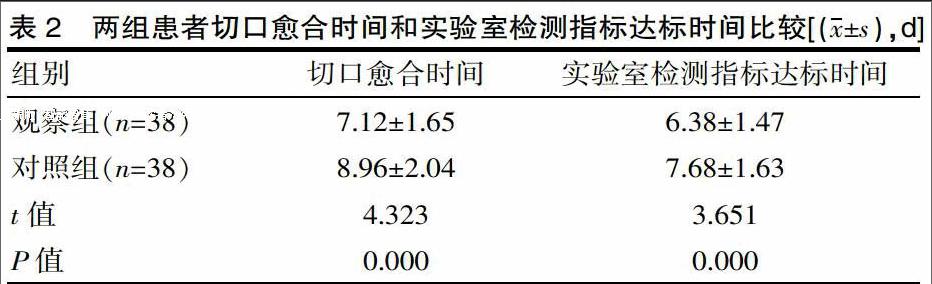
2.2 两组患者治疗后切口愈合时间和实验室检测指标达标时间比较
治疗后,观察组患者切口愈合时间和实验室检测指标达标时间均分别显著低于对照组,组间相比差异有统计学意义(P<0.05)。具体数据见表2。
3 讨论
糖尿病是目前临床上发病率较高的慢性疾病,具有病程时间长,发病缓慢,且早期无典型特征等特点。颌面部筋膜间存在较多的脂肪组织和疏松的结缔组织,且血运丰富,患者一旦感染之后,在颌面部筋膜间极易扩散[3]。而糖尿病患者長期处于较高的血糖浓度下,且患者体内的糖代谢紊乱,高血糖浓度更有利于细菌的生长和繁殖;另外,糖尿病患者的吞噬细胞功能下降,导致组织缺氧缺血,进而促进了厌氧细菌的生长,促进感染的发生[4]。因此,及时有效的控制患者的血糖升高,并对局部感染及全身感染进行处理是控制疾病发展的关键。
该次研究对该院收治的76例口腔颌面部多间隙感染合并糖尿病患者进行分组研究,分析探讨不同胰岛素对该病患者的临床疗效。该次研究过程中观察组患者采用“三短一长”强化注射胰岛素进行治疗,所用长效胰岛素为甘精胰岛素,静脉注射给药时,甘精胰岛素在人体内的半衰期与人胰岛素相似。注射给药后,由于酸性溶液被中和,使体内可以持续释放一定量的甘精胰岛素,进而发挥作用时间较长,且作用平稳。对照组患者采用中效胰岛素进行治疗,主要为诺和锐30,该胰岛素是双相人胰岛素的类似物,皮下注射给药后可以快速的被吸收并发挥治疗效果,其控制血糖效果显著,作用时间可持续1~4 h,进而可以有效的减少患者夜间低血糖的发生率。该次研究结果表明,观察组患者采用“三短一长”强化注射胰岛素治疗时,患者夜间低血糖发生率与对照组采用中效胰岛素治疗的发生率相比差异无统计学意义(P>0.05);但观察组患者治疗后,患者实验室检测指标达标时间和患者切口愈合时间均分别显著低于对照组(P<0.05)。这一结果表明,“三短一长”强化注射胰岛素对口腔颌面部多间隙感染合并糖尿病患者治疗时对患者血糖控制效果更佳,且更有助于患者切口的愈合,有效缩短患者的恢复时间。
综上所述,口腔颌面部多间隙感染合并糖尿病患者采用胰岛素治疗的效果显著,且采用“三短一长”强化注射胰岛素治疗更有助于控制患者的血糖,促进患者的康复,效果显著,值得临床借鉴。
[参考文献]
[1] 于渤. 糖尿病患者临床口腔颌面部多间隙感染疗效的影响因素浅析[J]. 糖尿病新世界,2016,19(13): 99-100.
[2] 张莉,陈涌,张亮. 口腔颌面部间隙感染糖尿病与非糖尿病的临床诊治对比[J]. 昆明医科大学学报,2016, 37(12): 94-98.
[3] 葛臻琼,糜崇达,赵全刚,等. 糖尿病合并口腔颌面间隙感染患者的护理[J]. 护士进修杂志,2016, 31(10): 954-955.
[4] 汪艳飞. 糖尿病患者合并口腔颌面部间隙感染20例治疗分析[J]. 中国基层医药,2015,22(18):2800-2802.endprint

