显微外科手术治疗功能区矢状窦镰旁脑膜瘤的可行性分析
吉康荣+李康成+陈琴
[摘要]目的探讨显微外科手术治疗功能区矢状窦镰旁脑膜瘤的治疗效果。方法选取2014年3月~2016年3月在我院住院治疗功能区矢状窦镰旁脑膜瘤患者86例为研究对象,经颅脑CT、MRI检查所有研究对象,均为功能区矢状窦镰旁脑膜瘤确诊病例。按照简单随机化将患者平均分为两组,观察组和对照组每组43例患者,对照组行常规手术方法治疗,观察组行显微外科手术方法治疗,比较两组患者手术和肿瘤切除情况,观察治疗后两组患者手术治疗的临床疗效。结果两组患者术中出血量和术区出血率比较,观察组与对照组减少和降低,差异有统计学意义(P<0.05)。两组患者肿瘤切除情况比较,观察组肿瘤全切率明显高于对照组,差异有统计学意义(P<0.05)。两组患者临床疗效比较,观察组有效率明显高于对照组,差异有统计学意义(P<0.05)。结论功能区矢状窦镰旁脑膜瘤患者行显微外科手术治疗,术中出血量少,治疗后疗效显著,临床治疗时可推广使用。
[关键词]矢状窦镰旁脑膜瘤;显微外科;肿瘤;功能区
[中图分类号]R742 [文献标识码]A [文章编号]2095-0616(2017)18-219-04
颅内脑膜瘤矢最常见的病症状窦大脑镰旁脑膜瘤,约占脑膜瘤的30%以上,对患者身心健康造成影响,严重时危及患者生命,临床上矢状窦镰旁脑膜瘤底部占据整个矢状窦角,并附着在大脑镰、矢状窦,而且多数矢状窦镰旁脑膜瘤生长快,瘤体巨大,形成侵犯大脑镰及矢状窦的占位,该区域与很多功能区关系密切,而且血供丰富,位置较深,这些都会使手术切除的难度增加。随着临床微创手术的不断发展,微创手术治疗功能区矢状窦镰旁脑膜瘤的患者不断增加,有研究证明其临床效果取得了很好的疗效。本研究选取86例功能区矢状窦镰旁脑膜瘤患者为研究对象,分别采用不同手术方法治疗比较临床疗效,现报道如下。
1资料与方法
1.1一般资料
选取2014年3月~2016年3月在我院住院治疗功能区矢状窦镰旁脑膜瘤患者86例为研究对象,随机将患者平均分为两组,观察组和对照组,各43例。所有患者均行头颅CT及MRI检查,CT片显示多为颅内球形、半球形或分叶状占位影,脑外生长,边界清楚,基底部位于大脑镰和矢状窦,局部脑膜有增厚或“鼠尾征”表现。MRI平扫肿瘤在T1加权、T2加权像上多为等皮质信号,周围脑组织水肿带在T1加权为低信号,T2为高信号,均为功能区矢状窦镰旁脑膜瘤确诊病例。对照组男22例,女21例,年龄22~71岁,平均(38.3±5.4)岁,病程7~31个月,平均(14.43±3.26)个月,肿瘤直径5.53~8.58cm,平均(7.36±1.28)cm;观察组患者男24例、女19例,年龄21~69岁,平均(37.7±5.7)岁,病程8~33个月,平均(15.27±3.71)个月,肿瘤直径5.29~8.61cm,平均(6.29±1.73)cm。两组患者一般资料比较无统计学意义(P>0.05),具有可比性。
1.2手术方法
对两组患者行手术操作时均需要进行全麻处理,对照组患者行常规手术,按照要求常规备血1300mL,对肿瘤切除在直视裸眼状态下进行。观察组患者行显微外科手术,患者采用仰卧位姿势,患者头部固定采用Mayfield头架,根据颅脑CT、MRI检查结果,将手术切口和骨瓣位置确定,采用合适的手术入路方式,参照瘤体位置、大小、与上矢状窦毗邻关系,皮层重要引流静脉小心尽可能避开,如果检查显示中线的后1/3或中1/3出现瘤体时,让患者保持侧俯卧位,使骨瓣超过马蹄形皮瓣切口及矢状窦中央过中线。如果检查显示中线前1/3有瘤体,手术切口则采用标准发际内的冠状切口。患者术前MRI发生硬脑膜强化,则皮瓣范围需要超过强化硬脑膜2cm,充分显露肿瘤前后及矢状窦,剪开硬脑膜时保护好重要皮层静脉及中央沟静脉,并常规备血500mL。如检查发现瘤体过大,可以采取将瘤体分块切除的方法,首先切除肿瘤的根部和窦外部分肿瘤,再切除剩余瘤体、塌陷包膜,并及时处理受累的大脑镰及矢状窦。手术操作中应对脑组织及中央沟静脉加以避让保护,并以棉片妥善保护。
1.3观察指标
比较两组患者手术情况、肿瘤切除情况及临床疗效。临床疗效分为3级:改善、加重、死亡。其有效率=改善/总例数×100%。脑膜瘤切除根据Simpson分级标准,将其分为5级:肉眼切除瘤体(累及的静脉窦、硬脑膜、颅骨)为Ⅰ级、肉眼切除瘤体(电凝累及的静脉窦、硬脑膜、颅骨)为Ⅱ级、肉眼切除瘤体(不包括累及的静脉窦、硬脑膜、颅骨)为Ⅲ级、切除部分瘤体为Ⅳ级、瘤体活检为Ⅴ级。瘤体部分切除率=Ⅳ级/总例数×100%,瘤体次全切除率=Ⅲ级/总例数×100%,瘤体全切率=(Ⅰ级+Ⅱ级)/总例数×100%。
1.4統计学处理
采用统计学软件SPSS21.0进行,计数资料检验和计量资料采用t或X2检验,以(x±s)表示计量资料,P<0.05为差异有统计学意义。
2结果
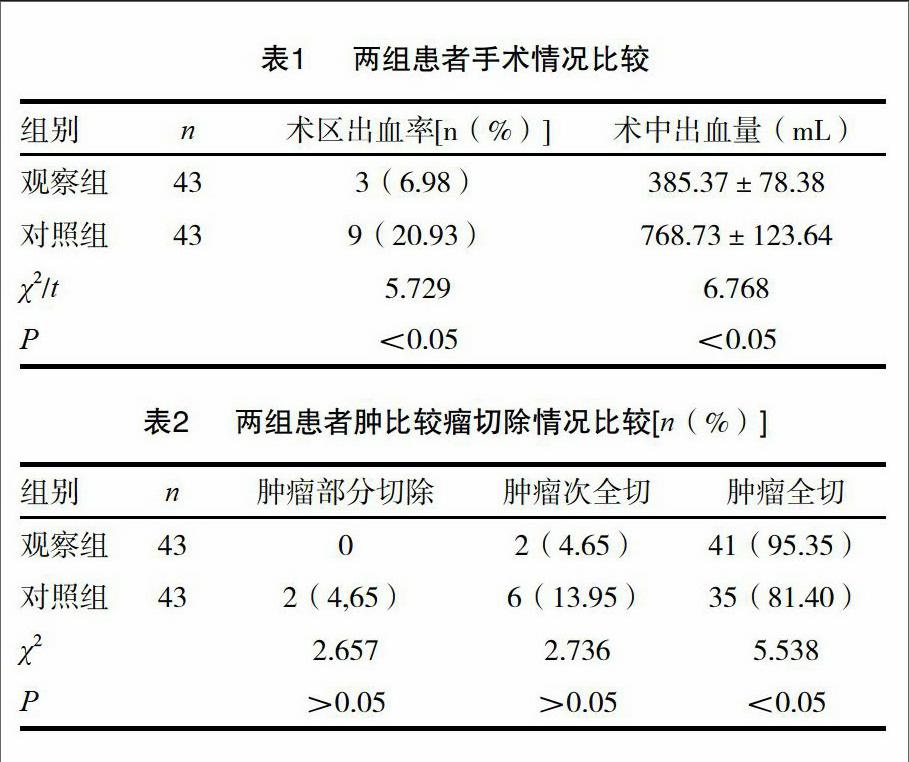
2.1两组患者手术情况比较
两组患者术中出血量和术区出血率比较,观察组少于对照组差异有统计学意义(P<0.05)。见表1。
2.2两组患者肿瘤切除情况比较
两组患者肿瘤部分切除和肿瘤次全切比较,两组间比较无统计学意义(P>0.05)。两组患者比较,观察组肿瘤全切率明显高于对照组,差异有统计学意义(P<0.05)。见表2。
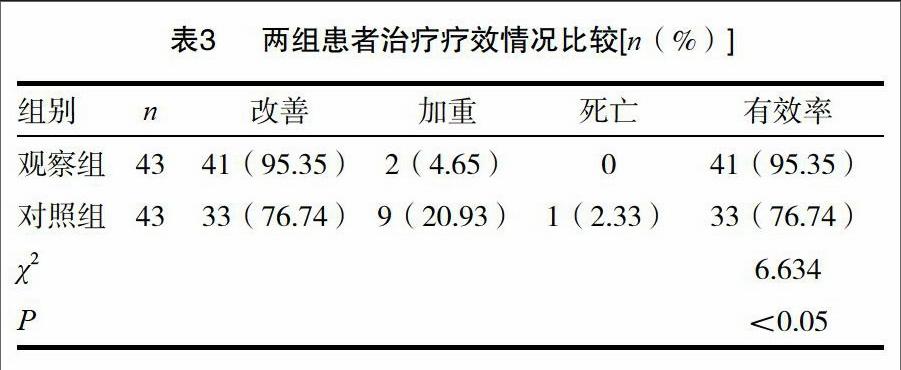
2.3两组患者治疗疗效情况比较
两组患者疗效情况比较,观察组有效率明显高于对照组,差异有统计学意义(P<0.05)。见表3。
3讨论
有研究报道称,多数大脑镰旁脑膜瘤生长在大脑镰两侧,因此功能区矢状窦大脑镰旁脑膜瘤有较高的发病率,约占所有脑膜瘤的8.7%~14.7%之间。矢状窦镰旁脑膜瘤常粘贴于硬脑膜,颈外动脉为肿瘤蒂血供,因此血供较丰富,邻近颅骨极易受到矢状窦镰旁脑膜瘤侵蚀。一般情况下,功能区矢状窦大脑镰两侧的肿瘤生长虽然很慢,但是患者出现病症时肿瘤已经生长较大,瘤体的增大使重要脑部组织和矢状窦受到压迫,使患者症状多表现为头痛、癫痫、四肢无力、严重时发生偏瘫或精神症状,当瘤体出现明显占位时,患者就会出现颅内压增高症状,严重时甚至破坏颅骨或颅骨缺损症状。临床上治疗矢状窦镰旁脑膜瘤的主要方法一般为手术切除,因功能区矢状窦镰旁脑膜瘤具有血供丰富、瘤体大、位置特殊,多累及颅内大血管或静脉窦等特点,这要求医生有熟练的手术操作技术,而且手术操作风险较大,所以在进行治疗时应首先检查肿瘤的具体位置、大小及形态结构,为手术做好准备是提高手术效果的关键因素。
在手术中,相邻的大脑镰与矢状窦不仅要处理好,还要注意对中央沟静脉及中央区脑组织的处理,肿瘤切除应做到最大切除限度,并有效较少发生术后并发症。常规手术采用整块切除方法对功能区矢状窦大脑镰旁脑膜瘤予以治疗,显微手术治疗功能区矢状窦镰旁脑膜瘤时,则采用先分块切除或包膜内切除方法,即先将肿瘤边缘充分显露,再使用电刀分次切除肿瘤中心,电凝切断供血动脉,阻断为肿瘤供血的动脉,此方法不仅能够减少出血量,而且分块切除瘤体能够减少损伤重要皮层回流静脉及中央沟静脉。整块切除方法则将大大地增加中央沟静脉及功能区皮层的损伤发生的可能性,故功能区矢状窦大脑镰旁脑膜瘤采用显微外科手术治疗具有临床使用意义。手术成功的关键就是保护中央沟静脉,并及时采用绵片保护;术中充分暴露术野,可以彻底清除肿瘤及有效避免术中出血,往往手术操作中要求切口过中线,充分暴露肿瘤前后缘未被侵犯矢状窦及肿瘤周边正常硬脑膜,对已被肿瘤侵犯的颅骨,需及时清除病变颅骨。
本研究中,两组患者术中出血量和术区出血率比较,观察组与对照组减少和降低,两组患者比较肿瘤全切率,观察组明显高于对照组,两组患者有效率比较,观察组明显高于对照组。综上所述,功能区矢状窦镰旁脑膜瘤患者行显微外科手术治疗,术中出血量少,治疗后疗效显著,临床治疗时可推广使用。endprint

