基于改良格拉斯哥昏迷量表的慢性阻塞性肺疾病合并呼吸衰竭患者有创-无创序贯通气切换点研究
张近波,张丽红,朱金强,吴仙丹,洪金晶,潘佩佩
调查显示,80%~90%的慢性阻塞性肺疾病(COPD)急性加重是由支气管-肺部感染引起[1],有创机械通气(IMV)是治疗各类型呼吸衰竭的有效方式,但长期使用IMV导致的呼吸机相关性肺炎(VAP)和呼吸机相关性肺损伤(VILI)则明显影响患者预后[2-3],而无创机械通气(NIV)可避免机械通气的负效应。目前,机械通气已经进入“有创与无创通气配合应用”的新时代,有创-无创序贯通气已成为COPD合并呼吸衰竭的有效治疗手段得到广泛应用[4],而序贯治疗的关键是切换点的把握。国内多采用肺部感染控制窗(PIC)作为切换点实施序贯通气策略并取得较好疗效,但PIC为切换点强调X线胸片表现,而X线胸片滞后于临床表现,同时过多依赖感染因素,忽略其他病因。国外目前流行的气管插管、IMV 48 h后,撤机试验显示尚无有效自主呼吸者,早期拔除气管导管,继以NIV,以IMV 48 h为切换点,忽略了个体差异及无创呼吸机的特性。有研究发现,COPD合并呼吸衰竭患者在有良好意识及合作力情况下,临床试用NIV有益无害[5]。改良格拉斯哥昏迷量表(Glasgow Coma Scale,GCS)能比较客观、量化反映COPD合并呼吸衰竭患者的整体病情变化和机体状态。有研究显示,以改良GCS评分≥15分作为有创-无创序贯通气切换点效果良好[6],而改良GCS评分≥13分作为有创-无创序贯通气切换点是否可使患者受益更多?因此,本研究比较以改良GCS评分≥13分或15分为有创-无创序贯通气切换点的效果,以指导COPD合并呼吸衰竭患者的治疗。
1 对象与方法
1.1 研究对象 采用前瞻性随机对照研究方法,选取2015年3月—2017年3月于温州医科大学附属温岭医院急诊ICU行气管插管、机械通气治疗的COPD合并呼吸衰竭患者100例为研究对象,其中男59例,女41例;年龄20~87岁,平均年龄(52.3±8.7)岁。纳入标准:(1)符合2007年中华医学会呼吸病学分会制订的COPD诊断标准[7],血气分析动脉血氧分压(PaO2)<60 mm Hg(1 mm Hg=0.133 kPa),无NIV的绝对禁忌证[8];(2)年龄≥18岁。排除标准:(1)脑卒中(急性期)、急性肺动脉栓塞(APE)、急性心源性肺水肿等原因导致的急性呼吸衰竭;(2)3 d内死亡;(3)活动性上消化道出血;(4)治疗过程中家属放弃治疗;(5)近3个月入住过ICU。患者均签署知情同意书,本研究经本院伦理委员会讨论认可。
1.2 方法
1.2.1 操作方法 采用随机数字表法将患者分为A组和B组,各50例。患者均给予强力抗感染、解痉平喘、糖皮质激素抗炎、祛痰、营养支持、镇痛镇静、维持内环境稳定等治疗。根据血气分析结果及病情变化调节呼吸机各项参数,通气模式采用同步间歇指令通气(SIMV)+压力支持通气(PSV)方式,或辅助/控制通气(A/C)。呼吸频率(RR)13~18次/min,潮气量(VT)8~10 ml/kg,保持动脉血二氧化碳分压(PaCO2)35~50 mm Hg。调整吸入氧浓度(FiO2)和呼气末正压(PEEP)保持血氧饱和度(SpO2)≥90%。A组待改良GCS评分≥13分稳定3 h后,停用有创呼吸机、拔除气管插管,改用无创呼吸机(美国伟康公司),采用S/T模式,初始参数吸气相气道正压(IPAP)12~14 cm H2O(1 cm H2O=0.098 kPa),呼气相气道正压(EPAP)5 cm H2O,在5~20 min内逐步增加至合适水平。B组待改良GCS评分≥15分稳定3 h后,停用有创呼吸机、拔除气管插管,改用无创呼吸机,采用S/T模式,初始参数IPAP、EPAP同A组。
1.2.2 改良GCS评分标准[9](1)睁眼动作:自主睁眼为4分,呼唤睁眼为3分,刺痛睁眼为2分,不能睁眼为1分;(2)最佳运动反应:遵嘱动作为6分,刺痛能定位为5分,刺痛能躲避为4分,刺痛肢体屈曲为3分,刺痛肢体过伸为2分,不能运动为1分;(3)语言反应:言语理解正确、敏锐为5分,言语理解迟钝为4分,理解错误为3分,大声呼叫有反应为2分,对言语无反应为1分;3项累计为改良GCS评分。于气管插管、IMV第3天开始,每日上午进行改良GCS评价。
1.2.3 观察指标 记录两组气管插管24 h内基线急性生理学与慢性健康状况评分系统Ⅱ(APACHE Ⅱ)评分、改良GCS评分、平均动脉压、氧合指数,分别于拔管前及NIV后3 h记录平均动脉压、氧合指数、PaO2、PaCO2。记录两组IMV时间、再次插管发生率、VAP发生率、住院总时间。VAP诊断标准:IMV 48 h以上直至撤机拔管后48 h以内的患者,胸部X线片检查出现新的或进展性浸润病灶,并出现以下3个临床指标中的2个,即白细胞计数≥12×109/L,体温≥38.3 ℃,脓性支气管分泌物。再次插管标准:(1)血pH值≤7.20,且PaCO2呈进行性升高趋势;(2)难以纠正的缺氧状态;(3)出现昏迷、昏睡或谵妄等严重意识障碍症状;(4)呼吸或心搏停止;(5)出现呼吸抑制或严重呼吸困难症状。
1.3 统计学方法 采用SPSS 13.0软件进行统计学分析,计量资料以(x±s)表示,两组间比较采用独立样本t检验,组内前后比较采用配对样本t检验;计数资料的分析采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 基线资料比较 两组患者性别、年龄,以及基线APACHE Ⅱ评分、改良GCS评分、平均动脉压、氧合指数比较,差异均无统计学意义(P>0.05,见表1)。

表1 两组患者基线资料比较Table 1 Comparison of the baseline characteristics between groups A and B
2.2 两组拔管前及NIV后3 h平均动脉压、氧合指数、PaO2、PaCO2比较 A组与B组拔管前、NIV后3 h平均动脉压、氧合指数、PaO2、PaCO2比较,差异均无统计学意义(P>0.05)。同组拔管前与NIV后3 h平均动脉压、氧合指数、PaO2、PaCO2比较,差异均无统计学意义(P>0.05,见表2)。
2.3 相关医疗指标比较 两组患者再次插管发生率比较,差异无统计学意义(P>0.05)。A组IMV时间、住院总时间短于B组,VAP发生率低于B组,差异均有统计学意义(P<0.05,见表3)。
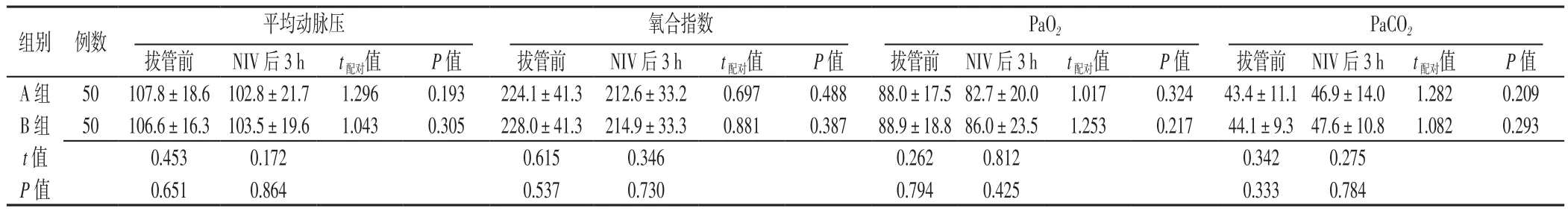
表2 两组拔管前及NIV后3 h平均动脉压、氧合指数、PaO2、PaCO2比较(x±s,mm Hg)Table 2 Comparison of mean arterial pressure,oxygenattion index,PaO2,and PaCO2 before extubation and 3 h after noninvasive mechanical ventilation between groups A and B

表3 两组患者相关医疗指标比较Table 3 Comparison of related medical indicators between groups A and B
3 讨论
尽管对急性呼吸窘迫综合征(ARDS)所致呼吸衰竭的治疗采取保护性肺通气策略和优化管理[10],且经过近20年的探索和研究,其病死率仍高达40%以上[11]。有研究表明,长期气管插管患者由于细菌顺气管插管沿着气管-支气管树移行、吸痰操作等污染及气囊上滞留物下流,易引起下呼吸道感染和VAP,致使病情加重、IMV时间延长和撤机困难[12-13]。长期气管插管还可引起气道损伤、气管食管瘘等并发症,对整体疗效有明显影响。如不能及时、合理地调整机械通气方式,会明显降低患者预后质量。为此,本研究尝试早期拔除气管插管,继之以NIV的序贯通气策略,尽可能减少IMV时间,进而避免其导致的严重并发症,改善患者预后。
进行序贯通气策略,关键在于及时、准确地把握切换点。2007年欧洲呼吸学会(ERS)、美国胸科学会(ARS)、欧洲重症加强监护医学协会(ESICM)、美国危重病医学会(SCCM)、法国专门术语重修学会(SRLF)等5个学会的推荐意见,均主张以自主呼吸试验(SBT)作为判断能否成功撤机的重要诊断性试验,认为SBT持续时间应在30~120 min[14],但对于不同疾病的机械通气患者,确切SBT时间尚无定论。后有研究发现,SBT易导致撤机延迟、增加VAP风险,进而导致病死率增加[15]。我国在临床实践中采用的切换点主要根据PIC,但PIC不足之处在于忽略了影像学资料滞后于临床表现及非感染因素的影响(约1/3的COPD急性加重原因难以确定)[16],因此PIC不适合所有COPD急性加重患者。而目前国外以IMV 48 h为切换点,忽略了患者的意识状态、依从性、个体差异、种族差异等因素。
应用NIV要求患者意识基本清楚、有一定的配合和理解能力、依从性好。意识变化对NIV支持至关重要,而GCS评分广泛应用于意识评估。气管插管患者即使意识清楚,也无法言语,故将GCS语言反应方面评分进行改良,将能正确回答修正为能敏锐、正确理解语言意思等,成为改良GCS评分。罗先海等[17]对GCS进行改良,气管插管时关于语言评分均计为1分,以改良GCS评分≥10分为有创-无创序贯通气切换点,该改良GCS去除了语言评分的作用,与GCS初衷不符,不能称之为改良的GCS。郑大伟等[6]提出以改良GCS评分达15分作为有创-无创序贯治疗切换点,可以显著改善COPD合并呼吸衰竭患者的治疗效果。但15分作为改良GCS评分的最高分,尽管可以作为序贯通气的切换点,但可能存在延迟效应。本研究发现,分别以改良GCS评分达13分及15分稳定3 h作为有创-无创序贯通气切换点,两组拔管前和NIV后3 h比较,平均动脉压、氧合指数、PaO2、PaCO2均无差异,说明以改良GCS评分≥13、15分稳定3 h作为有创-无创序贯通气的切换点是安全可行的。
本研究同时发现,A组IMV时间、住院总时间以及VAP发生率降低,提示改良GCS评分≥13分较≥15分更适合作为有创-无创序贯通气切换点,且患者早期拔管改用NIV后无插管的不适感,烦躁不安和痛苦感减少,可进行语言交流,自觉情况明显好转,对医护人员信任度及配合度增加,患者耐受性好,撤机成功率高,故可缩短住院时间,降低医疗费用。
综上所述,采用IMV治疗的COPD合并呼吸衰竭患者以改良GCS评分≥13分稳定3 h后进行NIV安全、可行,较GCS评分≥15分更适合作为有创-无创序贯通气的切换点,可缩短IMV时间、住院总时间,降低VAP发生率。本结果为单中心研究,结论尚需多中心、大规模的前瞻性随机对照试验进一步证实。
作者贡献:张近波进行文章的构思与设计,撰写论文,负责文章的质量控制及审校,对文章整体负责,监督管理;张近波、张丽红进行研究的实施与可行性分析;洪金晶进行数据收集;潘佩佩进行数据整理;张丽红、朱金强进行统计学处理;张丽红、吴仙丹进行结果的分析与解释。
本文无利益冲突。
[1]RUSSO A,FALCONE M,VENDITTI M.Early identification of severe community-onset pneumonia in “frail elderly patient”[J].Intern Emerg Med,2014,9(2):119-120.DOI:10.1007/s11739-013-1023-x.
[2]BIEHL M,KASHIOURIS M G,GAJIC O.Ventilator-induced lung injury:minimizing its impact in patients with or at risk for ARDS[J].Respir Care,2013,58(6):927-937.DOI:10.4187/respcare.02347.
[3]FOREL J M,VOILLET F,PULINA D,et al.Ventilalor-associated pneumonia and ICU mortality in severe ARDS patients ventilated according to a lung-protective strategy[J].Crit Care,2012,16(2):R65.DOI:10.1186/cc11312.
[4]陈荣昌.无创与有创正压通气联合应用——机械通气的新时代[J].中华结核和呼吸杂志,2013,36(11):878-880.DOI:10.3760/ema.j.issn.1001-0939.2013.11.030.CHEN R C.Combined application of noninvasive and invasive positive pressure ventilation——new era of mechanical ventilation[J].Chinese Journal of Tuberculosis and Respiratory Diseases,2013,36(11):878-880.DOI:10.3760/ema.j.issn.1001-0939.2013.11.030.
[5]文富强,贺蓓.慢性阻塞性肺疾病全球创议(2011年修订版)解读[J].中华医学杂志,2012,92(14):939-940.DOI:10.3760/cma.j.issn.0376-2491.2012.14.002.WEN F Q,HE B.The interpretation of global initiative for chronic obstructive pulmonary disease(2011 revision)[J].National Medical Journal of China,2012,92(14):939-940.DOI:10.3760/cma.j.issn.0376-2491.2012.14.002.
[6]郑大伟,王承志,刘仁水,等.以改良格拉斯哥昏迷评分15分为切换点在有创-无创机械通气治疗慢性阻塞性肺疾病所致严重呼吸衰竭中的应用[J].中国危重病急救医学,2011,23(4):224-227.DOI:10.3760/cma.j.issn.1003-0603.2011.04.012.ZHENG D W,WANG C Z,LIU R S,et al.The application of improved Glasgow coma scale score of 15 as switching point for invasive—noninvasive mechanical ventilation in treatment of severe resplratory failure in chronic obstructive pulmonary disease[J].Chinese Critical Care Medicine,2011,23(4):224-227.DOI:10.3760/cma.j.issn.1003-0603.2011.04.012.
[7]中华医学会呼吸病学分会慢性阻塞性肺疾病学组.慢性阻塞性肺疾病诊治指南(2007年修订版)[J].中华内科杂志,2007,46(3):254-261.Chronic Obstructive Pulmonary Disease Group,Chinese Thoracic Society.Guidelines for the diagnosis and treatment of chronic obstructive pulmonary disease(revised in 2007)[J].Chinese Journal of Internal Medicine,2007,46(3):254-261.
[8]ORNICO S R,LOBO S M,SANCHES H S,et al.Noninvasive ventilation immediately after extubation improves weaning outcome rafter acute respiratoryfailure:a randomized controlledtrial[J].Crit Care,2013,17(2):R39.DOI:10.1186/cc12549.
[9]王辰,席修明.危重症医学[M].北京:人民卫生出版社,2012:687-689.WANG C,XI X M.Critical care medicine[M].Beijing:People's Health Publishing House,2012:687-689.
[10]李晓华,李福祥,肖贞良.严重急性呼吸窘迫综合征的治疗策略[J].中华危重病急救医学,2013,25(3):186-189.DOI:10.3760/cma.j.issn.2095-4352.2013.03.022.LI X H,LI F X,XIAO Z L.The treatment of severe acute respiratory distress syndrome[J].Chinese Critical Care Medicine,2013,25(3):186-189.DOI:10.3760/cma.j.issn.2095-4352.2013.03.022.
[11]VILLAR J,SULEMANJI D,KACMAREK R M.The acute respiratory distress syndrome:incidence and mortality,has it changed?[J].Curr Opin Crit Care,2014,20(1):3-9.DOI:10.1097/MCC.0000000000000057.
[12]于鑫,刘阳,吕晓楠,等.具有声门下吸引功能的气管插管对呼吸机相关性肺炎发生率的影响[J].中国全科医学,2016,19(6):733-737.DOI:10.3969/j.issn.1007-9572.2016.06.023.YU X,LIU Y,LYU X N,et al.Influence of the use of endotracheal tube with lumen for subglottic secretion drainage(SSD)on the incidence of ventilator-associated pneumonia[J].Chinese General Practice,2016,19(6):733-737.DOI:10.3969/j.issn.1007-9572.2016.06.023.
[13]王常永,范学朋,翁方中,等.慢性阻塞性肺疾病并呼吸衰竭患者有创机械通气撤机失败的影响因素研究[J].实用心 脑肺 血管病杂志,2017,25(1):46-49.DOI:10.3969/j.issn.1008-5971.2017.01.012.WANG C Y,FAN X P,WENG F Z,et al.Influencing factors of ventilator weaning failure in COPD patients complicated with respiratory failure undergoing invasive mechanical ventilation[J].Practical Journal of Cardiac Cerebral Pneumal and Vascular Disease,2017,25(1):46-49.DOI:10.3969/j.issn.1008-5971.2017.01.012.
[14]BOLES J M,BION J,CONNORS A,et al.Weaning from mechanical ventilation[J].Eur Respir J,2007,29(5):1033-1056.DOI:10.1183/09031936.00010206.
[15]CHASTRE J,FAGON J Y.Ventihtor-associated pneumonia[J].Am J Respir Crit Care Med,2002,165(7):867-903.DOI:10.1164/ajrccm.165.7.2105078.
[16]陈万,罗先海,陈央.格拉斯哥昏迷量表≥10分作为有创-无创序贯通气切换点治疗慢性阻塞性肺疾病并呼吸衰竭的临床观察[J].中国医药指南,2016,14(5):54-55.CHEN W,LUO X H,CHEN Y.The application of Glasgow Coma Scale score of 10 as switching point for nvasive and noninvasive ventilation on chronic obstructive pulmonary disease with respiratory failure[J].Guide of China Medicine,2016,14(5):54-55.
[17]罗先海,陈万.改良GCS≥10分作为有创-无创序贯通气切换点治疗COPD并呼吸衰竭临床观察[J].重庆医学,2016,45(10):1381-1383.DOI:10.3969/j.issn.1671-8348.2016.10.028.LUO X H,CHEN W.The application of modified Glasgow Coma Scale score of 10 as switching point for nvasive and noninvasive ventilation on chronic obstructive pulmonary disease with respiratory failure[J].Chongqing Medicine,2016,45(10):1381-1383.DOI:10.3969/j.issn.1671-8348.2016.10.028.

