两种护理干预在足月新生儿桡动脉采血所致疼痛中的应用
鹿文文 戴婷婷
随着现代护理学的进步和人们对护理要求的提高,新生儿疼痛逐渐被人们所重视,如何有效的减轻新生儿在各种侵入性操作中的疼痛反应,已成为我们新生儿科护理工作者的重要研究方向。对新生儿疼痛的评估和管理不仅是医疗护理的基本要点,更是医护工作者的一种伦理责任,一旦发现新生儿疼痛的迹象,应尽早及时处理[1]。目前,新生儿药物镇痛的安全性一直没有统一的定论,而非药物镇痛因其具有安全、易操作的优点在临床上应用颇广。研究表明,抚触、口服蔗糖水、母乳喂养、非营养性吸吮、襁褓包裹、袋鼠式护理等均对新生儿有一定的镇痛作用,本研究旨在探讨拥抱安抚与非营养性吸吮的联合应用在新生儿桡动脉穿刺疼痛中的缓解效果,为新生儿疼痛的管理提供依据。
1 对象与方法
1.1 研究对象
选取2016年7月-2017年6月在本院新生儿科住院期间进行桡动脉穿刺的足月新生儿黄疸患儿140例。采用回顾性调查的方法,2016年7月-2016年12月住院的70例黄疸患儿为对照组,2017年1月-2017年6月住院的70例黄疸患儿为观察组。其中男75例,女65例;经阴分娩87例,剖宫产53例;日龄2~13 d,平均日龄(5.43±4.92)d;体重2 500 g~4 000 g,平均体重(3265.23±464.77)g。入选的140例患儿均为一次穿刺成功。
1.2 研究方法
对照组采血前采用常规护理,即患儿仰卧于暖箱或辐射台,常规消毒后进行穿刺,穿刺结束按压5 min至不出血。操作期间除保暖外不给予其他干预措施。观察组在桡动脉采血时采取拥抱安抚与非营养性吸吮,穿刺前由一名护理人员取坐位,怀抱婴儿,维持婴儿处于舒适体位,并给予轻柔抚触。穿刺前1 min将消毒后的无孔型安慰奶嘴放入婴儿口中,引出患儿吸吮动作,直至操作的全过程。采血护士按正规流程进行桡动脉穿刺,穿刺结束按压5 min至不出血。
1.3 观察指标
(1)利用新生儿疼痛评估(NIPS)量表进行疼痛评分,包括面部表情、哭闹、呼吸形式、上肢、腿部和觉醒状态6项。NIPS总分为6项之和,最低分0分,最高分7分,分值越高疼痛越严重。(2)记录新生儿哭闹持续时间。(3)记录新生儿在穿刺前5 s和穿刺后20 s,1 min,3 min时心电监护显示的生命体征变化,包括心率、呼吸频率和血氧饱和度。
1.4 统计学处理
采用SPSS18.0软件进行分析,计量资料以(±s)表示,采用t检验,计数资料采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较
两组新生儿性别、日龄、分娩方式、体重等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 两组新生儿行桡动脉穿刺后哭闹持续时间及NIPS评分的比较
桡动脉穿刺后观察组新生儿哭闹持续时间明显短于对照组,差异有统计学意义(P<0.05);观察组NIPS评分明显低于对照组,差异有统计学意义(P<0.05)。见表1。
2.3 两组新生儿穿刺前后心率和血氧饱和度水平比较
观察组和对照组在穿刺前心率、呼吸频率和血氧饱和度差异均无统计学意义(均P>0.05),操作后心率、呼吸频率和血氧饱和度恢复至穿刺前水平的时间显著优于对照组(均P<0.05)。见表2、表3。
表1 两组新生儿桡动脉穿刺后哭闹持续时间及NIPS评分的比较(±s)

表1 两组新生儿桡动脉穿刺后哭闹持续时间及NIPS评分的比较(±s)
对照组 70 15.43±8.97 3.271±2.146观察组 70 7.56±5.12 2.100±1.363 t值 - 2.674 4.628 P值 - <0.05 <0.05
3 讨论
缓解疼痛是医学的重要目标之一[2],目前的临床工作中,医护人员对新生儿疼痛的表现和影响缺乏足够的重视,导致新生儿疼痛不能得到及时处理[3]。然而,新生儿可同成人一样感知痛觉信息,且由于神经系统尚未发育成熟,因此,新生儿的疼痛过敏反应更加剧烈[4]。疼痛对新生儿,尤其是接受大量致痛性操作的早产儿和危重儿,可造成一系列的近期和远期不良影响[5],近期反应包括对患儿呼吸、循环、代谢、神经、免疫等方面的影响;远期包括儿童时期注意力不集中,行为紊乱,情感障碍等,应引起临床重视。研究证明,非营养性吸吮可通过刺激口腔触觉感觉器提高疼痛阈值,促进5-羟色胺的释放,产生镇痛效果[6]。拥抱安抚可给新生儿带来大量温和而良好的刺激,通过β-内啡肽的释放、迷走神经张力的改变以及5-羟色胺的作用,满足新生儿情感上的需求,使其身心受到安慰,消除了孤独、焦虑、恐惧等不良情绪,减少了对穿刺的应激反应,从而使疼痛减轻[7]。与此同时,拥抱安抚结合非营养性吸吮可在很大程度上的保持患儿安静,减小患儿的肢体活动,使得在穿刺时便于固定,提高了穿刺的成功率[8]。
本研究表明,在桡动脉采血时,应用拥抱安抚结合非营养性吸吮缩短了患儿哭闹时间,心率、呼吸频率和血氧饱和度很快恢复至穿刺前水平,新生儿的生命体征很快趋于平稳。减轻了新生儿桡动脉采血所引起的疼痛,同时提高了桡动脉穿刺的安全性。此方法操作简单,且穿刺成功率高,建议在临床上推广使用。
表3 两组新生儿桡动脉穿刺前后血氧饱和度的比较(±s,%)
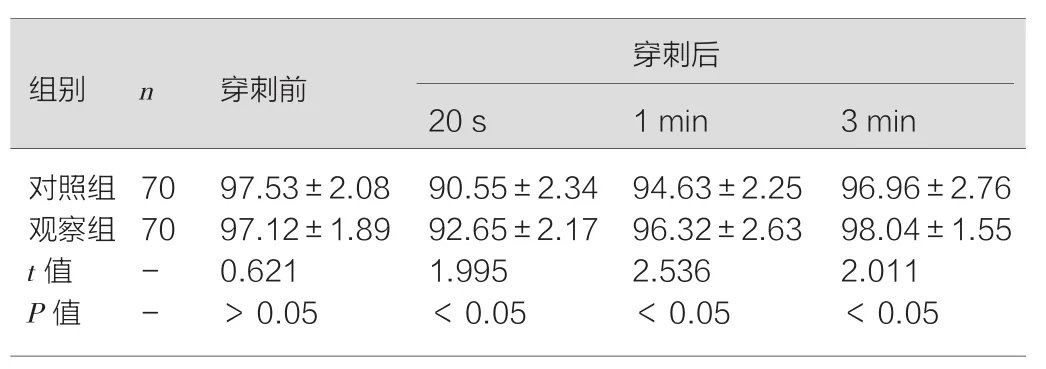
表3 两组新生儿桡动脉穿刺前后血氧饱和度的比较(±s,%)
对照组 70 97.53±2.08 90.55±2.34 94.63±2.25 96.96±2.76观察组 70 97.12±1.89 92.65±2.17 96.32±2.63 98.04±1.55 t值 - 0.621 1.995 2.536 2.011 P值 - >0.05 <0.05 <0.05 <0.05
表2 两组新生儿桡动脉穿刺前后心率及呼吸频率的比较(±s)
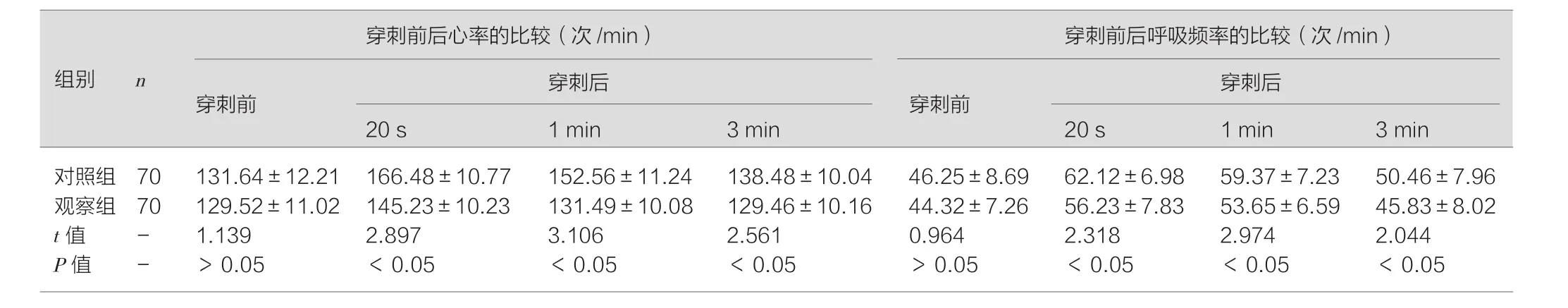
表2 两组新生儿桡动脉穿刺前后心率及呼吸频率的比较(±s)
对照组 70 131.64±12.21 166.48±10.77 152.56±11.24 138.48±10.04 46.25±8.69 62.12±6.98 59.37±7.23 50.46±7.96观察组 70 129.52±11.02 145.23±10.23 131.49±10.08 129.46±10.16 44.32±7.26 56.23±7.83 53.65±6.59 45.83±8.02 t值 - 1.139 2.897 3.106 2.561 0.964 2.318 2.974 2.044 P值 - >0.05 <0.05 <0.05 <0.05 >0.05 <0.05 <0.05 <0.05
[1]戚少丹,陈劼.新生儿疼痛管理的研究进展[J].中国护理管理,2015,15(10):1200-1205.
[2]李小寒,尚少梅.基础护理学[M].第5版.北京:人民卫生出版社,2012:430.
[3]胡黎园,周文浩.新生儿机械通气使用中相关药物应用[J].中国实用儿科杂志,2016,31(2):117-121.
[4]成柳,陈牡花,杨维,等.浅析新生儿重症监护室对新生儿疼痛的护理干预 [J].当代护士, 2017(5):93-95.
[5]Buonocore G, Bellieni C.Neonatal pain and oxidative stress[J].Minerva Pediatrica,2010,62(3 Suppl 1):59.
[6]石碧珍,刘玲,胡颦,等.新生儿重症监护病房新生儿疼痛的评估及其干预措施的临床研究[J].中国新生儿科杂志,2016,11(5):339-342.
[7]薛松梅,朱丽丽.非药物疗法缓解新生儿疼痛的管理[J].中国疼痛医学杂志,2010, 16(1):37-39.
[8]姚闺玲.新生儿重症监护病房新生儿疼痛的评估及干预[J].母婴世界,2016(16):96.

